Một căn bệnh cũ với những liệu pháp mới
Đái tháo đường là một căn bệnh lâu đời với một số nghiên cứu mang tính bước ngoặt đã đưa chúng ta đến giai đoạn hiện tại.
 Điều trị bệnh tiểu đường là rất quan trọng để ngăn ngừa các biến chứng liên quan đến căn bệnh rất phổ biến này.
Điều trị bệnh tiểu đường là rất quan trọng để ngăn ngừa các biến chứng liên quan đến căn bệnh rất phổ biến này.
Bệnh tiểu đường là một phần của lịch sử loài người. Ngay từ năm 1552 trước Công nguyên, bác sĩ Ai Cập Hesy-Ra, đã mô tả đây là một căn bệnh liên quan đến việc đi tiểu thường xuyên và mất khối lượng cơ.
Vào năm 150 sau Công Nguyên, bác sĩ người Hy Lạp Artus đã mô tả nó như một căn bệnh liên quan đến việc “thịt và chân tay tan chảy thành nước tiểu” và đặt tên cho nó là Bệnh tiểu đường có nghĩa là Siphon.
Nhiều thế kỷ sau, một nhóm nhân viên chăm sóc sức khỏe đã chẩn đoán bệnh tiểu đường bằng cách nếm nước tiểu của những người bị nghi ngờ mắc bệnh này. Nếu nước tiểu có vị ngọt, bệnh tiểu đường đã được chẩn đoán.
Để thừa nhận đặc điểm này, vào năm 1675, từ “mellitus,” có nghĩa là mật ong, đã được thêm vào “bệnh tiểu đường” bởi Thomas Willis. Tuy nhiên, Dobsom đến từ Britan đã xác nhận sự hiện diện của quá nhiều đường là nguyên nhân gây ra hiện tượng nước tiểu ngọt và máu này.
Chỉ đến năm 1889, hai người Áo, Mering và Minkowski mới phát hiện ra vai trò trung tâm của tuyến tụy trong việc gây ra bệnh tiểu đường. Khám phá quan trọng này đã dẫn đến việc phân lập insulin và sử dụng nó trên lâm sàng của Fredrick Banting và Charles Best dưới sự giám đốc của John Macleod tại Đại học Toranto, Canada.
Sau đó, nó được tinh chế với sự giúp đỡ của James Collin và insulin đã có sẵn để điều trị thành công bệnh tiểu đường. Banting và Macleod đã được vinh danh vì thành tích phá vỡ con đường này và nhận được Giải thưởng cao quý vào năm 1923.
Điều trị bệnh tiểu đường là rất quan trọng để ngăn ngừa các biến chứng liên quan đến căn bệnh rất phổ biến này. Ấn Độ được coi là thủ đô của thế giới về bệnh tiểu đường.
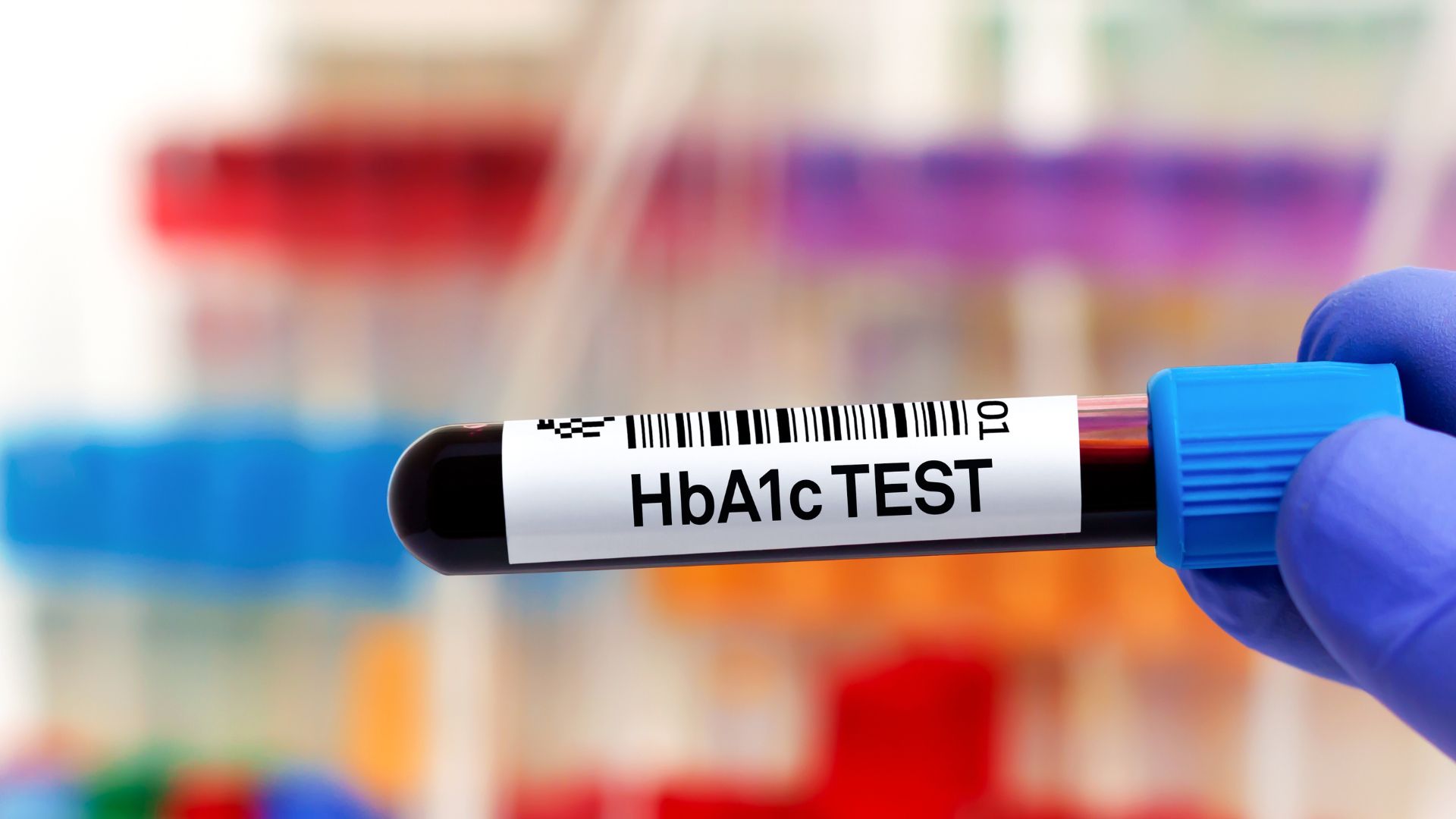
Theo dữ liệu và dự đoán gần đây, cứ 10 cư dân của Srinagar trên 20 tuổi thì có một người là bệnh nhân tiểu đường. Ngoài ra, 22% dân số của thành phố đã được báo cáo là bị tiền tiểu đường với HbA1c từ 6 đến 6,5%. Đây là những con số rất đáng báo động.
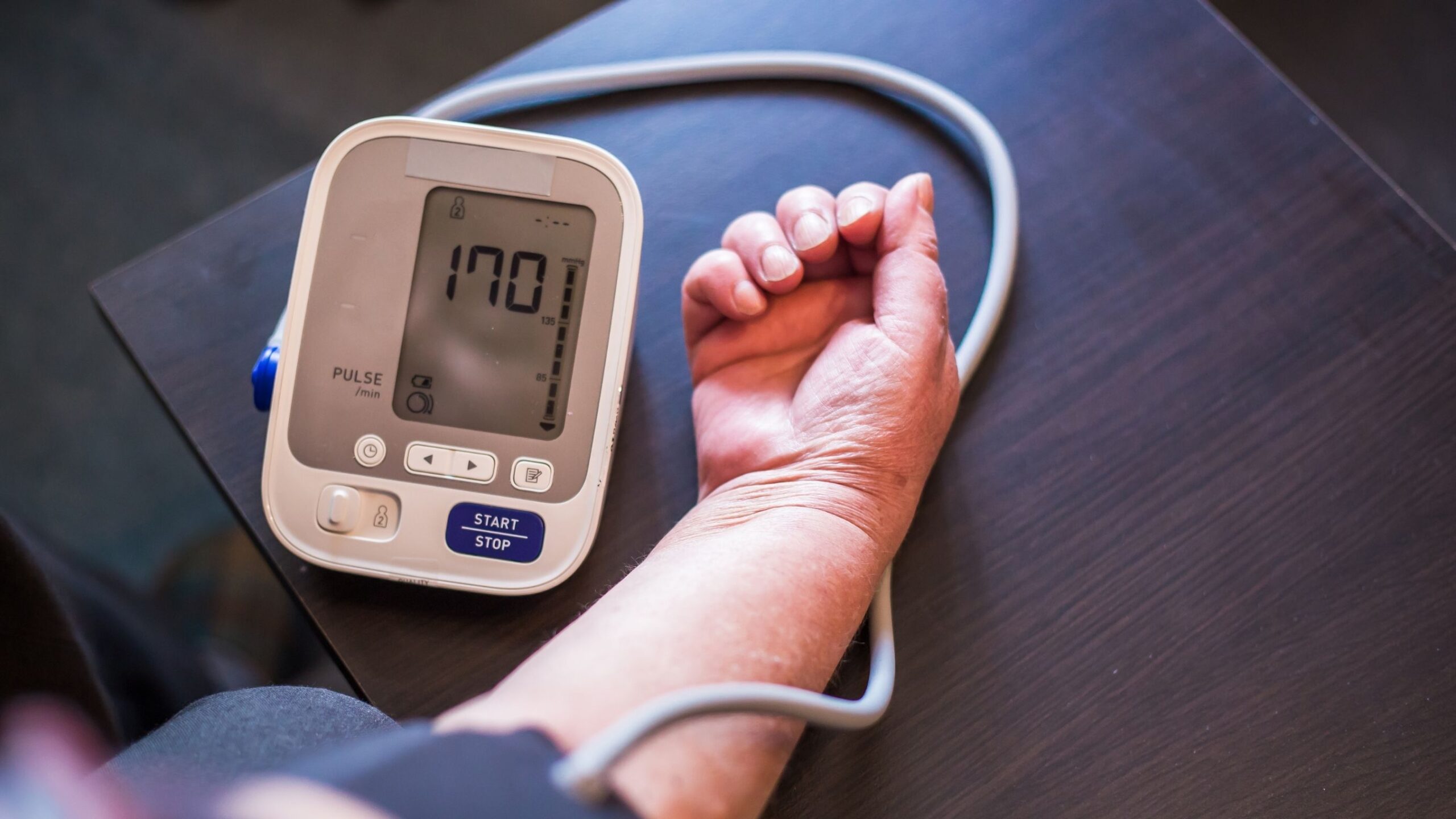
Bệnh tiểu đường thường kết hợp với huyết áp cao, lượng cholesterol trong máu cao, thừa cân béo phì. Nó là một nguyên nhân rất quan trọng gây ra các cơn đau tim, đột quỵ và suy tim và thận.
Do đó, mỗi bệnh nhân đái tháo đường cần được đánh giá đầy đủ các yếu tố nguy cơ. Điều này bao gồm đo huyết áp, kiểm tra chức năng thận bao gồm sự hiện diện của protein trong nước tiểu, hồ sơ lipid huyết thanh lúc đói, mức độ kiểm soát lượng đường được đo bằng một xét nghiệm được gọi là đo Hb glycosyl hóa (HbA1c). Mức cao hơn 7% cho thấy sự kiểm soát không phù hợp.
Thuốc cho bệnh tiểu đường và những tiến bộ gần đây
Insulin
Mặc dù Insulin là tác nhân đầu tiên và dễ dự đoán nhất trong việc làm giảm lượng đường, nhưng nó không phải là tác nhân tốt nhất để giảm các biến cố mạch máu như đau tim và đột quỵ. Mặt khác, bằng cách gây tăng cân, hạ đường huyết và những thay đổi về viêm dẫn đến huyết áp cao, mức cholesterol cao, suy tim và nhịp tim không đều, nó có thể có hại.
Không nghi ngờ gì nữa, đã có những tiến bộ vượt bậc trong Insulin và ngày nay chúng ta có những loại Insulin có tác dụng rất lâu dài và các biện pháp để tránh hạ đường huyết. Trong quá trình tác giả thực hành lâm sàng ở Srinagar, ông đã quan sát thấy rằng insulin không cần thiết được kê đơn cho một số lượng lớn bệnh nhân mà không cần thử thuốc uống dễ bán, cải thiện kết quả mạch máu tim khi tuân thủ tốt.
Tiêm insulin nên được dành riêng cho bệnh tiểu đường loại I, nơi tuyến tụy không sản xuất bất kỳ insulin nào do các vấn đề di truyền hoặc sự phá hủy tuyến tụy do rối loạn miễn dịch tự động hoặc virus trong thời thơ ấu và những người trưởng thành mặc dù có thuốc uống nhưng lượng đường vẫn cao không thể chấp nhận được.
Sự phát triển để tạo ra các loại thuốc uống để điều trị bệnh tiểu đường đã có kết quả vào năm 1955, khi tolbutamide và carbutamide có sẵn và sau đó metformin đã được bào chế tốt hơn và an toàn hơn. Metformin là thuốc được lựa chọn đầu tiên khi bắt đầu dùng thuốc ở bệnh tiểu đường khởi phát ở người lớn.
Nó hoạt động bằng cách làm cho cơ thể nhạy cảm hơn với insulin. Nó có thể làm giảm HbA1c tới 2%. Hiện nay có một số nhóm thuốc uống; Sulfonyl urê cũng là một trong những loại thuốc chống tăng đường huyết đường uống đầu tiên được sử dụng rộng rãi.
Chúng kích hoạt giải phóng insulin từ tuyến tụy. một số loại thuốc này đã được bán trên thị trường, bao gồm, glimepiride và gliclazide là sulfonyl urê thế hệ thứ hai. Chúng hiệu quả hơn các loại thuốc thế hệ đầu tiên và có ít tác dụng phụ hơn. Tuy nhiên, những tác nhân này có thể gây tăng cân.
Một nhóm thuốc khác là chất ức chế Dipeptidyl peptidase-4 (Sitagliptin, linagliptin, vildagliptin) cũng thường được sử dụng. Chúng cũng làm giảm lượng đường bằng cách tăng mức glucagon như mức peptit. Tuy nhiên, những thuốc này có thể gây tăng trọng lượng cơ thể và cần được sử dụng thận trọng cho bệnh nhân suy tim.
Tất cả những tác nhân này mặc dù các chất làm giảm lượng đường trong máu tốt đã không được chứng minh là cải thiện kết quả tim mạch như giảm suy tim và các biến cố mạch máu như đau tim, đột quỵ và suy thận. Những phát triển trong thập kỷ qua cho thấy sự xuất hiện của 2 nhóm như vậy:
Thuốc ức chế SGLT2 (đồng vận chuyển natri-glucose 2).
Đây là những phân tử duy nhất dẫn đến loại bỏ lượng đường dư thừa khỏi cơ thể và cơ chế hoạt động mới này mang lại lợi ích bổ sung là giảm cân và giảm huyết áp, một tác dụng rất mong muốn ở hầu hết bệnh nhân tiểu đường.
Những tác nhân này làm giảm nguy cơ suy tim cùng với việc kiểm soát lượng đường trong máu trong một số thử nghiệm lâm sàng. Suy tim là bệnh lý đi kèm phổ biến của bệnh tiểu đường và có tỷ lệ tử vong cao.
Thử nghiệm cũng cho thấy thuốc cải thiện chức năng thận. Bằng chứng hiện có với các nghiên cứu lâm sàng lớn cho thấy rằng chất ức chế SGLT2 nên được ưu tiên sử dụng như một liệu pháp bổ sung cho tất cả bệnh nhân tiểu đường loại 2 không đạt được mục tiêu khi dùng metformin hoặc bệnh nhân tiểu đường không kiểm soát được tại thời điểm chẩn đoán để giảm các biến chứng liên quan đến tim và thận trong tương lai. .
Tim của bệnh nhân sẽ có lợi hơn nếu dùng thuốc ức chế SGLT2 sớm, trước khi bệnh tiến triển. Chỉ đề phòng bệnh nhân nhiễm trùng tiết niệu và sinh dục phải tránh các tác nhân này trong giai đoạn nhiễm trùng đang hoạt động.
Gần đây nhóm thuốc này đã được phát hiện là rất hữu ích trong điều trị suy tim kể cả bệnh nhân không mắc bệnh tiểu đường.
GLP1 (Chất chủ vận thụ thể giống như peptide -1 glucagon)
Nhóm tác nhân này cực kỳ hữu ích đối với bệnh nhân tiểu đường, thừa cân, những người đã từng bị đau tim hoặc đột quỵ trước đó. Chúng hoạt động theo một số cơ chế bằng cách giảm viêm, giảm sự thèm ăn và làm trống dạ dày, có lợi cho quá trình chuyển hóa cholesterol.
Cho đến gần đây, chúng chỉ có thể được sử dụng thông qua một mũi tiêm, ban đầu một lần một ngày (Liraglutide) nhưng sau đó các hợp chất mới hơn có thể được tiêm mỗi tuần một lần (Dulaglutide và Semaglutide). Các dữ liệu khoa học cho thấy giảm các cơn đau tim và đột quỵ ở những bệnh nhân có nguy cơ cao với nhiều yếu tố nguy cơ và ở những người đã từng mắc bệnh trong quá khứ.
Ngoài ra, các chất này cũng làm giảm trọng lượng đáng kể, đây là một tác dụng rất đáng hoan nghênh ở bệnh nhân tiểu đường thừa cân và béo phì. Gần đây, đã có một cuộc cách mạng khoa học với việc loại thuốc này trở nên có sẵn dưới dạng viên uống bằng cách tạo ra một lớp phủ rất đặc biệt không cho phép nó bị phân hủy trong ruột.
Kết luận
Đái tháo đường là một căn bệnh lâu đời như nền văn minh nhân loại với một số nghiên cứu mang tính bước ngoặt đã đưa chúng ta đến giai đoạn này, nơi chúng ta đã có nhiều tiến bộ hơn trong việc chẩn đoán và quản lý. Những cải tiến trong quản lý lối sống cùng với các loại thuốc uống rất hiệu quả bên cạnh Insulin mới hơn đã cải thiện đáng kể kết quả.
Ngày nay có thể giảm thiểu và giảm thiểu các cơn đau tim, đột quỵ, suy thận và tim. Tuy nhiên, cần sử dụng sớm và thích hợp các loại thuốc mới như thuốc ức chế SGLT2 và các thuốc thuộc nhóm chất tương tự GLP1 có thể được dùng dưới dạng viên uống.
Hiện có thể cải thiện tuổi thọ của bệnh nhân tiểu đường, giảm nhu cầu nhập viện và cải thiện chất lượng cuộc sống. Tuy nhiên, những nhóm thuốc mới này cần được sử dụng thường xuyên hơn những loại thuốc đang được sử dụng hiện tại.
Theo Giáo sư Upendra Kaul là Giám đốc sáng lập Quỹ Gauri Kaul, Người nhận Giải thưởng Padma Shree và DR BC Roy
Thi Nguyên ,theo greaterkashmir.com
7 thức uống giúp giải nhiệt, ngủ ngon hơn trong mùa nắng nóng
Nắng nóng kéo dài không chỉ khiến cơ thể mệt mỏi, mất nước mà còn ảnh hưởng rõ rệt đến chất lượng giấc ngủ. Nhiều người than phiền tình trạng khó ngủ, ngủ chập chờn, thức giấc giữa đêm do cảm giác oi bức, nóng trong người hoặc đổ mồ hôi nhiều.
Theo các chuyên gia dinh dưỡng, lựa chọn đúng thức uống trong mùa hè có thể hỗ trợ điều hòa thân nhiệt, bù nước và giúp cơ thể thư giãn tốt hơn trước khi ngủ. Tuy nhiên, không phải loại nước nào “mát” cũng phù hợp để dùng vào buổi tối.
Multimedia
Theo dõi trên:Video
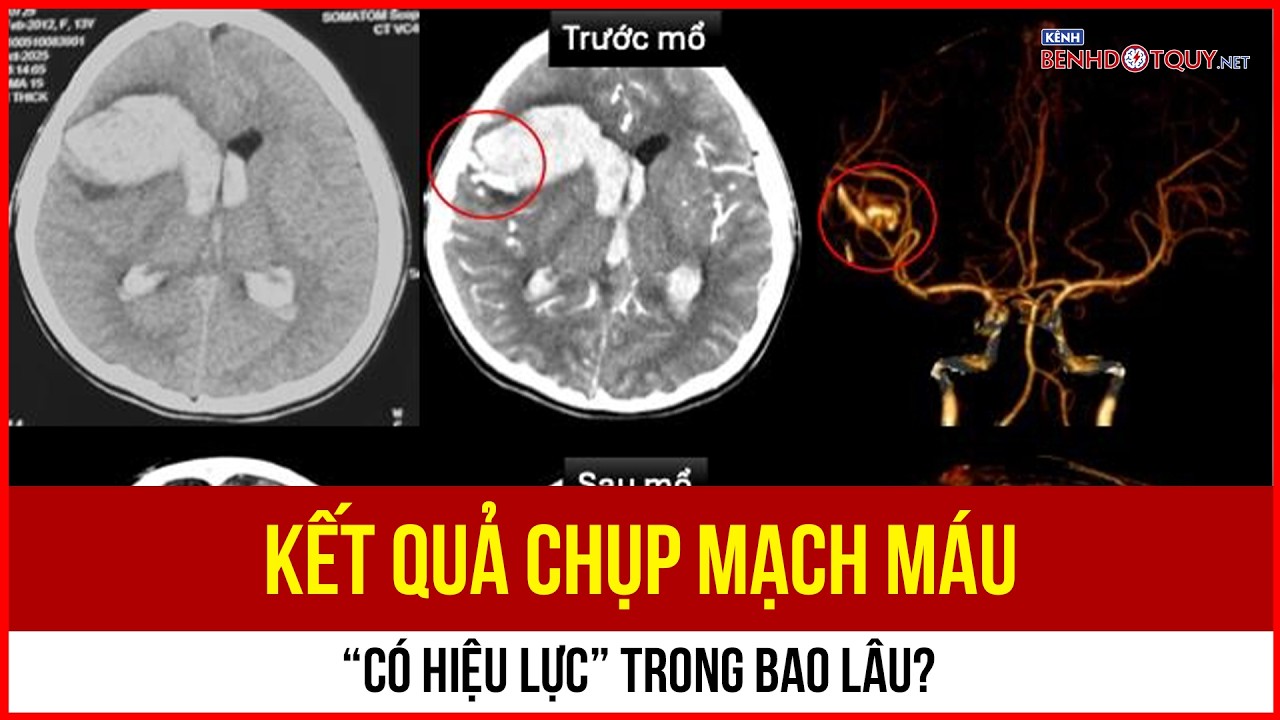
Kết quả chụp mạch máu “có hiệu lực” trong bao lâu?
Kết quả chụp mạch máu là căn cứ quan trọng giúp bác sĩ chẩn đoán và theo dõi bệnh lý tim mạch, đột quỵ. Tuy nhiên, nhiều người vẫn băn khoăn liệu những hình ảnh này có thể sử dụng trong bao lâu trước khi cần chụp lại. Thực tế, “giá trị” của kết quả không phải lúc nào cũng cố định, mà phụ thuộc vào diễn tiến bệnh và tình trạng sức khỏe của từng người.
Sống sót sau đột quỵ, làm gì để không bị lần 2?
Giới trẻ và đột quỵ: Khi lối sống hiện đại trở thành sát thủ âm thầm
Giải mã mối quan hệ nguy hiểm giữa đái tháo đường và đột quỵ
Phòng Tránh Đột Quỵ – Bắt Đầu Từ 5 Bài Tập Đơn Giản
Ngăn đột quỵ ngay từ phút đầu – Những điều nên biết
7 tình huống khiến đường huyết tăng vọt có thể bạn chưa biết









 ">
">  ">
">  ">
"> 
