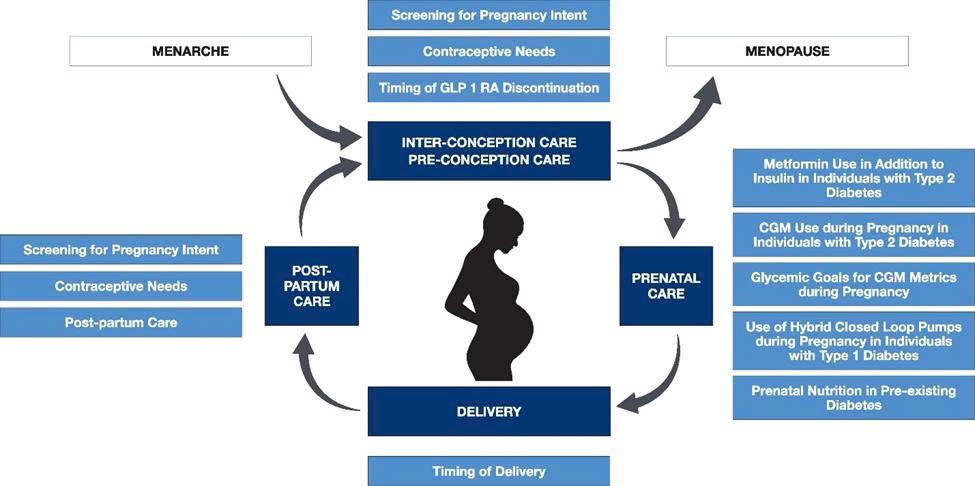
10 khuyến cáo mới nhất về quản lý đái tháo đường trong thai kỳ
Việc kiểm soát đái tháo đường (ĐTĐ) ở phụ nữ trong độ tuổi sinh sản – đặc biệt là giai đoạn mang thai – giữ vai trò then chốt nhằm đảm bảo sức khỏe cho cả mẹ và thai nhi. Tại Hội nghị của Hội Nội tiết Hoa Kỳ vừa diễn ra ngày 13/7/2025, các chuyên gia của Hội Nội tiết Hoa Kỳ và Hội Nội tiết châu Âu đã công bố 10 khuyến nghị mới nhất về quản lý bệnh nhân ĐTĐ trong thai kỳ.
TS.BS Nguyễn Quang Bảy – Trưởng Khoa Nội tiết – Đái tháo đường, Bệnh viện Bạch Mai đã chia sẻ chi tiết về các khuyến nghị này và nhấn mạnh tầm quan trọng của việc đồng hành cùng bệnh nhân từ trước khi mang thai cho đến sau sinh.
Mục lục
1. Trao đổi ý định mang thai trong mỗi lần khám
Ở tất cả phụ nữ mắc ĐTĐ có khả năng mang thai, việc thảo luận về kế hoạch mang thai nên được thực hiện thường xuyên trong các lần khám sản khoa, khám chuyên khoa nội tiết hoặc khám sức khỏe định kỳ. Có bằng chứng gián tiếp cho thấy, chăm sóc tốt giai đoạn trước khi mang thai giúp cải thiện HbA1c trong lần khám thai đầu tiên và giảm nguy cơ dị tật bẩm sinh.
2. Khuyến nghị tránh thai khi chưa sẵn sàng mang thai
Với nhóm bệnh nhân ĐTĐ chưa có kế hoạch mang thai, việc sử dụng biện pháp tránh thai là cần thiết. Điều này không chỉ giúp hạn chế tình trạng mang thai ngoài ý muốn mà còn góp phần cải thiện kiểm soát đường huyết trong giai đoạn đầu thai kỳ – thời điểm quyết định đến sự phát triển của thai nhi.
3. Ngừng sớm GLP-1RA ở bệnh nhân ĐTĐ type 2
Các thuốc hạ đường huyết nhóm GLP-1RA nên được ngừng trước khi mang thai, thay vì chờ đến khi phát hiện có thai hoặc kết thúc quý I. Việc này nhằm giảm nguy cơ tiềm tàng cho thai nhi do chưa có đủ bằng chứng an toàn về phơi nhiễm thuốc trong thai kỳ.
4. Không thêm metformin thường quy khi đang dùng insulin
Ở phụ nữ mang thai mắc ĐTĐ type 2 đã dùng insulin, không khuyến khích bổ sung metformin một cách thường quy, vì lợi ích giảm tỷ lệ thai to không đáng kể so với nguy cơ tăng tỷ lệ thai nhỏ và ảnh hưởng không rõ đến thành phần cơ thể của trẻ.
5. Chế độ ăn hạn chế carbohydrate
Phụ nữ mang thai mắc ĐTĐ nên áp dụng chế độ ăn có hàm lượng carbohydrate giới hạn, khoảng 175g/ngày. Tuy nhiên, khuyến nghị này vẫn đang cần thêm dữ liệu nghiên cứu để khẳng định chắc chắn hiệu quả và an toàn.
6. Có thể sử dụng CGM hoặc tự theo dõi đường huyết
Ở người bệnh ĐTĐ type 2 mang thai, cả máy đo đường huyết liên tục (CGM) và tự theo dõi đường huyết đều là lựa chọn chấp nhận được. Hiện chưa có bằng chứng trực tiếp khẳng định CGM vượt trội, nhưng có tiềm năng hỗ trợ kiểm soát đường huyết tốt hơn nếu được sử dụng hiệu quả.
7. Không thay đổi mục tiêu kiểm soát glucose dựa vào CGM
Đối với người đã dùng CGM, không nên đặt mục tiêu 24h < 140 mg/dL, thay cho các mục tiêu cụ thể sau ăn. Mục tiêu lý tưởng vẫn là:
Đường huyết đói < 95 mg/dL
Sau ăn 1 giờ < 140 mg/dL
Sau ăn 2 giờ < 120 mg/dL
Vì có mối liên quan giữa nguy cơ biến chứng thai kỳ và nồng độ glucose đói > 126 mg/dL.
8. Ưu tiên sử dụng bơm insulin vòng kín ở bệnh nhân typ 1
Với phụ nữ mang thai mắc ĐTĐ type 1, việc sử dụng bơm insulin vòng kín bán tự động (hybrid closed-loop) được khuyến nghị hơn so với các phương pháp tiêm insulin kết hợp CGM hoặc tiêm nhiều mũi đơn lẻ.
9. Đánh giá nguy cơ để quyết định sinh sớm
Trong quản lý sản khoa cho người mắc ĐTĐ trước khi mang thai, quyết định thời điểm sinh nên dựa trên đánh giá nguy cơ lâm sàng, thay vì chờ sinh tự nhiên. Nghiên cứu cho thấy kéo dài thai kỳ quá 38 tuần có thể không mang lại lợi ích mà còn tiềm ẩn rủi ro.
10. Điều trị sau sinh song song chăm sóc sản khoa
Ngay cả khi sảy thai hoặc đình chỉ thai nghén, những người từng mắc ĐTĐ trước khi mang thai vẫn cần được tiếp tục quản lý đường huyết chặt chẽ sau sinh, đồng thời duy trì các hoạt động chăm sóc sản khoa thông thường.
Nguồn: TS.BS Nguyễn Quang Bảy – Trưởng Khoa Nội tiết – Đái tháo đường, Bệnh viện Bạch Mai
Đột quỵ xong nên tập gì, tập khi nào để không “phản tác dụng”?
Tập phục hồi chức năng sau đột quỵ không phải cứ cố gắng vận động càng nhiều càng tốt. Việc lựa chọn bài tập đúng mục tiêu và đúng giai đoạn mới giúp người bệnh cải thiện vận động, ngôn ngữ và hạn chế biến chứng, rút ngắn thời gian hồi phục.
Multimedia
Theo dõi trên:Video
Hẹp động mạch vành: Nguy hiểm thế nào và do đâu?
Hẹp động mạch vành là tình trạng lòng mạch nuôi tim bị thu hẹp, làm giảm lượng máu và oxy đến cơ tim. Nếu không được phát hiện, kiểm soát và điều trị kịp thời, bệnh có thể tiến triển âm thầm nhưng dẫn đến nhiều biến cố nguy hiểm như nhồi máu cơ tim, suy tim, rối loạn nhịp tim, thậm chí đột tử. Vậy nguyên nhân nào gây hẹp động mạch vành và những yếu tố nguy cơ nào cần đặc biệt cảnh giác?
Sống sót sau đột quỵ, làm gì để không bị lần 2?
Giới trẻ và đột quỵ: Khi lối sống hiện đại trở thành sát thủ âm thầm
Giải mã mối quan hệ nguy hiểm giữa đái tháo đường và đột quỵ
Phòng Tránh Đột Quỵ – Bắt Đầu Từ 5 Bài Tập Đơn Giản
Ngăn đột quỵ ngay từ phút đầu – Những điều nên biết
7 tình huống khiến đường huyết tăng vọt có thể bạn chưa biết












 ">
">  ">
">  ">
"> 
