11 biến chứng của bệnh đái tháo đường và cách giúp bạn phòng ngừa
Đái tháo đường là căn bệnh mãn tính có thể theo chúng ta cả đời. Tệ hơn, căn bệnh sẽ gây ra biến chứng nặng nề nếu không được phát hiện và điều trị kịp thời. Vậy liệu có cách nào để phòng ngừa không? TS.BS Nguyễn Thị Hồng Vân – Khoa Khám bệnh, Bệnh viện Bạch Mai sẽ giải đáp thắc mắc cho quý bạn đọc.
Mục lục
1. Tổng quan đái tháo đường
Đái tháo đường là bệnh do rối loạn chuyển hóa glucid, xảy ra khi có tình trạng giảm tiết insulin hoặc đề kháng insulin. Khi tình trạng đường máu tăng cao kéo dài, sẽ gây ra nhiều biến chứng ở các cơ quan mạch máu, thần kinh. Những tổn thương dẫn đến biến chứng cấp tính và mãn tính.
 ThS.BS Nguyễn Thị Hồng Vân – Khoa Khám Bệnh, Bệnh viện Bạch Mai
ThS.BS Nguyễn Thị Hồng Vân – Khoa Khám Bệnh, Bệnh viện Bạch Mai
2. Các biến chứng cấp tính của đái tháo đường
Các biến chứng cấp tính khiến bệnh nhân phải nhập viện ngay khi đường máu tăng cao hoặc xuống quá mức. Thậm chí bệnh nhân có thể bị hôn mê. Tăng áp lực thẩm thấu hay nhiễm toan ceton là các biến chứng cấp tính, đây là trường hợp các bác sĩ chuyên khoa cấp cứu điều trị tích cực thường phải đối mặt. Nguyên nhân do đường huyết tăng cao kèm theo rối loạn nước điện giải. Trong thời buổi hiện nay, khi bệnh nhân được khám bệnh đầy đủ cùng với kiến thức được nâng cao, tỷ lệ người bị tăng áp lực thẩm thấu đã giảm đi. Tuy nhiên, có một số bệnh nhân được chẩn đoán muộn hoặc bệnh nhân biết bị bệnh đái tháo đường nhưng bỏ thuốc hay đang điều trị mà có kèm theo bệnh cấp tính khác như nhiễm trùng cấp tính, tiêu chảy mất nước và tai biến mạch máu não. Đây là tình trạng cấp tính dẫn đến đường máu tăng cao, khiến bệnh nhân có thể rơi vào tình trạng hôn mê cần cấp cứu. Trường hợp bệnh nhân nhiễm toan ceton hay gặp do tai biến điều trị hoặc không theo dõi điều trị tích cực. Ngược lại với tình trạng đường máu tăng quá cao thì đường máu hạ quá thấp lại là tình trạng bệnh lý thường gặp ở bệnh nhân đái tháo đường. Các nguyên nhân là do sai lầm trong điều trị, do chế độ ăn không đúng cách, vận động quá mức. Các triệu chứng lâm sàng thay đổi giữa các bệnh nhân khác nhau và cùng một bệnh nhân tại thời điểm khác nhau. Trường hợp bệnh nhân có dấu hiệu cảnh báo hạ đường máu như mệt lả, tay chân run, vã mồ hôi, lo lắng, chóng mặt, hoa mắt, mắt nhìn mờ, uể oải, bủn rủn tay chân, thay đồ một cách mất ý thức. Khi rơi vào một trong các trường hợp nêu trên, họ có thể phải ăn món ngọt hoặc uống ly nước có đường đường để ổn định đường huyết. Tuy nhiên, không phải tất cả bệnh nhân có thể nhận biết được các dấu hiệu đó, đặc biệt nếu bị đái tháo đường lâu ngày, phản xạ thần kinh thực vật đã bị yếu đi. Ví dụ, một trường hợp người nhà bệnh nhân nhận thấy ba mình đang đứng ở ngõ nhưng không nhận ra đường về, do thời điểm đó bệnh nhân đột ngột bị mất ý thức, mà hoàn toàn không có dấu hiệu cảnh báo trước. Đó cũng là triệu chứng hạ đường huyết thoáng qua. Sau này bệnh nhân theo dõi đường máu liên tục mới phát hiện ra có một số cơn hạ đường huyết. Đây là một triệu chứng hạ đường huyết ban ngày, tuy nhiên nếu xảy ra vào ban đêm khi đang ngủ, đó là dấu hiệu nguy hiểm. Nếu bệnh nhân không phát hiện ra sớm sẽ dẫn đến tình trạng hạ đường huyết kéo dài. Thậm chí, những bệnh nhân này còn rơi vào tình trạng hôn mê và tử vong không rõ nguyên nhân. Bệnh nhân bị hạ đường huyết do đái tháo đường cần có kiến thức để bảo vệ bản thân. Những người trong gia đình cũng cần hiểu biết bệnh đái tháo đường cùng với biến chứng, cần xử trí tại nhà tránh người thân rơi vào tình trạng không mong muốn. >>> Xem thêm: Những mối nguy của đái tháo đường và cách kiểm soát bệnh
3. Biến chứng mạn tính ở bệnh nhân đái tháo đường
Đường máu tăng cao không chỉ xảy ra biến chứng cấp tính gây ra tình trạng hôn mê. Đa số bệnh nhân đái tháo đường ngày nay đang phải đối mặt với biến chứng mạn tính. Biến chứng mạn tính cần được quan tâm như biến chứng viêm mạch, xảy ra ở mắt, thận, thần kinh. Các biến chứng mạch máu lớn như động mạch vành, bệnh động mạch ngoại vi chi dưới, đột quỵ não. Một loại không phân vào biến chứng mạch máu lớn và nhỏ là sa sút trí tuệ, trầm cảm, gan nhiễm mỡ do rượu. Bệnh nhân đái tháo đường gặp nhiều biến chứng.
4. Làm sao có thể kiểm soát tốt các biến chứng?
– Các biến chứng mạn tính mạch máu lớn
Các biến chứng mạn tính mạch máu lớn ở bệnh nhân tiểu đường bao gồm bệnh hẹp động mạch vành, hẹp động mạch chi dưới, hẹp động mạch não dẫn đến tình trạng biến chứng mạn tính. Bệnh động mạch vành là nguyên nhân gây ra rất nhiều biến cố tim mạch của bệnh nhân tiểu đường. Với trường hợp bệnh nhân tiểu đường không có triệu chứng, khi khảo sát chúng ta thấy 25% bệnh nhân có bệnh mạch vành. Tỷ lệ suy tim ở bệnh nhân tiểu đường chiếm tỷ lệ gấp đôi so với người không bị tiểu đường. Đối với chi dưới, tỷ lệ tăng từ 2 đến 4 lần tùy theo nghiên cứu. Đột quỵ ở bệnh nhân đái tháo đường cũng tăng gấp đôi so với dân số chung. Đối với bệnh nhân đái tháo đường, biến chứng mạch máu lớn là biến chứng gây ra rất nhiều và khiến đời sống bệnh nhân bị ảnh hưởng trầm trọng.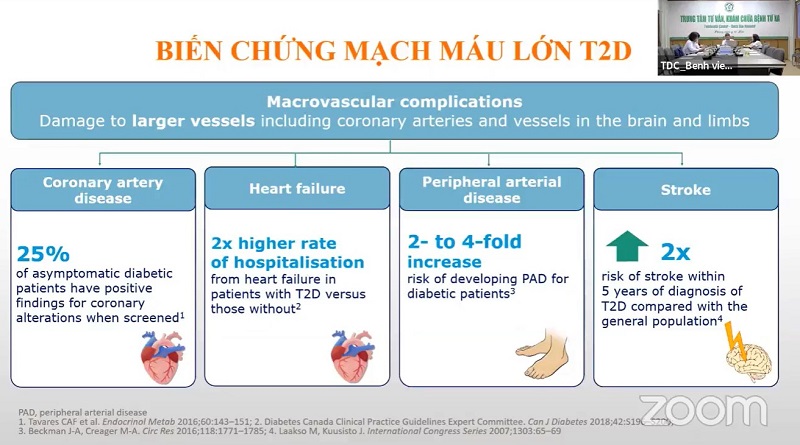
– Biến chứng tim mạch
Ngay từ giai đoạn tiền đái tháo đường, đường máu chỉ mới bắt đầu tăng cao chưa rõ. Các biến chứng về viêm mạch cũng như các mạch máu lớn cũng đã bắt đầu hình thành. Trong giai đoạn đầu, các mạch máu bắt đầu hình thành nốt, mảng xơ vữa trong mạch máu, xơ hóa dần rồi dẫn đến tắc nghẽn. Có đến 1/3 bệnh nhân tiểu đường bị bệnh lý tim mạch. Những bệnh lý tim mạch không chỉ xảy ra do thiếu máu cao mà còn kèm theo yếu tố nguy cơ khác như tăng huyết áp, rối loạn mỡ máu, đó là nguyên nhân khiến bệnh lý đái tháo đường bị biến chứng tim mạch nhiều hơn. Bệnh lý tim mạch chính là nguyên nhân gây tử vong hàng đầu ở những bệnh nhân đái tháo đường. Vì vậy, đối với bệnh nhân bị đái tháo đường, cần tầm soát các yếu tố nguy cơ để ngăn ngừa tình trạng biến chứng về tim mạch, đặc biệt là đối tượng có yếu tố nguy cơ cao như thừa cân béo phì, tăng huyết áp, rối loạn lipid máu. Người bệnh cần khai báo rõ tiền sử bệnh của gia đình và tiền sử bệnh thận mạn. Chúng ta có thể làm điện tâm đồ, từ 3 đến 5 năm đối với bệnh nhân hơn 40 tuổi bị đái tháo đường và bệnh nhân có ý định tập thể dục gắng sức. Thời gian xảy ra của tiểu đường thường trên 15 năm và ở người trên 30 tuổi có yếu tố về tim mạch và tổn thương cơ quan đích về biến chứng mạch nhỏ, tim mạch. Trong nghiên cứu Steno-2, để giảm thiểu yếu tố nguy cơ, chúng ta cần giảm yếu nguy cơ về bệnh lý tim mạch. Ngoài kiểm soát đường huyết, chúng ta phải kiểm soát tốt huyết áp, mỡ máu, đông máu và tăng vấn đề vận động thì mới có thể phòng ngừa tai biến tim mạch của bệnh nhân.
– Biến chứng mạch vành
Bệnh động mạch vành là bệnh rất thường gặp ở bệnh nhân đái tháo đường và có nhiều mức độ khác nhau. Mức độ đau bao gồm cơn đau thắt ngực, nặng hơn là nhồi máu cơ tim, suy tim hoặc thậm chí đột tử. Bệnh động mạch vành chính là nguyên nhân gây ra tỷ lệ bệnh tật và tử vong, cũng như tăng chi phí điều trị tại bệnh nhân đái tháo đường. Biểu hiện bệnh động mạch vành có nhiều dấu hiệu, như đau thắt ở vùng ngực lan lên cổ và vai, mệt mỏi, thở khó, buồn nôn, ứ trệ tuần hoàn ngoại vi. Điều đáng lo ngại là biểu hiện ở bệnh nhân tiểu đường là khá mơ hồ dẫn đến tình trạng chẩn đoán muộn và bỏ sót bệnh nhân tiểu đường có bệnh lý mạch vành. Đối với trường hợp bệnh nhân bị đái tháo đường, người ta không khuyến cáo tầm soát bệnh động mạch vành một cách thường quy vì nó không cải thiện tiên lượng. Tuy nhiên, cần kiểm soát tốt các yếu tố nguy cơ để phòng ngừa biến chứng xơ vữa mạch ở bệnh nhân đái tháo đường. Những trường hợp cần tầm soát bệnh mạch vành ở các đối tượng có yếu tố nguy cơ cao như bệnh nhân có cơn đau thắt ngực, dấu hiệu gợi ý như tiếng thổi động mạch vành, thiếu máu ngực, đột quỵ hay đi cách hồi bệnh động mạch chi dưới và điện tim đồ có dấu hiệu bất thường.
– Biến chứng suy tim
Biến chứng hay gặp ở bệnh nhân đái tháo đường là bệnh suy tim. Tỷ lệ bệnh nhân suy tim do đái tháo đường cao gấp 2 đến 4 lần so với tỷ lệ ở bệnh nhân bình thường. Chúng ta có thể gặp tình trạng bệnh nhân suy tim rất nhiều, biểu hiện ban đầu có thể thoáng qua khiến chúng ta bỏ sót những bệnh nhân này. Ở các bệnh nhân suy tim, họ nhận thấy có đến 25 đến 40% bị đái tháo đường kèm theo nghiên cứu dân số. Các triệu chứng suy tim như khó thở, hạ huyết áp tư thế, cần tăng thời gian nghỉ ngơi khi tập gắng sức, không thể vận động gắng sức quá mức. Dấu hiệu điển hình hơn như phản hồi gan tim mạch cổ, tiếng tim thứ ba, tiếng thổi tim xa xăm, thì bệnh nhân suy tim đã ở trong giai đoạn muộn. Tầm soát suy tim ở bệnh nhân đái tháo đường vẫn còn nhiều băn khoăn. Quan trọng hơn hết, cần tìm hiểu vấn đề tiền sử của bệnh nhân ra sao để có thái độ theo dõi và điều trị đúng mức. Chúng ta có thể cho bệnh nhân làm siêu âm tim hoặc làm test PMP trong máu để phát hiện bệnh nhân có yếu tố nguy cơ cao để tầm soát suy tim.
– Bệnh động mạch ngoại vi
Tỷ lệ bệnh nhân bị động mạch ngoại vi khá cao, có đến ¼ số lượng bệnh nhân sẽ bị tiến triển của bệnh trong 5 năm. 4% bệnh nhân bị cắt cụt chi do biến chứng đái tháo đường. Biểu hiện của bệnh đái tháo đường rất đa dạng bao gồm thiếu máu mạch chi dưới, cơn đi cách hồi thiếu máu phần dưới. Các triệu chứng đi cách hồi điển hình xảy ra khi bệnh nhân đi bộ một khoảng cách, họ bị đau chân tại một vùng nhất định, và đau hướng lên vùng thượng nguyền. Trong một số nghiên cứu cộng đồng, những trường hợp bệnh nhân bị các tình trạng trên chiếm tỷ lệ rất khiêm tốn từ 6 đến 9%. Các triệu chứng không điển hình chiếm tỷ lệ đáng kể từ 46 đến 48%. Tình trạng không biểu hiện triệu chứng chiếm từ 20 đến 50%. Đối với trường hợp bệnh nhân có bệnh lý động mạch ngoại vi chi dưới, chúng ta cần phòng ngừa để tránh xảy ra tình trạng trên vì có thể dẫn đến cắt cụt kể cả bệnh nhân bị đái tháo đường. Như vậy, với trường hợp bệnh nhân bị đái tháo đường, việc kiểm soát bàn chân để phát hiện vết loét và bất thường, đánh giá tổn thương ngoài da, biến chứng thần kinh, mạch máu bằng các biện pháp thăm dò như siêu âm Doppler mạch máu hay chụp động mạch không xâm lấn để biết bệnh nhân có yếu tố cao hay không. Đơn giản hơn chúng ta có thể đo chỉ số ABI, nếu chỉ số ABI lớn hơn 1,3 và nhỏ hơn 0,9, đây là trường hợp bệnh nhân có những yếu tố nguy cơ khiến bệnh tim mạch xơ vữa nhiều hơn.
– Biến chứng bị đột quỵ
Biến chứng thường hay gặp ở bệnh nhân tiểu đường là đột quỵ do nhồi máu não hay xuất huyết não. Đối với bệnh nhân đái tháo đường, họ thường bị đột quỵ do nhồi máu não hơn xuất huyết não. Bệnh nhân có các yếu tố nguy cơ khác kèm theo như rối loạn mỡ máu, tăng huyết áp. Những bệnh nhân này bị tổn thương nặng và để lại di chứng nhiều hơn so với bệnh nhân bị tai biến mạch máu não không phải do đái tháo đường. Các biểu hiện của đột quỵ rất phong phú. Bệnh nhân có thể bị yếu liệt nửa người, đột ngột mất ý thức, nhìn mờ, chóng mặt mất thăng bằng đi đứng không tự chủ, đau đầu dữ dội.
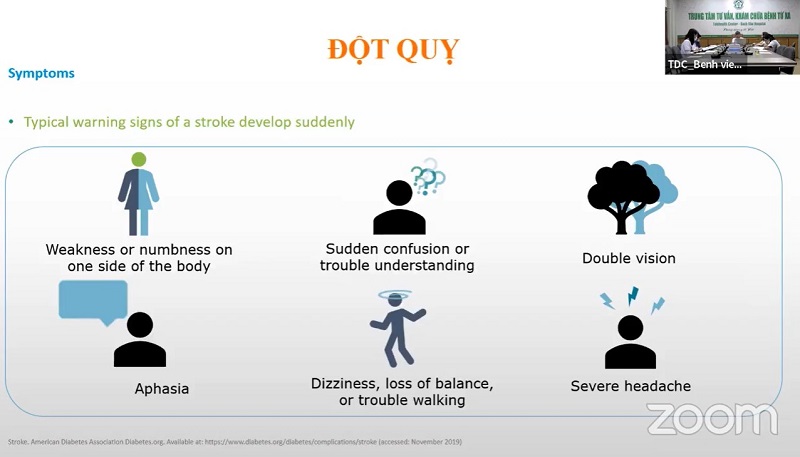 Các dấu hiệu nhận biết đột quỵ
Các dấu hiệu nhận biết đột quỵ
– Biến chứng vi mạch của đái tháo đường
Biến chứng mạch máu lớn là tình trạng hay gặp nhưng so với biến chứng vi mạch do đái tháo đường, thì chiếm tỷ lệ rất lớn và đây là biến chứng đặc hiệu ở bệnh nhân đái tháo đường. Bệnh nhân có thể gặp biến chứng mạch máu ở mắt, biến chứng tại thận, thần kinh. Có đến 50% bệnh nhân đái tháo đường có triệu chứng liên quan đến thần kinh khiến cho chất lượng cuộc sống bị suy giảm. Các triệu chứng đặc biệt hơn ở mắt, khiến bệnh nhân đái tháo đường bị mù. Các biến chứng nặng nề hơn là biến chứng gây ra ở thận: suy thận giai đoạn cuối. Tuy nhiên, biến chứng này chiếm tỷ lệ rất khiêm tốn, con số chỉ khoảng 7%. Khi có các dấu hiệu tổn thương tại thận thì cần điều trị ngay để tránh dẫn đến giai đoạn không mong muốn, bởi vì chi phí chăm sóc cho bệnh nhân và y tế sẽ vô cùng lớn.
– Bệnh võng mạc đái tháo đường
Chúng ta cần tầm soát đối với các trường hợp bệnh đái tháo đường type 1, phát hiện bệnh sau 5 năm. Đối với đái tháo đường type 2, cần phải tầm soát bệnh võng mạc ngay, vì ĐTĐ type 2 tiến triển theo một thời gian lâu dài. Thông thường, khi bệnh nhân được phát hiện bệnh với các triệu chứng lâm sàng, thì trước đó nó đã tiến triển từ 5 đến 7 năm. Vì vậy, khi bệnh nhân được chẩn đoán tiểu đường ngay từ đầu, chúng ta cần tầm soát các yếu tố nguy cơ gây bệnh nặng hơn, tình trạng viêm mạc, võng mạc do đái tháo đường. Chúng ta có thể cho bệnh nhân soi đáy mắt để xác định bệnh võng mạc tăng sinh hay tổn thương mạch máu võng mạc – nguyên nhân là phù nề và mù lòa ở bệnh nhân ĐTĐ. Bệnh nhân bị tiểu đường hay gặp tình trạng đục thủy tinh thể. Thể dưới vỏ thường gặp ở bệnh nhân đái tháo đường type 1, và với type 2 thường bị thoái hóa tinh thể nhiều hơn. Nguyên nhân là do tích tụ sorbitol và glycat hóa protein của thủy tinh thể kèm theo đục thủy tinh thể và tổn thương võng mạc do đái tháo đường. Đối với bệnh nhân đái tháo đường không bị tổn thương võng mạc, họ có thể sáng mắt. Còn người bị tiểu đường và tổn thương võng mạc tăng sinh, họ sẽ bị hạn chế về thị lực. Vì vậy, cần kiểm soát tốt để ngăn ngừa biến chứng mạn tính không mong muốn này. Những trường hợp bệnh nhân đái tháo đường chưa có biến cố gì, đường máu được kiểm soát tốt, được khuyến cáo kiểm tra võng mạc từ 1 đến 2 năm. Còn đối với người có bệnh lý võng mạc thì sẽ tùy thuộc vào mức độ và cho bệnh nhân tầm soát hằng năm. Nếu có trường hợp nặng hơn, cần hẹn bác sĩ chuyên về mắt để được tư vấn và điều trị sâu hơn khi bệnh nhân có nguy cơ mất thị lực như phù hoàng điểm, bệnh võng mạc tiểu đường tăng sinh nặng, đặc biệt ở bệnh nhân lớn tuổi bị đái tháo đường. Bằng phương pháp điều trị quang đông và các yếu tố kích thích tăng trưởng nội mạc hoặc phẫu thuật được sử dụng để cứu mắt của bệnh nhân.
– Biến chứng bệnh lý thận do đái tháo đường
Khi bệnh nhân có biến chứng viêm mạch ở mắt, chúng ta cũng nên lưu ý đến thận. Bởi viêm mạch ở mắt và thận thường song hành với nhau.. Bệnh mắt cần có bác sĩ chuyên khoa mắt để có thể kiểm soát, nhưng với bệnh lý thận, các bác sĩ nội khoa sẽ cho bệnh nhân xét nghiệm để phát hiện ra biến chứng thận ở giai đoạn sớm. Bệnh thận mãn tính ở người ĐTĐ được đặc trưng bởi sự gia tăng tiến triển của albumin niệu và/hoặc creatinin. Chúng ta có thể cho bệnh nhân xét nghiệm bằng mẫu đơn giản và phát hiện ra bệnh nhân có yếu tố nguy cơ gặp biến chứng thận hay không. Biến chứng ở mạch máu thận gồm dày màng đáy cầu thận và hình thành vi mạch gây tổn thương khả năng lọc của cầu thận. Biến chứng thận của bệnh nhân được chia thành nhiều giai đoạn:
- Giai đoạn 1: chưa có biểu hiện lâm sàng, siêu âm ghi nhận bệnh nhân tăng độ lọc cầu thận (GFR)
- Giai đoạn 2: chúng ta lấy mẫu nước tiểu vi thể để tìm albumin niệu. Đây không phải là xét nghiệm quá khó để tầm soát các biến chứng ban đầu của bệnh đái tháo đường
- Giai đoạn 3: khi bệnh nhân có rõ biểu hiện nặng thì xét nghiệm đại thể, chúng ta sẽ phát hiện có protein trong nước tiểu hơn 300 mg/24h. Trong trường hợp bệnh nhân đã có tiểu đạm đại thể, đây không phải là biến chứng sớm mà cần đánh giá kỹ các bệnh nhân này để ngăn ngừa tiến triển đến giai đoạn xấu hơn.
- Giai đoạn 4: Suy thận rõ ràng, triệu chứng gồm tăng huyết áp, suy thận, phù, tiểu đạm đại thể
- Giai đoạn 5: Suy thận giai đoạn cuối. Trong giai đoạn này, bệnh nhân phải lọc thận nhân tạo.
Vì vậy, cần kiểm soát tốt các yếu tố nguy cơ của bệnh nhân bằng cách cho người bệnh xét nghiệm định kỳ. Tuy nhiên, các trường hợp bệnh nhân bệnh thận thường có biểu hiện lâm sàng đa dạng và phong phú. Thậm chí một số bệnh nhân không có biểu hiện lâm sàng, dẫn đến việc khi chúng ta phát hiện bệnh nhân, mọi thứ đã muộn. Tầm soát bệnh thận mạn tính: Để tầm soát bệnh thận mạn tính, chúng ta sẽ cho bệnh nhân xét nghiệm nước tiểu để đánh giá albumin niệu. Mẫu đơn giản thông thường là mẫu ngẫu nhiên. Riêng mẫu chi tiết hơn là cho bệnh nhân lấy nước tiểu trong 24 giờ để đánh giá UACR của bệnh nhân là bao nhiêu và mỗi 3 đến 6 tháng, chúng ta lặp lại việc tầm soát đó. Trước đây chúng ta ít lưu ý đến việc đánh giá mức lọc cầu thận của bệnh nhân trong quá trình điều trị. Bây giờ các loại thuốc cũng như khuyến cáo thông thường, cần phải căn cứ vào mức lọc của bệnh nhân để đánh giá mức lọc cầu thận ra sao và chọn nhóm thuốc điều trị hợp lý. Với bệnh nhân có mức lọc cầu thận trên 60 ml, việc điều trị bằng thuốc tiểu đường khá phong phú. Tuy nhiên, nếu mức lọc cầu thận dưới 60 thì việc khởi trị cũng như sử dụng nhóm thuốc an toàn cho bệnh nhân. Khi mức lọc cầu thận dưới 30, việc điều trị thuốc viên rất hạn chế. Lúc đó, chỉ nên ưu tiên cho các loại thuốc có thể sử dụng khi mức lọc cầu thận dưới 60. Trường hợp bệnh nhân bị bệnh thận mãn tính, cần kiểm soát tốt đường máu để tránh nguy cơ biến chứng bệnh thận mãn cũng như các biến chứng khác. Nếu không kiểm soát tốt đường máu, chúng ta sẽ làm đảo ngược sự tiến triển của bệnh nhân. Ngoài ra, chúng ta cũng cần lựa chọn nhóm thuốc đối với bệnh nhân đái tháo đường có biến chứng. Ví dụ như bệnh nhân bị biến chứng thận, nhóm thuốc điều trị ở người bệnh có kèm theo tăng huyết áp là thuốc ức chế men chuyển (ACE). Đây là khuyến cáo đầu tiên dành cho nhóm bệnh nhân này. Bệnh nhân cần hạn chế ăn mặn, việc này cần được lưu ý nhất.
– Biến chứng thần kinh ngoại biên
Đối với biến chứng này, bệnh nhân có rất nhiều biểu hiện như: – Rối loạn cảm giác dị cảm: tê buồn, châm chích, kiến bò, rát bỏng, đau nhức tại đầu ngón chân, như đeo tất chật,… ở đầu ngón chân lan lên, đối xứng, nặng về đêm, tăng thay đổi thời tiết. – Mất cảm giác về nhiệt, gồm nóng và lạnh. Trường hợp này cần tầm soát bằng cách khám bằng monofilament, rung âm thoa, kim đầu tù, phản xạ gân gót. >>> Xem thêm: Làm sao để đối phó với biến chứng thần kinh do đái tháo đường?
– Biến chứng thần kinh tự chủ
Những trường hợp về bệnh lý thần kinh vận động khư trú như bệnh lý về thần kinh và biến chứng thần kinh tự chủ xuất hiện tại các cơ quan khác như tim mạch, tiêu hóa, sinh dục tiết niệu, ví dụ như tim đập nhanh khi ngủ, hạ huyết áp tư thế, liệt dạ dày, hội chứng ruột kích thích hoặc biểu hiện qua việc bệnh nhân đi tiểu không hết. Đó là những triệu chứng thần kinh không tự chủ của bệnh nhân đái tháo đường.
5. Cách quản lý biến chứng đái tháo đường
Chúng ta cần phải điều trị tốt các yếu tố nguy cơ ở bệnh nhân đái tháo đường, trong đó kiểm soát đường máu, mỡ máu, tăng vận động thể dục. HBA1C phải dưới 7%, huyết áp phải dưới 140/90 mmHg, điều trị mỡ máu tốt và cần có chế độ dinh dưỡng hợp lý cùng với chế độ vận động cực kỳ quan trọng.
6. Những nhóm thuốc giúp điều trị bệnh đái tháo đường
Có rất nhiều nhóm thuốc điều trị đái tháo đường. Hiện, theo hướng dẫn mới nhất, chúng ta sẽ phân ra bệnh nhân có yếu tố nguy cơ cao, bị tim mạch xơ vữa hay không để chọn huốc nào được ưu tiên sử dụng khi bệnh nhân có biểu hiện tim mạch do xơ vữa hoặc suy tim hay bệnh thận mạn để sử dụng. Với bệnh nhân tăng huyết áp, chúng ta cần xác định mức độ huyết áp là bao nhiêu, có chiến chứng cơ quan đích như bệnh mạch vành, albumin niệu hay không. Nhóm thuốc được ưu tiên là ức chế men chuyển và chẹn thụ thể. Đối với bệnh nhân đái tháo đường, chúng ta cần cá thể hóa và đưa ra mục tiêu điều trị ở từng bệnh nhân. Trường hợp có thời gian mắc bệnh kéo dài cùng với nhiều bệnh kết hợp và biến chứng kèm theo, thì việc điều trị không quá chặt chẽ. Tuy nhiên, với bệnh nhân trẻ tuổi mới chẩn đoán đái tháo đường và ít có bệnh lý nguy cơ cao, thì cần đưa chỉ số HBA1C dưới 6.5%. Ở bệnh nhân lớn tuổi không thể tự chăm sóc bản thân, chúng ta có thể để HBA1C lơi lỏng hơn và không bắt buộc phải 7%. Việc bệnh nhân kiểm soát bằng máy theo dõi đường huyết, đó là biện pháp giúp bệnh nhân theo dõi đường huyết của mình tại nhà tốt hơn. Tóm lại, đái tháo đường là bệnh mạn tính và có xu hướng tiến triển theo thời gian. Chúng ta nên phòng nừa bệnh từ giai đoạn sớm (giai đoạn có yếu tố nguy cơ). Việc kiểm soát tốt các yếu tố nguy cơ giúp giảm thiểu biến chứng không mong muốn xảy ra.
Trọng Dy (ghi), benhdotquy.net (Nguồn: Trung tâm Đào tạo – Chỉ đạo tuyến BV Bạch Mai)
7 thức uống giúp giải nhiệt, ngủ ngon hơn trong mùa nắng nóng
Nắng nóng kéo dài không chỉ khiến cơ thể mệt mỏi, mất nước mà còn ảnh hưởng rõ rệt đến chất lượng giấc ngủ. Nhiều người than phiền tình trạng khó ngủ, ngủ chập chờn, thức giấc giữa đêm do cảm giác oi bức, nóng trong người hoặc đổ mồ hôi nhiều.
Theo các chuyên gia dinh dưỡng, lựa chọn đúng thức uống trong mùa hè có thể hỗ trợ điều hòa thân nhiệt, bù nước và giúp cơ thể thư giãn tốt hơn trước khi ngủ. Tuy nhiên, không phải loại nước nào “mát” cũng phù hợp để dùng vào buổi tối.
Multimedia
Theo dõi trên:Video
Gia đình cần làm gì để hỗ trợ bệnh nhân sau đột quỵ phục hồi tại nhà?
Sau đột quỵ, quá trình phục hồi tại nhà đóng vai trò quyết định đến khả năng tái hòa nhập và chất lượng cuộc sống của bệnh nhân. Trong đó, sự đồng hành đúng cách của gia đình là yếu tố then chốt giúp người bệnh phục hồi hiệu quả và hạn chế di chứng.
Sống sót sau đột quỵ, làm gì để không bị lần 2?
Giới trẻ và đột quỵ: Khi lối sống hiện đại trở thành sát thủ âm thầm
Giải mã mối quan hệ nguy hiểm giữa đái tháo đường và đột quỵ
Phòng Tránh Đột Quỵ – Bắt Đầu Từ 5 Bài Tập Đơn Giản
Ngăn đột quỵ ngay từ phút đầu – Những điều nên biết
7 tình huống khiến đường huyết tăng vọt có thể bạn chưa biết









 ">
">  ">
">  ">
"> 
