Điều trị toàn diện – Giải pháp then chốt giúp ngăn ngừa đột quỵ tái phát
Tại Hội nghị khoa học Stroke Intervention School 2025, GS.TS Trương Quang Bình – Chủ tịch Phân hội Xơ vữa động mạch Việt Nam nhấn mạnh vai trò của điều trị toàn diện sau đột quỵ, trong đó 4 trụ cột kiểm soát huyết áp, LDL-cholesterol, nguy cơ huyết khối và đường huyết là yếu tố quyết định trong ngăn ngừa tái phát, vốn chiếm tỷ lệ tới 10% trong năm đầu sau đột quỵ tại Việt Nam.
Đột quỵ tái phát: Mối đe dọa không kém lần đầu tiên
Mở đầu phần trình bày chủ đề “Điều trị toàn diện cho bệnh nhân đột quỵ”, GS.TS Trương Quang Bình nhấn mạnh mức độ nguy hiểm và hậu quả nghiêm trọng mà đột quỵ để lại, không chỉ cướp đi sinh mạng mà còn gây tàn phế, mất chức năng vận động, suy giảm khả năng giao tiếp, ảnh hưởng nghiêm trọng đến chất lượng cuộc sống.
Theo số liệu từ Trung tâm Đột quỵ Hoa Kỳ, tỷ lệ tử vong sau đột quỵ là 21%, và chỉ khoảng 1/3 số ca có thể phục hồi chức năng.

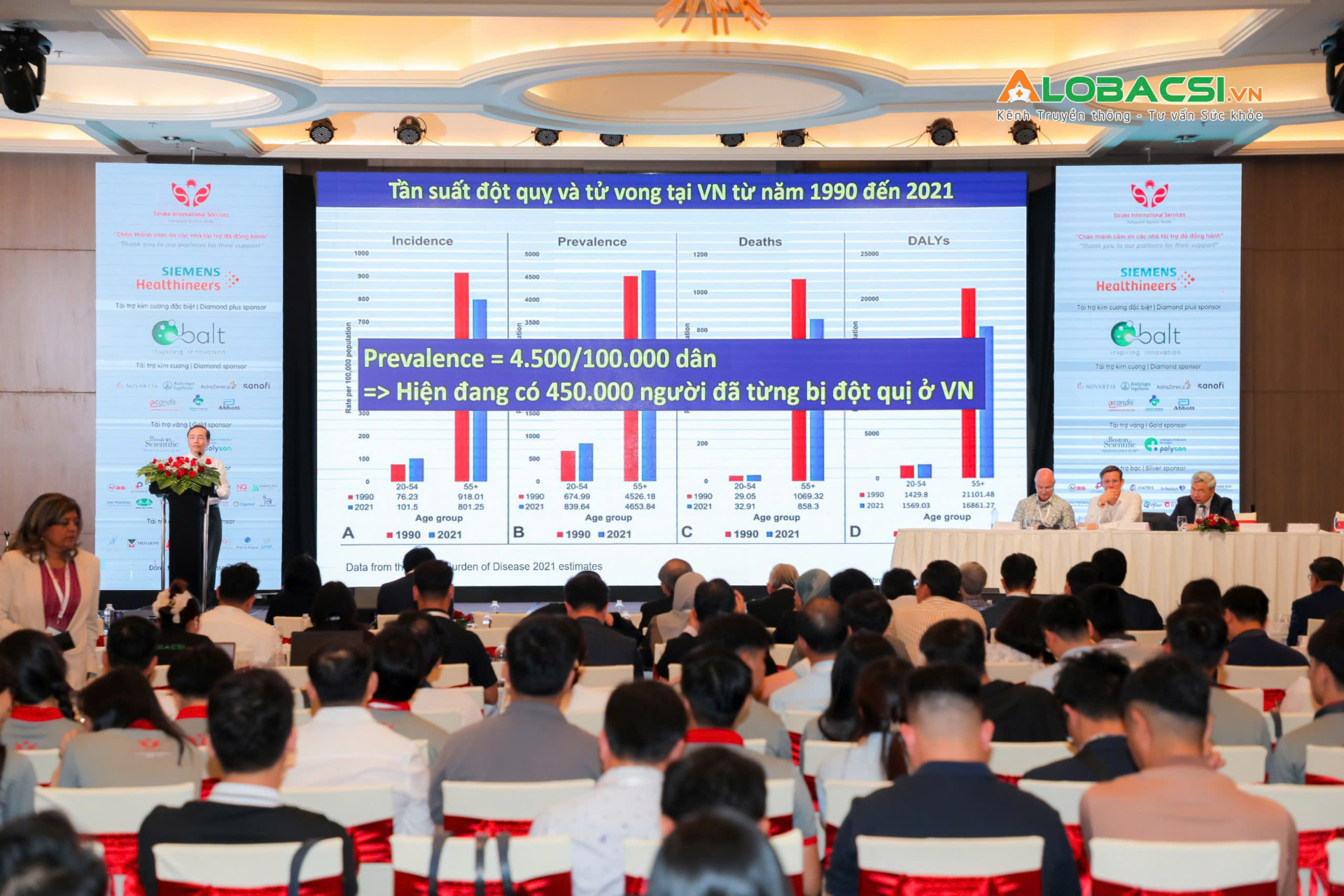
Tại Việt Nam, trong 30 năm (1990-2021), các di chứng do đột quỵ đã giảm nhờ tiến bộ trong điều trị, đặc biệt là sự ra đời của các trung tâm chuyên sâu, ví dụ như Bệnh viện Đa khoa Quốc tế S.I.S Cần Thơ. Tuy nhiên, gánh nặng vẫn còn rất lớn, với 100 triệu dân Việt Nam, ước tính có gần 500 ngàn người từng bị đột quỵ, trong đó tỷ lệ tái phát trong năm đầu chiếm tới 10%, tương đương 45.000 ca.
 GS.TS Trương Quang Bình – Chủ tịch Phân hội Xơ vữa Động mạch Việt Nam
GS.TS Trương Quang Bình – Chủ tịch Phân hội Xơ vữa Động mạch Việt Nam
4 trụ cột điều trị toàn diện sau đột quỵ
Từ góc nhìn của những người làm nội tim mạch, GS.TS Trương Quang Bình đặt ra bài toán cấp thiết: Làm sao để ngăn chặn đột quỵ tái phát? Điều vốn để lại hậu quả nghiêm trọng không kém cho bệnh bệnh nhân so với lần đầu. Câu trả lời nằm ở điều trị toàn diện sau đột quỵ, bao gồm 4 yếu tố chính:
Thứ nhất là kiểm soát huyết áp chặt chẽ. Theo khuyến cáo ESC 2024, bệnh nhân từng bị đột quỵ cần duy trì huyết áp tối ưu từ 120-129mmHg (<130mmHg). Việc lựa chọn đúng thuốc là yếu tố then chốt, ưu tiên nhóm chẹn kênh canxi theo từng bậc điều trị.
Thứ hai là hạ LDL-cholesterol về ngưỡng mục tiêu. Theo giáo sư, với nhóm nguy cơ rất cao là bệnh nhân đã từng đột quỵ, cần đưa LDL-cholesterol về mức <70mg/dL, thậm chí <55mg/dL nếu có thêm biến cố tim mạch. Dẫn chiếu khuyến cáo của Hội Tim mạch Hoa Kỳ 2021, vị chuyên gia nhấn mạnh: “Nếu LDL vẫn >100mg/dL, nguy cơ tái phát sẽ rất lớn”.
Thứ ba là điều trị chống huyết khối phù hợp. Chuyên gia cho biết, tùy theo nguyên nhân đột quỵ mà lựa chọn liệu pháp kháng tiểu cầu hay kháng đông. Trong các trường hợp liên quan xơ vữa mạch lớn, giai đoạn đầu nên dùng kháng tiểu cầu kép, sau đó chuyển thành kháng tiểu cầu đơn.
Nếu nguyên nhân là huyết khối trong tim, cần chuyển sang dùng kháng đông đường uống và ưu tiên nhóm NOAC. Việc cá thể hóa điều trị, kết hợp theo dõi hình ảnh học (CT/MRI) và thời điểm khởi trị sau đột quỵ là điều kiện tiên quyết để đạt hiệu quả tối ưu. Cụ thể: Sử dụng thuốc ngay trong ngày đầu tiên nếu bệnh nhân chỉ bị cơn thiếu máu não thoáng qua; nếu thấy nhồi máu não nhỏ, trong 3 ngày đầu cần sử dụng; loại trung bình sử dụng trong 6-7 ngày; huyết khối lớn phải chờ đến 12-14 ngày.
Thứ tư là kiểm soát đường huyết với nhóm thuốc có giá trị bảo vệ mạch máu não, đây là vấn đề được giáo sư đặc biệt nhấn mạnh trong bài báo cáo. GS.TS Trương Quang Bình cho biết, trước năm 2016, các thuốc điều trị đái tháo đường chủ yếu chỉ kiểm soát đường huyết, chưa chứng minh được hiệu quả trong phòng ngừa đột quỵ. Tuy nhiên, các nghiên cứu gần đây, tiêu biểu là một tổng phân tích từ hơn 79 nghiên cứu với trên 20.000 người tham gia đã chỉ ra rằng, thuốc ức chế SGLT2 giúp giảm rõ rệt nguy cơ đột quỵ.
Hiện nay, ba nhóm thuốc được đánh giá có thể bảo vệ mạch máu não là: metformin, đồng vận GLP-1 và ức chế SGLT2. Trong đó, SGLT2 nổi bật nhất, với hiệu quả giảm 14% nguy cơ đột quỵ theo một nghiên cứu năm 2015, và giảm 10% biến cố tim mạch theo nghiên cứu tại Mỹ.
Giáo sư nhấn mạnh, kiểm soát đường huyết không chỉ dừng lại ở con số glucose, mà cần lựa chọn thuốc có khả năng phòng ngừa tái phát đột quỵ, trong đó SGLT2 là nhóm thuốc tiềm năng cần được cân nhắc trong điều trị dài hạn.
Từ góc nhìn chuyên môn, GS.TS Trương Quang Bình nhấn mạnh, điều trị cấp cứu trong giai đoạn đầu đột quỵ là tối quan trọng để cứu sống người bệnh, nhưng điều trị dự phòng để phòng ngừa tái phát cũng cần được đặt ngang hàng. Khi các yếu tố nguy cơ được kiểm soát chặt chẽ và điều trị toàn diện được triển khai đồng bộ, bệnh nhân đột quỵ sẽ có nhiều cơ hội phục hồi và duy trì cuộc sống chất lượng hơn.
Minh Anh – Ảnh: Thanh Phú – benhdotquy.net
Chóng mặt trong y khoa có những dạng nào thường gặp?
Trong y khoa, chóng mặt được chia thành nhiều dạng khác nhau, mỗi dạng gợi ý một nguyên nhân và hướng xử trí riêng. Việc phân biệt đúng loại chóng mặt ngay từ đầu giúp tránh bỏ sót bệnh lý nguy hiểm và điều trị hiệu quả hơn.
Multimedia
Theo dõi trên:Video
Hẹp động mạch vành: Nguy hiểm thế nào và do đâu?
Hẹp động mạch vành là tình trạng lòng mạch nuôi tim bị thu hẹp, làm giảm lượng máu và oxy đến cơ tim. Nếu không được phát hiện, kiểm soát và điều trị kịp thời, bệnh có thể tiến triển âm thầm nhưng dẫn đến nhiều biến cố nguy hiểm như nhồi máu cơ tim, suy tim, rối loạn nhịp tim, thậm chí đột tử. Vậy nguyên nhân nào gây hẹp động mạch vành và những yếu tố nguy cơ nào cần đặc biệt cảnh giác?
Sống sót sau đột quỵ, làm gì để không bị lần 2?
Giới trẻ và đột quỵ: Khi lối sống hiện đại trở thành sát thủ âm thầm
Giải mã mối quan hệ nguy hiểm giữa đái tháo đường và đột quỵ
Phòng Tránh Đột Quỵ – Bắt Đầu Từ 5 Bài Tập Đơn Giản
Ngăn đột quỵ ngay từ phút đầu – Những điều nên biết
7 tình huống khiến đường huyết tăng vọt có thể bạn chưa biết












 ">
">  ">
">  ">
"> 
