Ung thư đường mật là gì, vì sao nguy hiểm?
Ung thư đường mật, hay ung thư ống mật, là một dạng ung thư hiếm gặp. Nó thường ảnh hưởng đến người lớn tuổi và thường lan ra ngoài đường mật vào thời điểm được chẩn đoán.
Mục lục
1. Ung thư đường mật là gì?
Ung thư đường mật là một loại ung thư hiếm gặp bắt đầu trong đường mật của bệnh nhân. Ống dẫn mật là những ống mỏng đưa mật (chất lỏng giúp cơ thể tiêu hóa thức ăn) từ gan và túi mật đến ruột non.
Hầu hết người bệnh được chẩn đoán ung thư biểu mô đường mật sau khi ung thư đã lan ra ngoài đường mật. Bệnh lý này rất khó điều trị và tiên lượng (cơ hội hồi phục) thường kém. Tuy nhiên, ngày càng nhiều các liệu pháp nhắm mục tiêu và các thử nghiệm lâm sàng đang bắt đầu thay đổi điều đó.
 Ung thư đường mật là một loại ung thư hiếm gặp bắt đầu trong đường mật của bệnh nhân.
Ung thư đường mật là một loại ung thư hiếm gặp bắt đầu trong đường mật của bệnh nhân.
2. Các loại ung thư đường mật
Có 3 loại ung thư đường mật:
- Ung thư đường mật ngoài gan: Ung thư có thể ở trong các ống dẫn khi chúng thoát ra khỏi gan, hoặc trong các ống dẫn khi chúng kết thúc ở ruột non. Đây là loại ung thư ống mật phổ biến nhất.
- Ung thư đường mật trong gan: Loại ung thư này không giống với ung thư gan, thường được gọi là ung thư biểu mô tế bào gan.
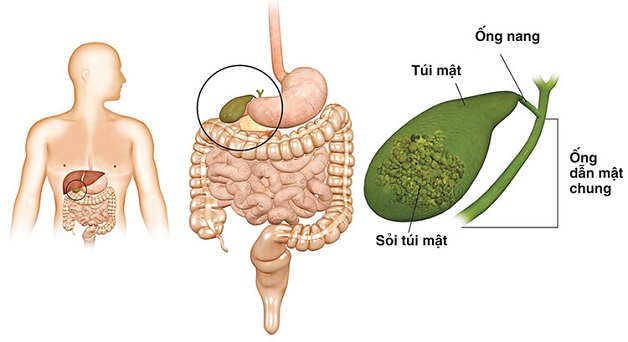
- Ung thư túi mật là ung thư đường mật bắt đầu trong túi mật.
3. Ai có nguy cơ mắc ung thư đường mật?
Bạn có thể có nhiều khả năng phát triển ung thư đường mật nếu có:
- Bất thường nơi ống mật và ống tụy gặp nhau.
- Sỏi ống mật hoặc bệnh u nang choledochal (u nang ống mật).
- Viêm loét đại tràng mãn tính.
- Xơ gan .
- Clonorchiasis (nhiễm ký sinh trùng sán lá gan Trung Quốc).
- Viêm gan B hoặc Viêm gan C.
- Virus gây suy giảm miễn dịch ở người (HIV).
- Bệnh viêm ruột (IBD) .
- Bệnh gan nhiễm mỡ không do rượu.
- Viêm đường mật xơ cứng nguyên phát (viêm và sẹo làm tắc nghẽn đường mật).
Các yếu tố rủi ro khác bao gồm:
- Rượu.
- Bệnh tiểu đường.
- Phơi nhiễm độc tố.
- Béo phì.
- Hút thuốc lá.
 Người có các vấn đề nghiêm trọng ở gan sẽ tăng nguy cơ mắc ung thư ống mật.
Người có các vấn đề nghiêm trọng ở gan sẽ tăng nguy cơ mắc ung thư ống mật.
»»» Xem thêm: Bệnh ung thư dạ dày thường có những biểu hiện gì?
4. Nguyên nhân nào gây ra ung thư đường mật?
Các chuyên gia không biết chính xác nguyên nhân gây ra ung thư đường mật. Các yếu tố nguy cơ cho thấy tình trạng sức khỏe gây viêm mãn tính (dài hạn) trong đường mật có thể đóng một vai trò trong sự phát triển của bệnh ung thư này. Tổn thương dai dẳng như viêm cũng có thể dẫn đến thay đổi DNA, có thể thay đổi cách một số tế bào phát triển, phân chia và hoạt động. Những thay đổi này có thể không được di truyền, có nghĩa là cha mẹ không truyền chúng cho con cái của họ. Thay vào đó, những thay đổi có thể xảy ra trong suốt cuộc đời của một người.
5. Các triệu chứng của ung thư đường mật là gì?
Các triệu chứng ung thư ống mật bao gồm:
- Đau bụng.
- Nước tiểu sẫm màu.
- Sốt ruột.
- Da bị ngứa.
- Vàng da (da và lòng trắng của mắt chuyển sang màu vàng).
- Phân màu nhạt.
- Buồn nôn và nôn.
- Giảm cân không rõ nguyên nhân.
 Các triệu chứng của ung thư ống mật có thể dễ nhầm lẫn với những bệnh lý khác.
Các triệu chứng của ung thư ống mật có thể dễ nhầm lẫn với những bệnh lý khác.
6. Ung thư đường mật được chẩn đoán như thế nào?
Các xét nghiệm cho ung thư đường mật có thể bao gồm:
- Kiểm tra chức năng gan: Các xét nghiệm gan này kiểm tra máu để tìm mức độ cao của các chất có thể cho thấy gan không hoạt động như bình thường hoặc có tắc nghẽn ống mật, chẳng hạn như men gan cao .
- Xét nghiệm dấu hiệu khối u: Những xét nghiệm này kiểm tra máu hoặc nước tiểu để tìm protein và các chất khác để chẩn đoán ung thư.
- Siêu âm bụng: Siêu âm bụng sử dụng sóng âm thanh để tạo ra hình ảnh của gan, tuyến tụy và túi mật.
- Chụp mật tụy cộng hưởng từ (MRCP): MRCP là một xét nghiệm hình ảnh chuyên biệt sử dụng máy MRI. Nó tạo ra hình ảnh chi tiết của gan, đường mật, túi mật, tuyến tụy và ống tụy.
- Nội soi mật tụy ngược dòng (ERCP): ERCP sử dụng một ống nội soi và một ống thông (ống mỏng, linh hoạt) để kiểm tra đường mật. Ống nội soi đi vào miệng và xuống ruột non trong khi bạn đang an thần (trong giấc ngủ nhẹ). Ống thông cung cấp thuốc cản quang để phác thảo hình dạng của đường mật của bạn trên X-quang. Nếu bạn bị tắc nghẽn ống mật, một thiết bị stent có thể được đặt trong ERCP trong ống mật bị tắc để mở nó trở lại.
- Chụp đường mật qua da (PTC): PTC tạo ra tia X của đường mật giống như một ERCP. Nhưng thay vì nội soi và ống thông, các bác sĩ cung cấp thuốc cản quang bằng cách đưa kim trực tiếp vào đường mật và gan. PTC thường chỉ dành cho những người không thể thực hiện ERCP.
Nếu xét nghiệm hình ảnh cho thấy ung thư, bác sĩ sẽ thực hiện sinh thiết. Sinh thiết là một thủ tục để lấy một mẫu mô từ cơ thể của bạn. Một nhà nghiên cứu bệnh học kiểm tra mô dưới kính hiển vi trong phòng thí nghiệm để kiểm tra ung thư. Bác sĩ có thể lấy mẫu mô ống mật trong ERCP, PTC hoặc bằng cách sử dụng một cây kim nhỏ qua da.
»»» Xem thêm: Điều trị ung thư biểu mô tế bào gan bằng cách nào?
7. Ung thư đường mật được phát hiện như thế nào?
Sinh thiết cho các bác sĩ biết nếu bạn bị ung thư và giai đoạn của bệnh ung thư. Giai đoạn là quá trình tìm ra mức độ ung thư trong cơ thể. Thông tin này giúp bác sĩ lập kế hoạch điều trị. Đối với ung thư ống mật, phân giai đoạn sẽ xem xét kích thước của khối u và liệu ung thư có di căn từ đường mật đến:
- Mạch máu.
- Các mạch bạch huyết.
- Các cơ quan gần đường mật, chẳng hạn như gan hoặc túi mật.
- Các cơ quan xa, chẳng hạn như phổi, xương hoặc khoang bụng (gọi là phúc mạc).
 Sinh thiết cho các bác sĩ biết nếu bạn bị ung thư và giai đoạn của bệnh ung thư.
Sinh thiết cho các bác sĩ biết nếu bạn bị ung thư và giai đoạn của bệnh ung thư.
8. Điều trị ung thư đường mật như thế nào?
Kế hoạch điều trị ung thư đường mật phụ thuộc vào vị trí của ung thư và nếu nó đã lan rộng. Phẫu thuật có thể điều trị ung thư ống mật sớm chưa di căn.
Tuy nhiên, hầu hết ung thư ống mật đã lây lan vào thời điểm chúng được chẩn đoán. Trong những trường hợp này, bác sĩ có thể đề nghị kết hợp nhiều phương pháp điều trị.
8.1. Phẫu thuật
Các lựa chọn phẫu thuật ung thư ống mật có thể bao gồm:
- Cắt bỏ ống mật để loại bỏ một phần của ống mật nếu ung thư chưa di căn.
- Cắt gan bán phần để loại bỏ một phần ống mật và các phần của gan.
- Thủ thuật Whipple để loại bỏ ống mật, túi mật và một phần của tuyến tụy, dạ dày và ruột non.
- Ghép gan để thay thế gan bằng gan của người hiến tặng, mặc dù điều này chỉ dành cho ung thư giai đoạn đầu và có thể khó tìm được người cho.
- Phẫu thuật giảm nhẹ để giảm bớt các triệu chứng của ung thư bằng cách loại bỏ các tắc nghẽn trong ống mật. Bác sĩ có thể đặt một stent (ống nhỏ, rỗng) trong ống mật để giúp nó thoát vào ruột non hoặc đặt một ống dẫn lưu kết nối với một túi bên ngoài cơ thể của bệnh nhân.
8.2. Xạ trị
Xạ trị sử dụng chùm tia bức xạ mạnh để tiêu diệt khối u. Bệnh nhân có thể được xạ trị sau khi phẫu thuật để tiêu diệt các tế bào ung thư còn sót lại. Hoặc bác sĩ có thể đề nghị phẫu thuật thu nhỏ khối u trước khi loại bỏ chúng. Bức xạ cũng có thể được phân phối thông qua kỹ thuật đồng hóa vô tuyến xuyên động mạch (TARE), sử dụng một ống thông để cấy các hạt bức xạ cực nhỏ (thường được gọi là “Y90”) vào các mạch máu cung cấp cho khối u. Các hạt này chặn mạch để ngăn máu đến khối u. Đồng thời, hạt phóng xạ làm thu nhỏ khối u.
8.3. Hóa trị
Hóa trị sử dụng thuốc để tiêu diệt ung thư. Hóa trị toàn thân đi qua toàn bộ cơ thể có thể được sử dụng để thu nhỏ khối u để có thể phẫu thuật. Nếu ung thư đã quá giai đoạn cuối để phẫu thuật, hóa trị được sử dụng để kéo dài sự sống và giảm các triệu chứng của ung thư. Trong một số trường hợp, các thủ thuật có thể được thực hiện để cung cấp hóa trị trực tiếp đến ống mật:
- Hóa trị qua động mạch (TACE), sử dụng một ống thông để cấy các hạt hóa trị cực nhỏ vào các mạch máu cung cấp cho khối u. Các hạt này chặn mạch để ngăn máu đến khối u. Đồng thời, các hạt giải phóng thuốc hóa trị để thu nhỏ khối u.
- Truyền động mạch gan (HAI), sử dụng một máy bơm được cấy ghép trong phẫu thuật để tiêm hóa trị trực tiếp vào động mạch chính đưa máu đến gan. Vẫn còn nhiều tranh cãi về việc liệu chúng có thực sự hiệu quả hay không.
8.4. Liệu pháp nhắm trúng đích
Các liệu pháp nhắm trúng đích nhắm vào các phần cụ thể của tế bào ung thư. Một số người bị ung thư ống mật, đó là kết quả của một gen bất thường có các protein cụ thể trên tế bào ung thư của họ. Các liệu pháp nhắm mục tiêu có thể tấn công các tế bào này để ngăn chúng phân chia.
8.5. Liệu pháp miễn dịch
Liệu pháp miễn dịch giúp hệ thống miễn dịch của chính cơ thể chống lại bệnh ung thư. Trong ung thư ống mật, một số tế bào ung thư có chứa một loại protein ngăn chặn các tế bào miễn dịch tấn công ung thư. Liệu pháp miễn dịch vô hiệu hóa các protein để các tế bào miễn dịch có thể hoạt động tốt hơn.
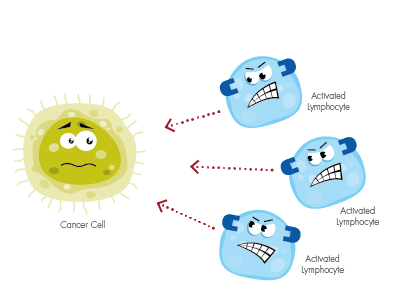 Liệu pháp miễn dịch giúp hệ thống miễn dịch của chính cơ thể chống lại bệnh ung thư.
Liệu pháp miễn dịch giúp hệ thống miễn dịch của chính cơ thể chống lại bệnh ung thư.
»»» Xem thêm: Tìm hiểu về điều trị ung thư bằng liệu pháp miễn dịch
9. Ngăn ngừa ung thư đường mật bằng cách nào?
Không có cách nào để ngăn ngừa hoàn toàn ung thư ống mật, nhưng bạn có thể giảm nguy cơ mắc bệnh bằng cách:
- Tránh các vi rút như viêm gan B, viêm gan C và HIV.
- Tiêm vắc xin phòng bệnh viêm gan B.
- Hạn chế lượng rượu bạn uống.
- Duy trì trọng lượng cơ thể khỏe mạnh .
- Bỏ thuốc lá .
Thi Nguyên – Benhdotquy.net
Phân biệt khó thở do suy tim và hen suyễn
Khó thở là triệu chứng thường gặp, nhưng không phải lúc nào cũng do cùng một nguyên nhân. Trong thực hành lâm sàng, hai tình trạng dễ gây nhầm lẫn là khó thở do suy tim và khó thở do hen suyễn. Việc phân biệt đúng có ý nghĩa quan trọng trong xử trí và điều trị.
Multimedia
Theo dõi trên:Video
Hướng dẫn kỹ năng “Ép tim – thổi ngạt” để cứu người
Thời gian gần đây, các ca ngưng tim, ngưng thở xảy ra nhiều hơn, trong đó không ít trường hợp diễn ra ngay tại nhà hoặc nơi công cộng trước khi kịp tiếp cận y tế. Ít ai biết rằng vài phút đầu tiên chính là “thời gian vàng” quyết định sự sống còn. Video dưới đây hướng dẫn quy trình ép tim, thổi ngạt theo chuẩn lâm sàng, giúp mỗi người biết cách xử trí đúng khi khẩn cấp xảy ra, bảo vệ chính mình và hỗ trợ người xung quanh.
-
Sống sót sau đột quỵ, làm gì để không bị lần 2?
-
Giới trẻ và đột quỵ: Khi lối sống hiện đại trở thành sát thủ âm thầm
-
Giải mã mối quan hệ nguy hiểm giữa đái tháo đường và đột quỵ
-
Phòng Tránh Đột Quỵ – Bắt Đầu Từ 5 Bài Tập Đơn Giản
-
Ngăn đột quỵ ngay từ phút đầu – Những điều nên biết
-
7 tình huống khiến đường huyết tăng vọt có thể bạn chưa biết













 ">
">
 ">
">
 ">
">

