Thuyên tắc phổi có triệu chứng nào dễ phát hiện?
Triệu chứng của thuyên tắc phổi rất đa dạng, gồm có điển hình và không điển hình. TS.BS Bùi Thế Dũng – Trưởng khoa Nội Tim mạch, Bệnh viện Đại học Y dược TPHCM sẽ giải đáp tất cả thắc mắc về dấu hiệu nhận biết và cách điều trị bệnh này.
Mục lục
1. Nguyên nhân khiến thuyên tắc phổi xuất hiện ở người bệnh?
Thuyên tắc phổi là tình trạng xảy ra khi cục máu đông từ hệ thống tĩnh mạch quay về ở tim nhưng không may cục máu đông bị tống vào động mạch phổi. – Ứ trệ tuần hoàn: thường gặp ở tức là người bất động, béo phì, tai biến, suy tim hoặc bệnh nặng phải thở máy. – Tình trạng tăng đông: thường gặp ở người bệnh ung thư, nhiễm trùng, thiếu yếu tố đông máu bẩm sinh và tổn thương mạch máu. – Tổn thương nội mô: bệnh nhân vừa phẫu thuật vùng bụng, vùng chậu, chấn thương… Khi người bệnh bị 1 trong 3 yếu tố đó hoặc có cả 3 yếu tố đó thì họ có nguy cơ bị có cục máu đông ở tĩnh mạch sâu và đến một lúc nào đó cục máu đông di chuyển lên phổi gây tắc động mạch phổi. 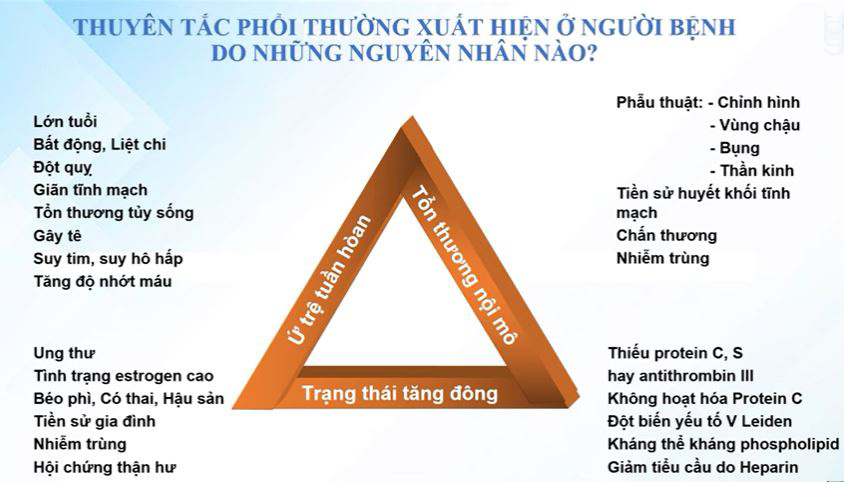
2. Các yếu tố nguy cơ gây thuyên tắc phổi được chia từ thấp đến cao ra sao?
Thuyên tắc phổi có nguy cơ chính và nguy cơ phụ. Một số yếu tố nguy cơ chính như sau mổ: bệnh nhân có vết mổ lớn ở vùng bụng hay vùng chậu nhất là thay khớp háng, đầu gối. Bệnh nhân phải nằm ở khoa hồi sức tích cực sau khi phẫu thuật. Một số bệnh nhân có bệnh lý về sản khoa, giai đoạn cuối thai kỳ, giai đoạn hậu sản một vài tháng sau khi sinh con cũng có thể bị thuyên tắc phổi. Một số bệnh lý chi dưới, gãy xương hoặc có bệnh lý ác tính vùng bụng vùng chậu, ung thư di căn… Một số bệnh lý phải hạn chế vận động hoặc có chăm sóc lão khoa, bệnh nhân đã từng có huyết khối tĩnh mạch. Đó là các yếu tố nguy cơ chính của thuyên tắc phổi. 

3. Làm sao để phát hiện triệu chứng thuyên tắc phổi?
Triệu chứng của thuyên tắc phổi rất đa dạng, được chia ra điển hình và không điển hình. Điển hình và nặng nề là người bệnh sẽ có triệu chứng khó thở rất nhanh, cảm giác ngộp thở, phải gắng thở. Triệu chứng điển hình kế tiếp là đau tức ngực kèm theo khó thở đột ngột. Đó là 2 dấu hiệu gợi ý điển hình của thuyên tắc phổi. Đôi khi người bệnh bị ngất do cục máu đông tắc nghẽn ở phổi một cách đột ngột khiến máu không bơm lên phổi hoặc không trở về được. Người bệnh bị ngất, đau ngực, nhập viện trong tình trạng tuột huyết áp. Có một số trường hợp người bệnh bị đột tử, khi mổ tử thi chúng ta mới thấy cục máu đông tồn tại ở phổi. Triệu chứng ít điển hình hơn như mệt mỏi, mơ hồ, gắng sức hoặc biểu hiện đau nặng ngực không điển hình. Sau khi loại trừ các trường hợp, người bệnh sẽ được chụp CT để phát hiện cục máu đông trên phổi.
4. Thuyên tắc phổi để lại các biến chứng gì?
Thuyên tắc phổi có 2 dạng là cấp tính và mạn tính. Triệu chứng thuyên tắc phổi cấp tính có thể gây khó thở, suy hô hấp cấp. Bệnh nhân có thể bị tụt giảm oxy trong máu của mình, phổi không thể chuyển oxy đến cơ thể và thải khí CO2 ra. Oxy không được trao đổi khí khi phổi bị thuyên tắc và nó giảm oxy trong tuần hoàn, cơ quan gây suy hô hấp cấp. Khi bệnh nặng hơn, nó có thể gây suy hô hấp cấp, gây tuột huyết áp nặng và gây tăng áp động mạch phổi cấp. Khi bệnh nhân không được cấp cứu kịp thời hoặc quá nghiêm trọng, họ có thể tử vong. Thuyên tắc phổi có thể kéo dài vài tuần đến vài tháng, nó sẽ diễn biến âm thầm và mơ hồ. Đến khi người bệnh nhập viện, chúng ta mới phát hiện bệnh nhân bị thuyên tắc phổi trước đó sẽ dẫn đến suy hô hấp mạn. Bệnh nhân có thể mệt mỏi, khó thở khi đi lại hoặc gắng sức, tăng áp phổi mạn và trường hợp này cần phải đưa người bệnh vào bệnh viện. Trong một số trường hợp, người bệnh có thể tử vong. Xem thêm: Các triệu chứng giúp nhận biết sớm thuyên tắc phổi
5. Quy trình điều trị thuyên tắc phổi được thực hiện ra sao?
Thuyên tắc phổi là bệnh lý cấp cứu. Đa số các trường hợp người bệnh bị thuyên tắc phổi cần phải nhập viện tại khoa chăm sóc tích cực hoặc khoa nội tim mạch có phòng chăm sóc tích cực. Có một số trường hợp thuyên tắc phổi nhỏ có thể điều trị tại khoa nội tim mạch chung và khoa hô hấp. Ngoài ra có tỷ lệ rất nhỏ thuyên tắc phổi nhánh nhỏ không gây ảnh hưởng đến huyết áp và oxy của người bệnh thì có thể được điều trị ngoại trú. Khi người bệnh bị thuyên tắc phổi, việc đầu tiên là phân tầm nguy cơ thuyên tắc phổi lớn và nhỏ. Từ đó, ta mới đưa ra phác đồ điều trị thích hợp. Đối với trường hợp thuyên tắc phổi rất lớn, người bệnh nhập viện do tuột huyết áp, giảm oxy máu nặng nề, siêu âm tim thấy tim bị giãn lớn. Trong trường hợp như vậy, cần tái thông động mạch phổi bằng thuốc tan cục máu. Trong trường hợp không dùng được thuốc tan cục máu đông, chúng ta sẽ sử dụng ống thông lấy cục máu đông. Tức là bác sĩ sẽ dùng ống hút huyết khối đưa vào hệ thống tĩnh mạch lên phổi để hút huyết khối ra. Kỹ thuật cao cấp hơn là mổ tim hở tức là mở lồng ngực ra và phẫu thuật viên sẽ lấy cục máu đông ra. Đối với trường hợp thuyên tắc phổi đe dọa đến tính mạng, chúng ta phải tái thông động mạch phổi. Trong trường hợp thuyên tắc phổi lớn nhưng huyết khối nhỏ là phải sử dụng thuốc chống đông ngay lập tức, chúng ta có thể dùng thuốc chống đông đường tĩnh mạch như Heparin. Tuy nhiên, trong trường hợp thuyên tắc phổi nhỏ người bệnh có thể được theo dõi tại phòng cấp cứu trong thời gian ngắn chưa đến vài giờ. Họ sẽ được làm xét nghiệm để xem có bệnh lý gì đặc biệt hay không. Nếu không, có thể bệnh nhân chỉ cần điều trị ngoại trú bằng thuốc kháng đông đường uống thế hệ mới. Người bệnh sẽ được về nhà và uống thuốc theo chỉ định của bác sĩ, sau đó họ sẽ được tái khám định kỳ.
6. Phương pháp điều trị tối ưu của thuyên tắc phổi rất nặng là gì?
Trong trường hợp thuyên tắc phổi nặng, chúng ta cần tái thông động mạch phổi tức là làm tan cục máu đông ở động mạch phổi/ lấy cục máu đông ra bằng phương pháp dùng thuốc tiêu sợi huyết hoặc dùng dụng cụ lấy cục máu đông ra khỏi phổi bằng ống thông hay mổ hở. Đa số trường hợp thuyên tắc phổi là do di chuyển từ hệ thống tĩnh mạch sâu đặc biệt là từ vùng bụng, đùi. Cục máu đông di chuyển lên tim và tim bơm cục máu đông đó lên động mạch phổi. Để chặn cục máu đông chạy từ dưới lên, y học phát triển lưới chặn ngang hệ thống tĩnh mạch cửa dưới để máu không chạy lên trên. Đây là một kỹ thuật can thiệp xâm lấn, không phải nơi nào cũng làm được, khi di chuyển người bệnh trong tình trạng như vậy cũng sẽ dẫn đến phát sinh nhiều vấn đề cho bệnh nhân. Vì vậy chỉ định đặt lưới lọc sẽ có 2 trường hợp chính – Người bệnh chống chỉ định thuốc tiêu sợi huyết và thuốc kháng đông máu. Nếu sử dụng thuốc kháng đông hoặc thuốc tiêu sợi huyết mạnh với người bệnh bị thuyên tắc phổi vừa được phẫu thuật, bệnh nhân có thể bị chảy máu, đặc biệt người mới mổ não và đường tiêu hóa. – Bệnh nhân đã được sử dụng thuốc kháng đông nhưng vẫn bị thuyên tắc phổi (triệu chứng trở nặng), CT cho thấy máu thêm ra. Chúng ta phải đặt lưới lọc ở động mạch chủ. Ngoài ra có một số chỉ định phụ: Trên siêu âm chúng ta phát hiện cục máu đông có trong tĩnh mạch vùng chậu và bụng, cục máu đông lớn và di chuyển nhiều, trong trường hợp như vậy bác sĩ sẽ đặt lưới lọc để ngăn ngừa cục máu đông. Lưới lọc có thể được đặt trong giai đoạn cấp tính, vài ngày và vài tuần rồi rút ra được. Khi siêu âm hay chụp CT mà cục máu đông đó biến mất, chúng ta có thể rút lưới lọc ra để tái lập lưu thông máu dễ hơn.
7. Vì sao người bệnh nên cân nhắc sử dụng thuốc kháng đông thế hệ mới?
Thuốc điều trị kinh điển và lâu dài là Heparin, có 2 loại: – Heparin chuẩn (đường truyền tĩnh mạch) – Heparin trọng lượng thấp giảm thời gian sử dụng (tiêm dưới da): một số loại tiêm 1 lần/ngày, một số loại tiêm 2 lần/ngày. Khi bệnh nhân về nhà dùng thuốc kháng đông đường uống, thuốc kinh điển là thuốc kháng vitamin K. 
Trọng Dy (ghi) – Benhdotquy.net
Nguồn: BV ĐHYD
- Từ khóa:
- thuốc kháng đông
- Thuyên tắc phổi
Những dấu hiệu cảnh báo đột quỵ trước vài ngày: Đừng bỏ qua tín hiệu “cầu cứu” của cơ thể
Đột quỵ là một trong những nguyên nhân hàng đầu gây tử vong và tàn phế trên toàn thế giới. Nhiều người cho rằng đột quỵ xảy ra đột ngột, không có dấu hiệu báo trước. Tuy nhiên, trên thực tế, không ít trường hợp cơ thể đã phát đi những tín hiệu cảnh báo từ vài giờ đến vài ngày trước khi cơn đột quỵ thực sự xuất hiện. Nhận biết sớm các dấu hiệu này có thể giúp người bệnh được can thiệp kịp thời, giảm nguy cơ tử vong và di chứng nặng nề.
Multimedia
Theo dõi trên:Video
Có phải cứ chóng mặt kèm buồn nôn, ói mửa là rối loạn tiền đình?
Chóng mặt kèm buồn nôn, ói mửa thường khiến nhiều người nghĩ ngay đến rối loạn tiền đình. Tuy nhiên, đây cũng có thể là dấu hiệu cảnh báo của nhiều bệnh lý nguy hiểm như đột quỵ, u não hoặc rối loạn thần kinh trung ương. Việc chủ quan, tự điều trị tại nhà có thể khiến người bệnh bỏ lỡ “thời điểm vàng” để can thiệp, dẫn đến hậu quả nghiêm trọng.
Sống sót sau đột quỵ, làm gì để không bị lần 2?
Giới trẻ và đột quỵ: Khi lối sống hiện đại trở thành sát thủ âm thầm
Giải mã mối quan hệ nguy hiểm giữa đái tháo đường và đột quỵ
Phòng Tránh Đột Quỵ – Bắt Đầu Từ 5 Bài Tập Đơn Giản
Ngăn đột quỵ ngay từ phút đầu – Những điều nên biết
7 tình huống khiến đường huyết tăng vọt có thể bạn chưa biết











 ">
">  ">
">  ">
"> 
