Bệnh tiểu đường loại 1 và loại 2 khác nhau như thế nào?
Bệnh tiểu đường loại 1 và loại 2 đều xảy ra khi cơ thể không thể dự trữ và sử dụng đúng cách glucose, chất cần thiết cho năng lượng. Glucose này sau đó tích tụ trong máu và không đến được các tế bào cần nó, dẫn đến các biến chứng nghiêm trọng.
Mục lục
1. Bệnh tiểu đường loại 1 và 2 là gì?
Bệnh tiểu đường loại 1 thường xuất hiện đầu tiên ở trẻ em và thanh thiếu niên, nhưng nó cũng có thể xảy ra ở người lớn. Trong bệnh tiểu đường loại 1, hệ thống miễn dịch tấn công các tế bào beta của tuyến tụy để chúng không thể sản xuất insulin nữa. Không có cách nào để ngăn ngừa bệnh tiểu đường loại 1 và nó thường do di truyền. Tiểu đường loại 1 chiếm khoảng 5-10% tổng số ca tiểu đường. Bệnh tiểu đường loại 2 có nhiều khả năng xuất hiện hơn khi mọi người già đi, nhưng trẻ em vẫn có thể mắc bệnh này. Trong loại này, tuyến tụy sản xuất insulin, nhưng cơ thể không thể sử dụng nó một cách hiệu quả. Các yếu tố về lối sống dường như đóng một vai trò trong sự phát triển của nó. Phần lớn những người bị bệnh tiểu đường bị bệnh tiểu đường loại 2. Cả hai loại bệnh tiểu đường đều có thể dẫn đến các biến chứng như bệnh tim mạch, bệnh thận, giảm thị lực, các bệnh lý thần kinh, và tổn thương các mạch máu và các cơ quan. Theo số liệu Trung tâm Dự phòng và Kiểm soát bệnh tật Hoa Kỳ (CDC) cho thấy, hơn 34 triệu người dân Hoa Kỳ có thể mắc bệnh tiểu đường, và gần 25% trong số họ có thể không biết mình mắc bệnh. Bài viết này sẽ xem xét những điểm giống và khác nhau giữa bệnh tiểu đường loại 1 và loại 2.
 Tiểu đường là một tình trạng bệnh lý rối loạn chuyển hóa không đồng nhất, có đặc điểm tăng lượng đường huyết trong cơ thể.
Tiểu đường là một tình trạng bệnh lý rối loạn chuyển hóa không đồng nhất, có đặc điểm tăng lượng đường huyết trong cơ thể.
2. Triệu chứng của bệnh tiểu đường loại 1 và loại 2
Một người bị bệnh tiểu đường có thể gặp các triệu chứng bất lợi do lượng đường trong máu được điều chỉnh kém. Các khía cạnh khác của hội chứng chuyển hóa cũng xảy ra cùng với bệnh tiểu đường loại 2, bao gồm béo phì, huyết áp cao và bệnh tim mạch. Biểu đồ dưới đây phác thảo các triệu chứng của bệnh tiểu đường loại 1 và loại 2.
| Loại 1 | Loại 2 | |
| Triệu chứng | Xuất hiện trong vài tuần: – khát và đi tiểu nhiều – đói nhiều – nhìn mờ – mệt và mỏi – tê tay và chân – vết loét lâu lành – sụt cân không rõ nguyên nhân | Phát triển trong vài năm: – tăng khát và đi tiểu – tăng đói – mờ mắt – mệt mỏi và mệt mỏi – tê tay hoặc chân – vết loét lâu lành – sụt cân không rõ nguyên nhân |
2.1 Triệu chứng tăng đường huyết
Nếu lượng đường trong máu của một người quá cao, họ có thể gặp các dấu hiệu và triệu chứng của tăng đường huyết, bao gồm đi tiểu thường xuyên và tăng cảm giác khát. Điều này có thể dẫn đến nhiễm toan ceton, một tình trạng có thể đe dọa tính mạng cần được chăm sóc y tế khẩn cấp. Các triệu chứng của nhiễm toan ceton bao gồm: – Khó thở – Hơi thở có mùi trái cây – Buồn nôn và ói mửa – Miệng khô – Hôn mê
2.2 Triệu chứng hạ đường huyết
Hạ đường huyết là khi lượng đường trong máu quá thấp. Các triệu chứng thường xuất hiện khi lượng đường trong máu giảm xuống dưới 70 miligam mỗi decilit (mg / dL). Các triệu chứng ban đầu bao gồm: – Đổ mồ hôi, ớn lạnh và khuôn mặt nhợt nhạt – Cảm thấy run rẩy, hồi hộp và lo lắng – Tim đập loạn nhịp – Cảm thấy chóng mặt và lâng lâng – Buồn nôn – Cảm thấy yếu và mệt mỏi – Đau đầu – Ngứa ran Một người nên ăn thức ăn hoặc đồ uống có hàm lượng glucose cao để giảm các triệu chứng và ngăn vấn đề trở nên tồi tệ hơn. Tốt nhất, một người nên làm theo điều này với thực phẩm giàu protein. Nếu không được điều trị, người đó có thể gặp phải: – Co giật – Mất ý thức – Hôn mê Tình trạng này có thể đe dọa đến tính mạng và cần được chăm sóc y tế ngay lập tức. »»» Xem thêm: Bệnh tiểu đường: Phân loại, nguyên nhân và cách phòng ngừa
3. Nguyên nhân bệnh tiểu đường loại 1 và loại 2
Loại 1 và loại 2 có những nguyên nhân khác nhau, nhưng cả hai đều liên quan đến insulin. Insulin là một loại hormone. Tuyến tụy sản xuất nó để điều chỉnh đường trong máu trở thành năng lượng.
3.1 Nguyên nhân gây bệnh tiểu đường loại 1
Trong loại này, các nhà khoa học tin tưởng rằng hệ thống miễn dịch tấn công nhầm vào các tế bào beta của tuyến tụy, nơi sản xuất ra insulin. Họ không biết nguyên nhân nào khiến điều này xảy ra, nhưng nhiễm trùng ở trẻ em có thể đóng một vai trò nào đó. Hệ thống miễn dịch phá hủy các tế bào này, có nghĩa là cơ thể không còn có thể tạo ra đủ insulin để điều chỉnh lượng đường trong máu. Một người mắc bệnh tiểu đường loại 1 sẽ cần sử dụng insulin bổ sung từ khi họ nhận được chẩn đoán cho đến hết cuộc đời của họ. Loại 1 thường được chẩn đoán lần đầu tiên khi mọi người là trẻ em và thanh niên, nhưng nó có thể xảy ra sau đó trong cuộc sống. Nó có thể bắt đầu đột ngột và có xu hướng xấu đi nhanh chóng.
3.2 Nguyên nhân gây bệnh tiểu đường loại 2
Trong bệnh tiểu đường loại 2, các tế bào của cơ thể bắt đầu chống lại tác động của insulin. Điều này có nghĩa là glucose không thể xâm nhập vào các tế bào. Thay vào đó, nó tích tụ trong máu và cần có lượng insulin cao hơn để cho phép nó xâm nhập vào các tế bào. Đây được gọi là kháng insulin . Theo thời gian, cơ thể ngừng sản xuất đủ insulin, vì vậy nó không còn có thể sử dụng glucose một cách hiệu quả. Các triệu chứng có thể mất nhiều năm để xuất hiện. Mọi người có thể sử dụng thuốc, ăn kiêng và tập thể dục ngay từ giai đoạn đầu để giảm thiểu sự tiến triển của bệnh. Trong giai đoạn đầu, một người mắc bệnh tiểu đường loại 2 không cần bổ sung insulin. Tuy nhiên, khi bệnh tiến triển, họ có thể cần nó để kiểm soát mức đường huyết.
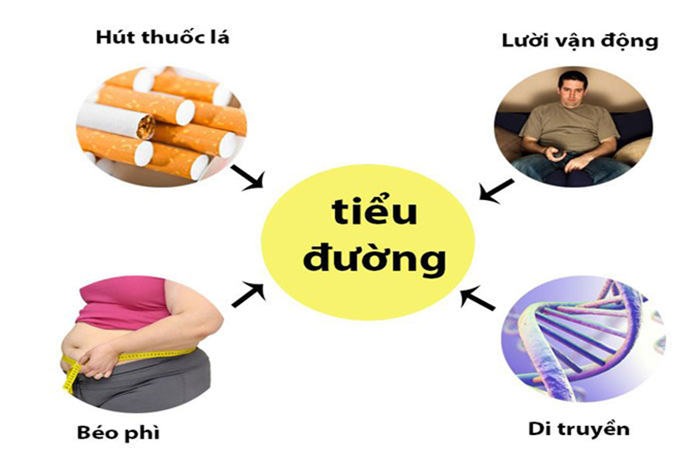 Hút thuốc lá, thừa cân, ít vận động, tăng huyết áp, tăng lipid máu là những yếu tố nguy cơ của bệnh đái tháo đường.
Hút thuốc lá, thừa cân, ít vận động, tăng huyết áp, tăng lipid máu là những yếu tố nguy cơ của bệnh đái tháo đường.
4. Các yếu tố rủi ro của bệnh tiểu đường loại 1 và loại 2
Các yếu tố di truyền và môi trường có thể gây ra cả bệnh tiểu đường loại 1 và loại 2. Tuy nhiên, nhiều người có thể tránh được loại 2 bằng cách lựa chọn lối sống lành mạnh. Các yếu tố nguy cơ của bệnh tiểu đường loại 1 bao gồm: – Có tiền sử gia đình mắc bệnh tiểu đường – Được sinh ra với một số đặc điểm di truyền ảnh hưởng đến cách cơ thể sản xuất hoặc sử dụng insulin – Có thể do tiếp xúc với một số bệnh nhiễm trùng hoặc vi rút, chẳng hạn như bệnh quai bị hoặc bệnh rubella cytomegalovirus – Một số tình trạng y tế, chẳng hạn như xơ nang hoặc bệnh huyết sắc tố, làm giảm sản xuất insulin của người đó và gây ra một loại bệnh tiểu đường rất giống với bệnh tiểu đường loại 1. Các yếu tố nguy cơ của bệnh tiểu đường loại 2 bao gồm: – Có một thành viên trong gia đình mắc bệnh tiểu đường loại 2 – Bị béo phì – Hút thuốc – Theo một chế độ ăn uống không lành mạnh – Thiếu tập thể dục – Việc sử dụng một số loại thuốc, bao gồm một số loại thuốc điều trị HIV và steroid mãn tính – Những người từ một số nhóm dân tộc nhất định là nhiều khả năng phát triển bệnh tiểu đường loại 2. Những người này bao gồm người da đen và gốc Tây Ban Nha, người Mỹ bản địa và người Alaska bản địa, người dân đảo Thái Bình Dương, và một số người gốc Á. Vitamin D Mức độ thấp của vitamin D có thể đóng một vai trò trong sự phát triển của cả bệnh tiểu đường loại 1 và loại 2. Một đánh giá được công bố vào năm 2017 cho thấy rằng khi một người thiếu vitamin D, các quá trình nhất định trong cơ thể, chẳng hạn như chức năng miễn dịch và độ nhạy insulin, không hoạt động tốt như bình thường. Theo các tác giả của bài đánh giá, điều này có thể làm tăng nguy cơ mắc bệnh tiểu đường của một người. Nguồn vitamin D chính là tiếp xúc với ánh sáng mặt trời. Các nguồn thực phẩm bao gồm cá có dầu và các sản phẩm từ sữa tăng cường cũng chứa vitamin D. »»» Xem thêm: Bệnh tiểu đường loại 2 ở trẻ em nguy hiểm thế nào?
5. Cách chẩn đoán bệnh tiểu đường loại 1 và loại 2
Sự khởi phát của bệnh tiểu đường loại 1 có xu hướng đột ngột. Nếu một người có các triệu chứng, người đó nên đi khám càng sớm càng tốt. Ngược lại, một người ở giai đoạn đầu của bệnh tiểu đường loại 2 có thể không có triệu chứng. Tuy nhiên, xét nghiệm máu định kỳ trong giai đoạn này sẽ cho thấy lượng đường trong máu tăng cao. Những người bị béo phì và các yếu tố nguy cơ khác của bệnh tiểu đường loại 2 nên kiểm tra thường xuyên để đảm bảo mức đường huyết của họ ở mức khỏe mạnh. Nếu các xét nghiệm cho thấy họ cao, họ có thể bị tiểu đường hoặc tiền tiểu đường. Tiền tiểu đường là tình trạng một người có mức đường huyết tăng cao nhưng chưa đáp ứng được mức cần thiết để chẩn đoán bệnh tiểu đường loại 2.
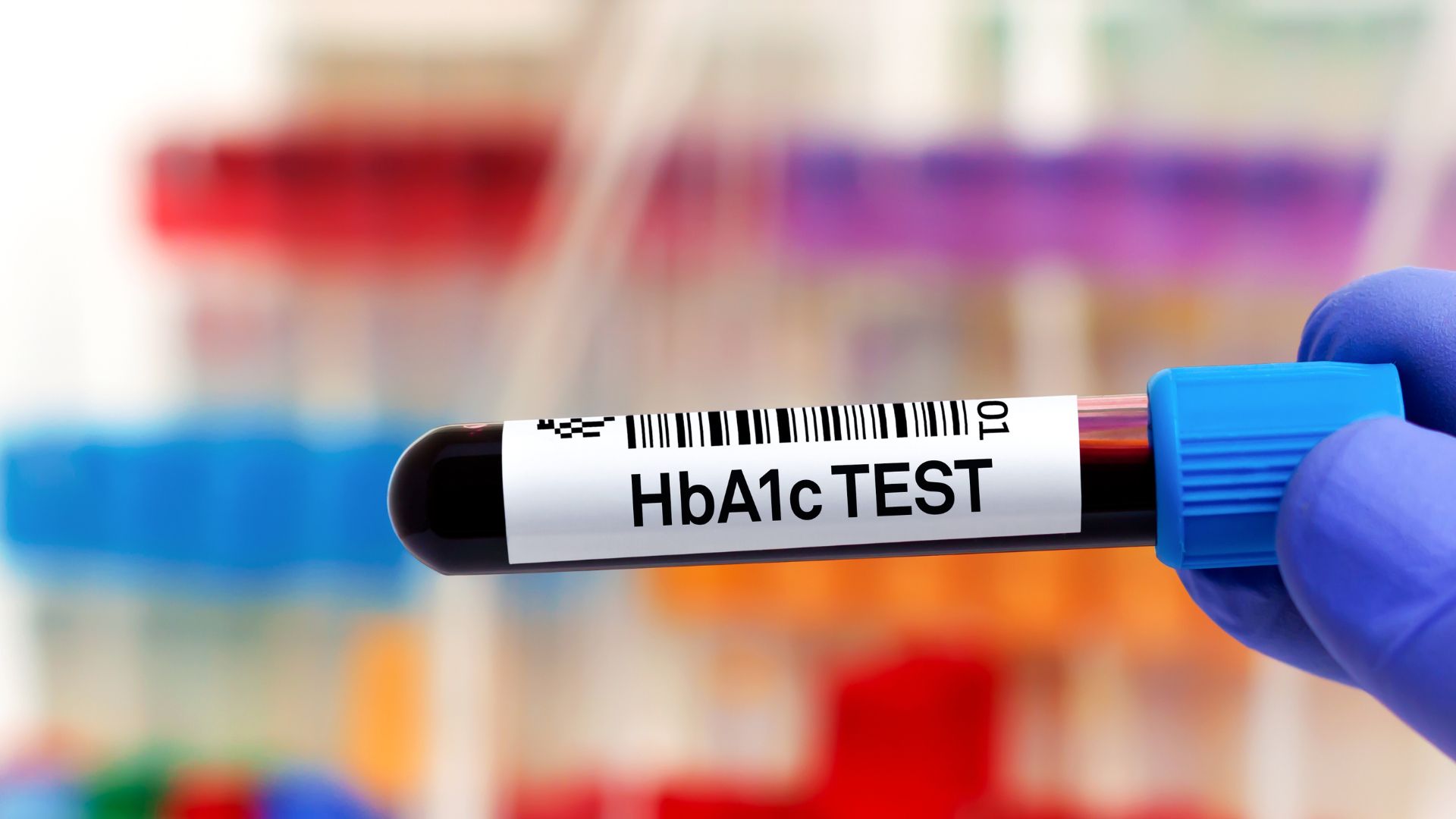
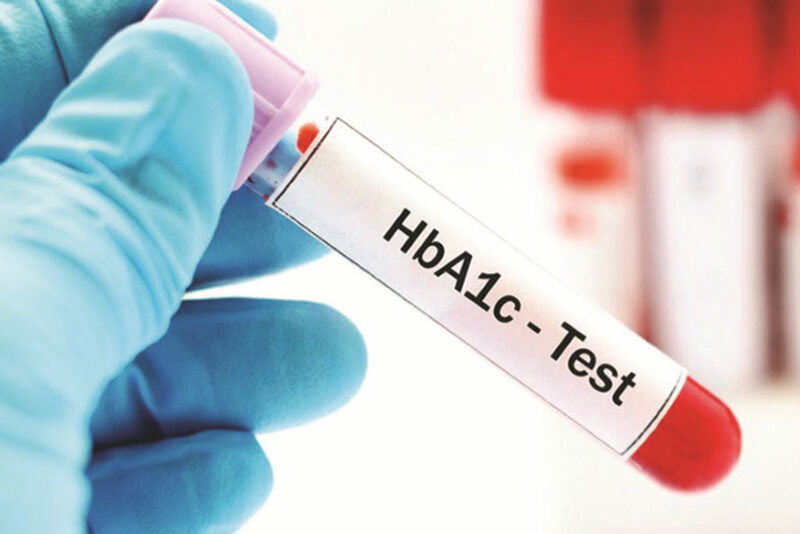 Xét nghiệm A1c là một xét nghiệm máu phổ biến được sử dụng để chẩn đoán bệnh tiểu đường type 2 và type 1
Xét nghiệm A1c là một xét nghiệm máu phổ biến được sử dụng để chẩn đoán bệnh tiểu đường type 2 và type 1
Các xét nghiệm sau có thể giúp chẩn đoán bệnh tiểu đường loại 1 hoặc loại 2, nhưng chúng có thể không hữu ích cho cả hai loại: – Xét nghiệm A1C: Đối với xét nghiệm A1C, bác sĩ sẽ lấy mẫu máu để cho bác sĩ biết mức đường huyết trung bình của một người trong 2-3 tháng qua. – Xét nghiệm đường huyết lúc đói (FPG): Phương pháp này đo mức đường huyết của một người sau một thời gian nhịn ăn. Bệnh nhân không được ăn trong ít nhất 8 giờ trước khi làm xét nghiệm, và do đó, nhiều người thực hiện xét nghiệm trước khi ăn sáng. – Xét nghiệm dung nạp glucose qua đường miệng (OGTT): Xét nghiệm này đo lường cách một người xử lý glucose. Bệnh nhân sẽ làm xét nghiệm đường huyết 2 giờ trước và 2 giờ sau khi uống đồ uống có đường. – Xét nghiệm đường huyết tương ngẫu nhiên (RPG): Bác sĩ sẽ sử dụng xét nghiệm RPG để đo mức đường huyết của một người tại bất kỳ thời điểm nào trong ngày. Bệnh nhân không cần phải nhịn ăn trước khi làm xét nghiệm này. Tùy thuộc vào kết quả, bác sĩ có thể chẩn đoán bệnh tiểu đường hoặc tiền tiểu đường. Bảng sau đây cho thấy kết quả biểu thị bệnh tiểu đường:
| A1C (%) | FPG (mg / dl) | OGTT (mg / dl sau 2 giờ) | RPG (mg / dl) | |
| Bệnh tiểu đường | 6,5% trở lên | 126 trở lên | 200 trở lên | 200 trở lên |
| Tiền tiểu đường | 5,7–6,4% | 100–125 | 140–199 | |
| Bình thường | dưới 5,7% | dưới 100 | dưới 140 | dưới 200 |
Hiệp hội Đái tháo đường Hoa Kỳ (ADA) khuyến nghị tầm soát bệnh tiểu đường loại 2 thường xuyên ở những người 45 tuổi trở lên. Những người trẻ hơn có thể có nhiều nguy cơ mắc bệnh tiểu đường hơn, chẳng hạn như những người có tiền sử gia đình mắc bệnh này, cũng nên thường xuyên tầm soát bệnh tiểu đường loại 2. Mọi người có thể tự kiểm tra lượng đường huyết tại nhà. Một người không mắc bệnh tiểu đường mà lo lắng về các giá trị được thực hiện bằng máy đo tại nhà nên đến gặp bác sĩ của họ để đánh giá.
6. Các biến chứng bệnh tiểu đường loại 1 và loại 2
Cả bệnh tiểu đường loại 1 và loại 2 đều có thể dẫn đến các biến chứng lâu dài nếu một người không quản lý chúng một cách đầy đủ. Những biến chứng này có thể bao gồm: – Bệnh tim mạch, bao gồm nguy cơ đau tim và đột quỵ – Bệnh thận và suy thận – Các vấn đề về mắt và mất thị lực – Tổn thương thần kinh – Huyết áp cao – Vấn đề với việc chữa lành vết thương (lâu lành hơn) – Nhiễm toan ceton »»» Xem thêm: 10 bí kíp giúp tránh biến chứng tiểu đường
7. Điều trị và phòng ngừa bệnh tiểu đường loại 1 và loại 2
 Bất kỳ ai được chẩn đoán tiền tiểu đường cũng nên lựa chọn lối sống lành mạnh, vì điều này có thể làm giảm hoặc loại bỏ nguy cơ phát triển bệnh tiểu đường loại 2.
Bất kỳ ai được chẩn đoán tiền tiểu đường cũng nên lựa chọn lối sống lành mạnh, vì điều này có thể làm giảm hoặc loại bỏ nguy cơ phát triển bệnh tiểu đường loại 2.
Không có cách chữa khỏi bệnh tiểu đường, nhưng điều trị có thể giúp mọi người kiểm soát tình trạng bệnh và ngăn không cho bệnh trở nên tồi tệ hơn. Dưới đây là một số điểm về điều trị và quản lý bệnh tiểu đường. Phẫu thuật cắt bỏ dạ dày, thay đổi lối sống và dùng thuốc có thể làm thuyên giảm bệnh tiểu đường loại 2.
| Loại 1 | Loại 2 | |
| Có thể chữa khỏi | – Hiện không có cách chữa trị, nhưng điều trị suốt đời có thể kiểm soát các triệu chứng. – Các nghiên cứu đang đánh giá liệu pháp gen, y học tái tạo sử dụng tế bào gốc, hoặccấy ghép đảo tụy như các lựa chọn điều trị tiềm năng. | – Hiện không có cách chữa trị, nhưng các biện pháp có thể làm chậm sự tiến triển và quản lý các triệu chứng. – Cắt dạ dày có thể làm giảm các triệu chứng ở những người bị béo phì nặng. |
| Điều trị bằng insulin và các loại thuốc khác | – Tiêm insulin hàng ngày hoặc sử dụng máy bơm insulin có thể cung cấp insulin cần thiết suốt cả ngày và đêm. – Các loại thuốc khác, chẳng hạn như pramlintide, có thể ngăn chặn mức đường huyết tăng quá xa. | – Metformin có thể làm giảm lượng đường mà gan tạo ra. – Thuốc ức chế SGLT2, chất ức chế DPP-4, hoặc chất ức chế alpha-glucosidase có thể làm giảm lượng đường trong máu. – Meglitinides hoặc sulfonylureas có thể làm tăng mức insulin. – Thiazolidinediones có thể làm tăng nhạy cảm với insulin. – Chất chủ vận peptide-1 giống glucagon có thể làm tăng insulin và giảm lượng đường. – Các chất tương tự amylin có thể làm giảm lượng đường trong máu bằng cách làm chậm quá trình tiêu hóa. – Insulin có thể giúp ích trong một số trường hợp. |
| Phương pháp điều trị từ lối sống | – tuân theo kế hoạch điều trị và lời khuyên y tế – tuân theo lối sống năng động, lành mạnh – chú ý đến lượng đường khi tập thể dục – quản lý huyết áp và mức cholesterol cao | – tuân theo một kế hoạch điều trị và lời khuyên y tế. – tuân theo một lối sống năng động, lành mạnh – kiểm soát huyết áp và mức cholesterol cao – tránh hút thuốc – biết các dấu hiệu của tác dụng phụ và biến chứng |
| Tránh các biến chứng | – tuân theo kế hoạch điều trị – hiểu các dấu hiệu của hạ đường huyết và tăng đường huyết – thực hiện các biện pháp để tránh nhiễm trùng – kiểm tra mắt thường xuyên – kiểm tra vết thương và tìm cách điều trị sớm | – biết các dấu hiệu của các biến chứng có thể xảy ra – thực hiện các biện pháp để tránh nhiễm trùng – kiểm tra vết thương và tìm cách điều trị sớm – kiểm tra mắt thường xuyên – tuân thủ chế độ ăn uống lành mạnh và tập thể dục thường xuyên |
| Phòng ngừa | – Chưa thể ngăn ngừa bệnh tiểu đường loại 1. | – Thực hiện theo một chế độ ăn uống lành mạnh với tập thể dục thường xuyên, tránh hoặc bỏ thuốc lá, và làm theo hướng dẫn của bác sĩ nếu họ chẩn đoán tiền tiểu đường. |
Các đánh giá cho thấy rằng trẻ sơ sinh bú sữa mẹ hoặc bú sữa mẹ có thể giúp ngăn ngừa chúng phát triển bệnh tiểu đường loại 2 sau này trong cuộc sống. Các nghiên cứu khác cho thấy rằng một người cho con bú sữa mẹ hoặc trẻ sơ sinh bú sữa mẹ có thể được hưởng lợi từ việc giảm nguy cơ mắc bệnh tiểu đường loại 2.
Diệu Nhi, benhdotquy.net
Nắng nóng cực đoan và nguy cơ đột quỵ
Nắng nóng kéo dài, nhiệt độ nhiều nơi vượt 40°C đang trở thành nỗi lo không chỉ vì sự khó chịu mà còn bởi những nguy cơ sức khỏe tiềm ẩn. Trong đó, đột quỵ là một trong những biến chứng nguy hiểm nhất, có thể xảy ra bất ngờ nếu cơ thể không kịp thích nghi.
Multimedia
Theo dõi trên:Video
Chóng mặt kéo dài, coi chừng đột quỵ: Bác sĩ cảnh báo dấu hiệu dễ nhầm lẫn
Chóng mặt là triệu chứng rất phổ biến, nhưng không phải lúc nào cũng vô hại. Trong nhiều trường hợp, đây có thể là dấu hiệu cảnh báo sớm của đột quỵ, đặc biệt khi kéo dài, dữ dội hoặc kèm theo các biểu hiện bất thường. Các bác sĩ khuyến cáo người dân cần nhận biết đúng để tránh nhầm lẫn nguy hiểm và không bỏ lỡ “thời gian vàng” điều trị.
Sống sót sau đột quỵ, làm gì để không bị lần 2?
Giới trẻ và đột quỵ: Khi lối sống hiện đại trở thành sát thủ âm thầm
Giải mã mối quan hệ nguy hiểm giữa đái tháo đường và đột quỵ
Phòng Tránh Đột Quỵ – Bắt Đầu Từ 5 Bài Tập Đơn Giản
Ngăn đột quỵ ngay từ phút đầu – Những điều nên biết
7 tình huống khiến đường huyết tăng vọt có thể bạn chưa biết









 ">
">  ">
">  ">
"> 
