ThS.BS Nguyễn Hữu Tuấn hướng dẫn cách xử trí biến chứng thủng, vỡ động mạch vành
Thủng hoặc rách mạch vành là biến chứng nguy hiểm nhất trong can thiệp mạch vành do tổn thương vôi, xoắn, CTO. Trong đó, ép tim cấp là biến chứng thường gặp nhất, đòi hỏi chọc dịch màng tim cấp hoặc phẫu thuật cấp. Đây là nội dung đáng chú ý trong bài báo cáo của ThS.BS Nguyễn Hữu Tuấn – Viện Tim mạch Việt Nam tại chuỗi Hội thảo trực tuyến “Xử trí biến chứng trong can thiệp mạch vành”, chương trình số 02.
Mục lục
Vỡ động mạch vành đe dọa trực tiếp đến tính mạng người bệnh
Mở đầu báo cáo “Xử trí các biến chứng liên quan đến thủng, vỡ mạch” tối ngày 11/8/2022, ThS.BS Nguyễn Hữu Tuấn đề cập đến 3 yếu tố nguy cơ gây ra các biến chứng nguy hiểm trong can thiệp mạch vành, gồm có: Thứ nhất, do tổn thương mạch vành: Tổn thương type B và C theo phân loại của ACC/AHA, vôi hóa nặng, xoắn vặn nhiều, tổn thương tắc mạn tính, mảng xơ vữa lệch tâm, mạch đường kính nhỏ (dưới 2.5mm), cầu cơ động mạch vành. Thứ 2, do bệnh nhân cao tuổi, nữ giới; suy thận, thận nhân tạo chu kỳ; suy tim. Thứ 3, do thiết bị can thiệp như khoan phá mảng xơ vữa vôi hóa, sử dụng Laser phá vôi động mạch vành, bóng/stent quá lớn (tỷ lệ bóng/mạch >1.2), sử dụng bóng đặc biệt (Cutting balloon, Scoring balloon), nong bóng với áp lực quá cao trước khi đặt stent, nong bóng áp lực quá cao sau đặt stent chưa nở hết do tổn thương vôi, sử dụng Wire có khả năng đâm xuyên mạnh hoặc wire có độ cứng cao.
 ThS.BS Nguyễn Hữu Tuấn và các báo cáo viên khác tại Hội thảo trực tuyến Hội thảo trực tuyến với chủ đề: “Biến chứng tại chỗ khi can thiệp mạch vành/ Các biến chứng liên quan đến thủng, vỡ mạch”
ThS.BS Nguyễn Hữu Tuấn và các báo cáo viên khác tại Hội thảo trực tuyến Hội thảo trực tuyến với chủ đề: “Biến chứng tại chỗ khi can thiệp mạch vành/ Các biến chứng liên quan đến thủng, vỡ mạch”
Lựa chọn dụng cụ can thiệp nào hợp lí giúp làm giảm biến chứng?
Bài báo cáo chỉ ra, theo tác giả Albert Ellis và các cộng sự năm 1994, dựa vào sự lan tràn của điểm nứt vỡ so với 3 lớp nội mạch,các tác giả đã chia làm 3 mức độ vỡ/ thủng động mạch vành khác nhau: – Độ I: Một vệt ở ngoài lòng mạch gợi ý lóc tách – Độ II: Đọng thuốc cản quang ngoài lòng mạch nhưng không phun thành tia – Độ III: Cản quang phun thành tia với vết rách trên 1mm – Độ IIIS: Vỡ vào các khoang tự nhiên: buồng tim, xoang vành ThS.BS Nguyễn Hữu Tuấn cho biết, khi can thiệp sẽ có một số phương án đề phòng biến chứng, bao gồm: – Duy trì ACT trong giới hạn, không để máu quá loãng dẫn đến nguy cơ vỡ nhiều hơn. – Thuốc Gp Iib-IIIa chỉ dùng khi thực sự cần thiết, vì nó có thể làm tăng nguy cơ chảy máu và thủng vỡ mạch vành. – Khi nghi ngờ tổn thương lóc tách mạch vành hoặc độ 1 thì cần chụp nhiều góc khác nhau. – Khi bắt đầu can thiệp cần sử dụng wire can thiệp thông thường quen dùng. Lúc này độ cảm nhận về wire, đường đi và lực ở tay sẽ quen thuộc hơn, tránh tình huống wire đi xa không cần thiết gây thủng mạch. – Đối với các tổn thương nhìn rõ vôi hóa sẽ sử dụng công cụ IVUS/OCT để đánh giá trực tiếp mảng vôi và có kế hoạch điều trị tốt hơn, tránh dùng bóng quá cao để nong vôi. – Trong can thiệp tắc mạch vành mãn tính cần đảm bảo wire đi vào lòng thật, không đi vào lòng giả, không nong nhánh bên nhỏ hoặc mạch bàng hệ, chụp đồng thời đối bên trong can thiệp CTO để phát hiện các điểm xì. – Sau mỗi lần lên bóng/stent ở mạch vành nguy cơ cao cần phải test lại cản quang xem có nứt vỡ không và luôn cần kiểm tra cẩn thận các thước bóng/stent.
Luôn cần sẵn có các phương tiện để xử trí vỡ/ thủng động mạch vành
Cũng trong bài báo cáo của mình, ThS.BS Nguyễn Hữu Tuấn đã chỉ ra cách xử trí các biến chứng vỡ/thủng động mạch vành trong quá trình can thiệp tùy theo các mức độ. Cụ thể: – Cách xử trí đối với vỡ type I – nhẹ, trước hết cần đánh giá tổn thương kỹ lưỡng trong vòng 15-30 phút, chụp mạch vành lặp lại nhiều lần và nhiều góc chụp khác nhau. Nếu trong khoảng thời gian này không tiến triển thêm, bác sĩ có thể dừng thủ thuật. Tuy nhiên, cần siêu âm tim đánh giá dịch màng tim ngay tại phòng can thiệp và sau đó bệnh nhân cần đánh giá mỗi 2-4 giờ trong 24 giờ để xem có khả năng khiến dịch màng tim tiến triển thêm đến các type nặng hơn hay không. – Đối với xử trí vỡ type II cần phải tiến hành nhanh chóng. Cụ thể, khi vỡ/thủng type II cần nong bóng thường với áp lực thấp (4-6atm) tại vị trí vết rách để chặn dòng máu đến đó, nhằm mục đích chặn hoàn toàn dòng máu và chặn vết vỡ để có thể tự lành lại. Trong quá trình lên bóng sẽ bơm thuốc cản quang để đánh giá bóng chèn có hiệu quả hay không, đảm bảo không có dòng cản quang đi xuôi vòng từ đằng trước mạch vành ra phía sau quả bóng. Nếu không cần phải thay đổi bóng hoặc lên áp lực cao hơn. Thời gian lên bóng từ 10-30 phút. Sau đó, cần đánh giá tiến triển của tổn thương thông qua việc chụp mạch vành và siêu âm tim ngay tại phòng can thiệp đánh giá dịch màng tim. Tuy nhiên, ThS.BS Nguyễn Hữu Tuấn cho biết, khi lên bóng kéo dài (10, 20, 30 phút…) sẽ có thể để lại những hậu quả khác nhau như đau ngực tiến triển nhồi máu cơ tim, rối loạn nhịp tim, tụt huyết động. Khi xảy ra các trường hợp này cần phải giảm đau đầy đủ cho bệnh nhân bằng morphin, fentanyl và truyền dịch nhanh nếu chức năng tim tốt. Đồng thời, các thuốc điều trị rối loạn nhịp: atropin, lidocain,… nếu cần. Hoặc đặt máy tạo nhịp, thuốc vận mạch nếu cần. Lưu ý: Thường xuyên siêu âm tim dịch màng tim để chắc chắn tụt huyết động không phải do tình trạng ép tim.
 Bóng Perfusion balloon rất hiệu quả để điều trị tổn thương nhưng lại ít được sử dụng
Bóng Perfusion balloon rất hiệu quả để điều trị tổn thương nhưng lại ít được sử dụng
Để nong bóng kéo dài hơn và bệnh nhân không phải chịu hoặc giảm thiểu cơn đau ngực, nhồi máu cơ tim do bóng chèn mạch vành lâu thì hiện nay có thiết kế một loại bóng Perfusion balloon – bóng duy trì tưới máu phía xa. Loại bóng này sẽ giúp bịt lại vị trí tổn thương, nhưng sẽ tạo một vòng tuần hoàn phía xa mạch vành đem lại hiệu quả tưới máu cao cho mạch vành. Tuy nhiên, loại bóng này rất ít sử dụng nên các tác giả Nhật Bản đề xuất một phương án có thể khả thi, giúp ích thực hành lâm sàng đó là Kỹ thuật duy trì tưới máu đoạn xa. Các tác giả sẽ dùng MC đẩy qua tổn thương ra phía xa. Sau đó, qua MC sẽ bơm máu động mạch. Tốc độ bơm 17-24ml/phút với Finecross và 10-12ml/phút với Corsair. – Cách xử trí vỡ type III – đặc biệt nguy hiểm, dòng cản quang phun thành tia ra khoang màng tim khiến bệnh nhân đau ngực nhiều, suy sụp. Tuy nhiên, cách xử trí cần hết sức bình tĩnh và xử lý khẩn trương. Bên cạnh đó, nên gọi thêm người hỗ trợ, chuẩn bị sẵn các dụng cụ hồi sức, có sẵn covered stent có màng bọc và mời các bác sĩ ngoại khoa đến hỗ trợ. + Đảo ngược chống đông, hiện tại vẫn chưa thống nhất về dùng thuốc trung hòa heparin (Protamine), vì lo ngại nguy cơ gây tắc guiding, stent. Do đó, các tác giả khuyến cáo nếu thành thục kỹ thuật, có thể không cần đảo ngược chống đông. Nếu bệnh nhân đang dùng thuốc Gp IIb-IIIa: truyền tiểu cầu chỉ có tác dụng với Abciximad, không có tác dụng với Tirofiban hoặc Eptifibatide. + Chọc dẫn lưu màng ngoài tim, nếu có tình trạng ép tim cấp, mặc dù xảy ra chỉ với một lượng dịch màng tim mức độ vừa. Chọc dịch màng tim cần có sự hướng dẫn của siêu âm hoặc bơm thuốc cản quang qua kim chọc để đảm bảo chọc đúng vào màng tim. Sau đó, tiến hành đặt sheath, luồn sonde pigtail vào khoang màng tim để nhanh chóng hút hết dịch màng tim và đặt dẫn lưu. + Sau chọc dịch màng tim, cần nong bóng kéo dài cho bệnh nhân. Trong các nghiên cứu cho thấy, 50% trường hợp nếu kiên trì có thể làm lành vết rách. Tuy nhiên, nong bóng có thể kéo dài tới 45 phút, vì vậy nên chọn bóng đủ độ dài, sử dụng kỹ thuật duy trì tưới máu đoạn xa. Nếu bệnh nhân đau ngực nhiều, xuống bóng sau mỗi 5-10 phút để tái tưới máu đoạn xa và kiểm tra tình trạng thoát thuốc cản quang.
 Các thiết kế stent hiện nay
Các thiết kế stent hiện nay
+ Sau khi nong bóng kéo dài không hiệu quả, phương án đặt Covered stent được thực hiện. Điều này giúp loại bỏ vết rách ra khỏi lòng mạch, che phủ kín lỗ vào của các nhánh bên gần vị trí rách và làm tăng tỷ lệ tắc stent (5.7%) và tái hẹp stent (32%). Những điểm cần lưu ý với Covered stent:
- Lên kế hoạch đặt covered stent chi tiết để giảm thiểu thời gian thao tác
- Covered stent cứng nên khó đẩy qua những vị trí vôi, xoắn
- Nên dùng guiding lòng rộng
- Thời gian xuống bóng chèn là khoảng thời gian nguy hiểm nhất
- Dẫn lưu dịch màng tim trước khi đặt covered stent làm giảm mức độ rủi ro
- Ước lượng kỹ lưỡng khả năng đẩy covered stent qua được vị trí rách
- Nong lại covered stent để đảm bảo stent áp thành, bịt được vị trí rách
– Đối với biến chứng thủng mạch phía xa cũng khá hay gặp trong can thiệp mạch vành, đa số do wire gây ra (wire ngậm nước, wire cứng). Đầu tip của wire trên 3 gam hoặc có cấu tạo thuôn đầu để dễ gây thủng mạch hơn. Hay xảy ra với can thiệp CTO. Tuy nhiên, thủng mạch phía xa ít gây ép tim cấp, nhưng lại khó phát hiện, dễ bị bỏ sót. Do đó, cần siêu âm cẩn thận, lặp lại nhiều lần để đánh giá dịch màng tim và nên tránh đảo ngược chống đông.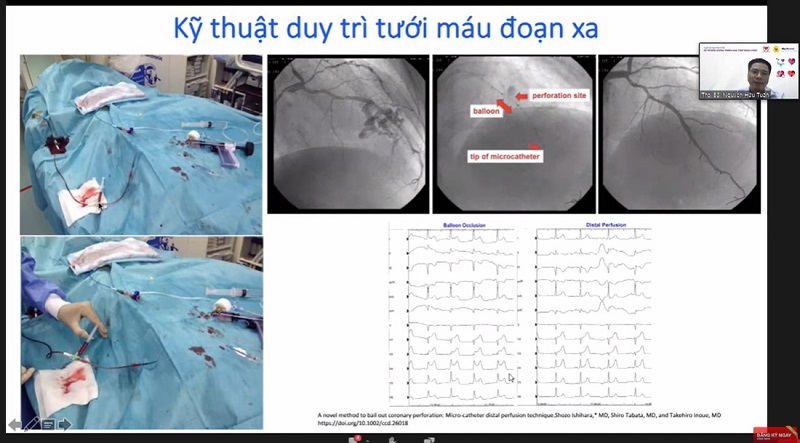
Phẫu thuật cấp cứu là phương pháp cuối cùng xử trí biến chứng
Sau cùng, ThS.BS Nguyễn Hữu Tuấn cho biết, nếu tất cả phương pháp xử trí đều không hiệu quả thì bắt buộc phải phẫu thuật cấp cứu để vá lỗ thủng hoặc bắc cầu chủ nối chủ-vành. Trong lúc chờ phẫu thuật cần để nguyên bóng chèn và luôn có sự hỗ trợ của phẫu thuật khi xảy ra biến chứng. Khi phẫu thuật thành công, cần theo dõi bệnh nhân ít nhất 24 giờ tại phòng hồi sức tim mạch, siêu âm mỗi 2-4 giờ để đánh giá dịch màng tim. Mặc dù, trong những ngày sau đó các triệu chứng viêm màng ngoài tim sẽ thường xảy ra nhưng không gây nguy hiểm cho bệnh nhân. Ngoài ra, bác sĩ có thể đo lượng dịch màng tim được dẫn lưu hàng giờ hoặc có thể dùng thiết bị hỗ trợ tuần hoàn (IABP) nếu cần, lọc máu, truyền máu trong quá trình theo dõi. Kết luận: Vỡ động mạch vành là biến chứng y khoa nặng, đe dọa tính mạng, cần xử trí kịp thời. Trong khi đó, thủng đoạn xa động mạch vành dễ bị bỏ sót chuẩn đoán và phát hiện muộn khi đã có dấu hiệu ép tim. Bài cáo cáo khuyến nghị, các nhà chuyên môn cần phải có sự nhận định tổn thương và lựa chọn các dụng cụ can thiệp hợp lí giúp làm giảm biến chứng, luôn cần sẵn có các phương tiện để xử trí vỡ/thủng động mạch vành. Trong đó, phẫu thuật cấp cứu là phương pháp cuối cùng xử trí biến chứng này.
Thiên An, benhdotquy.net
Vì sao hút thuốc lá làm tăng nguy cơ nhồi máu cơ tim? Cảnh báo từ hai ca bệnh nguy kịch
Trong hai ngày liên tiếp, Bệnh viện Đa khoa Thủ Đức (TPHCM) đã tiếp nhận hai trường hợp nhồi máu cơ tim cấp trong tình trạng nguy kịch. Điểm đáng chú ý là cả hai bệnh nhân đều có chung một yếu tố nguy cơ: hút thuốc lá lâu năm – thói quen tưởng chừng quen thuộc nhưng tiềm ẩn hậu quả nghiêm trọng đối với hệ tim mạch.
Multimedia
Theo dõi trên:Video
Mắc hội chứng chuyển hóa, nguy cơ đột quỵ và đột tử tăng cao
Mắc hội chứng chuyển hóa có thể khiến nguy cơ mắc các biến cố tim mạch nguy hiểm như đột quỵ hay đột tử tăng lên đáng kể. Các chuyên gia cảnh báo tình trạng này tuy tiến triển âm thầm nhưng lại là nền tảng thúc đẩy xơ vữa động mạch, làm gia tăng nguy cơ nhồi máu cơ tim và đột quỵ nếu không được phát hiện và kiểm soát sớm.
Sống sót sau đột quỵ, làm gì để không bị lần 2?
Giới trẻ và đột quỵ: Khi lối sống hiện đại trở thành sát thủ âm thầm
Giải mã mối quan hệ nguy hiểm giữa đái tháo đường và đột quỵ
Phòng Tránh Đột Quỵ – Bắt Đầu Từ 5 Bài Tập Đơn Giản
Ngăn đột quỵ ngay từ phút đầu – Những điều nên biết
7 tình huống khiến đường huyết tăng vọt có thể bạn chưa biết









 ">
">  ">
">  ">
"> 
