Những điều bạn cần biết về bệnh mạch máu ngoại vi
Nếu bạn bị đau chân khi đi bộ hoặc leo cầu thang, bị chuột rút hoặc mỏi chân khi tập thể dục, hãy tìm đến bác sĩ bởi đây có thể là các triệu chứng của một tình trạng gọi là bệnh mạch máu ngoại vi hay còn được gọi là bệnh mạch máu ngoại biên.
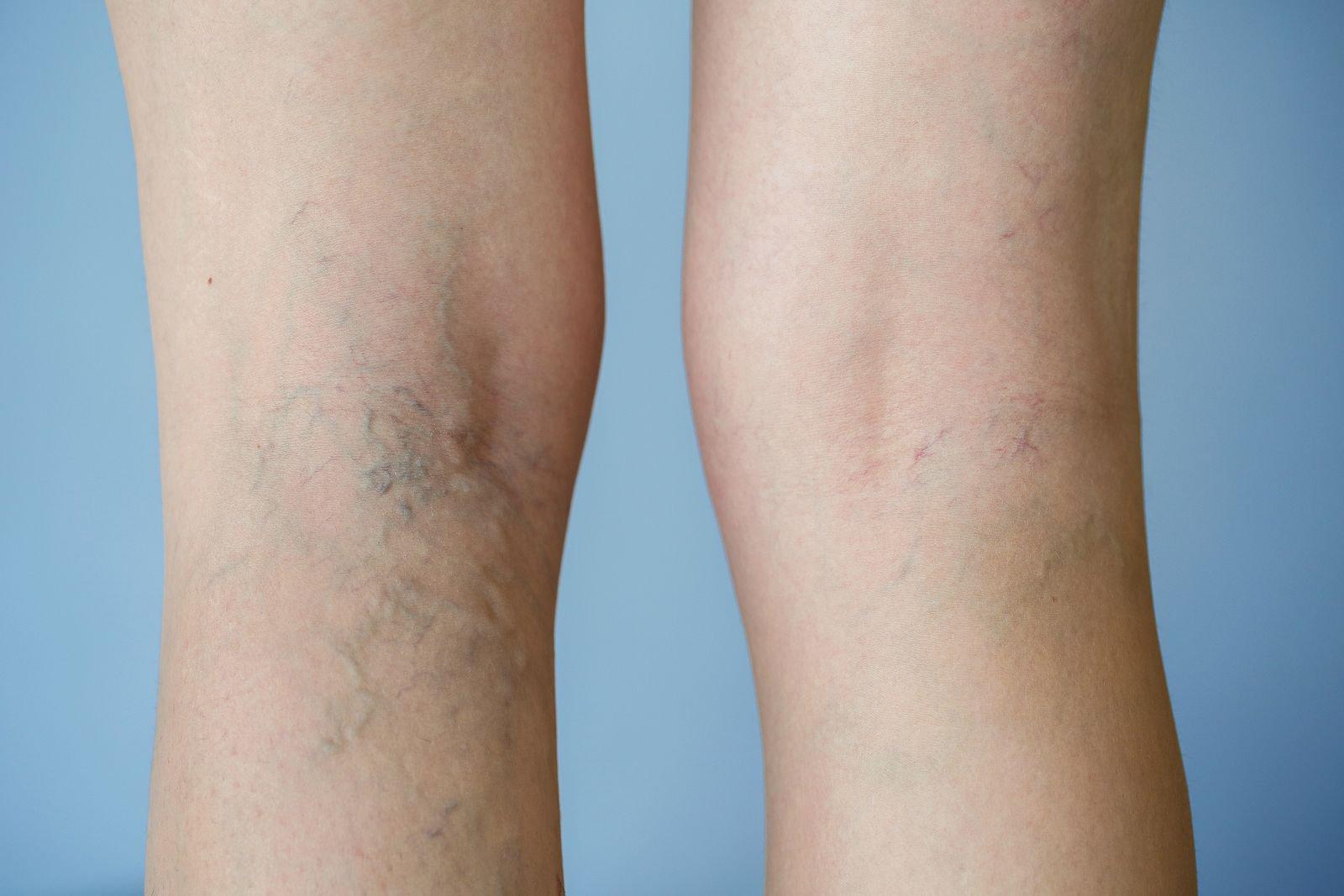 Bệnh do các mảng xơ vữa và huyết khối hình thành gây tắc nghẽn mạch máu, ảnh hưởng tới việc cấp máu cho các chi và có thể ảnh hưởng đến động mạch cung cấp máu cho vùng đầu.
Bệnh do các mảng xơ vữa và huyết khối hình thành gây tắc nghẽn mạch máu, ảnh hưởng tới việc cấp máu cho các chi và có thể ảnh hưởng đến động mạch cung cấp máu cho vùng đầu.
Các bệnh mạch máu ngoại vi là nguyên nhân đáng kể của bệnh tật và mất chi, việc xác định sớm và điều chỉnh yếu tố nguy cơ là cần thiết để cải thiện kết quả ở bệnh nhân bệnh mạch máu ngoại vi.
Bệnh mạch máu ngoại vi có liên quan đến nhiều yếu tố nguy cơ, bao gồm hút thuốc, tiểu đường, bệnh mạch vành trước đó và lối sống ít vận động. Nền tảng để chẩn đoán bệnh mạch máu ngoại vi là hỏi bệnh sử và khám sức khỏe toàn diện.
Bệnh mạch máu ngoại vi là một bệnh xơ vữa động mạch tiến triển mãn tính dẫn đến tắc một phần hoặc toàn bộ mạch máu ngoại vi. Bệnh mạch máu ngoại vi thường ảnh hưởng đến động mạch chủ bụng, động mạch chậu, chi dưới và đôi khi cả chi trên. Bệnh mạch máu ngoại vi ảnh hưởng đến gần 200 triệu người trên toàn thế giới với tầm quan trọng toàn cầu ngày càng tăng do tuổi thọ cao hơn và phơi nhiễm các yếu tố nguy cơ kéo dài.
Mục lục
Biểu hiện
Bệnh nhân bệnh mạch máu ngoại vi có biểu hiện và diễn biến bệnh thay đổi với một số bệnh nhân không có triệu chứng và những bệnh nhân khác tiến triển thành loét động mạch, đau, thiếu máu cục bộ ở chi khi nghỉ và mất chi. Bệnh mạch máu ngoại vi là một bệnh tim mạch tương đương với các biến cố tim mạch nguy cơ cao gây tử vong và không gây tử vong thường xuyên xảy ra, chẳng hạn như nhồi máu cơ tim và đột quỵ. Bệnh mạch máu ngoại vi là một bệnh toàn thân tiến triển, suy nhược cần có sự tham gia của các chuyên gia để cải thiện kết quả của bệnh nhân.
Nguyên nhân
Bệnh mạch máu ngoại biên chủ yếu do bệnh xơ vữa động mạch tiến triển dẫn đến giảm lưu lượng máu đến các cơ quan chính và thiếu máu cục bộ ở cơ quan cuối. Quá trình xơ vữa động mạch rất phức tạp, với sự tham gia của nhiều tế bào, protein và con đường. Các yếu tố nguy cơ quan trọng không thể thay đổi và có thể thay đổi được đã được xác định trong sự tiến triển của xơ vữa động mạch.
Các yếu tố nguy cơ bao gồm: Sử dụng thuốc lá, đái tháo đường, tăng huyết áp, cholesterol cao hơn 50 tuổi, BMI lớn hơn 30 và tiền sử bệnh tim mạch.
Trong số các yếu tố nguy cơ trên, hút thuốc có liên quan đến nguy cơ phát triển bệnh mạch máu ngoại vi cao nhất. Tiền sử bệnh tim mạch và tiểu đường cũng là những yếu tố nguy cơ đáng kể. Bệnh mạch máu ngoại vi ảnh hưởng đến gần 200 triệu người trên toàn thế giới.
 Hút thuốc có liên quan đến nguy cơ phát triển bệnh mạch máu ngoại vi cao nhất.
Hút thuốc có liên quan đến nguy cơ phát triển bệnh mạch máu ngoại vi cao nhất.
Bệnh mạch máu ngoại vi chủ yếu do sự tiến triển của bệnh xơ vữa động mạch dẫn đến rối loạn chức năng mạch máu vĩ mô và vi mô. Bệnh mạch máu ngoại vi thường ảnh hưởng đến các giường mạch ở chi dưới, nhưng các động mạch lớn hơn như động mạch chủ bụng và động mạch chậu thường có liên quan. Sinh lý bệnh của xơ vữa động mạch là một phản ứng viêm phức tạp với sự tham gia của các tế bào mạch máu khác nhau, các yếu tố huyết khối, cholesterol và các phân tử gây viêm.
Xơ vữa động mạch bắt đầu bằng sự tích tụ lipoprotein trong lớp thân của các động mạch lớn. Sự hiện diện lipoprotein trong nội mô dẫn đến quá trình oxy hóa lipid và đáp ứng cytokine với sự xâm nhập của các tế bào lympho và đại thực bào. Đại thực bào tiêu thụ các lipid bị oxy hóa này và hình thành các tế bào bọt dẫn đến sự phát triển của các “vệt mỡ”. Mặc dù không có ý nghĩa lâm sàng, những vệt mỡ này cuối cùng có thể phát triển thành các mảng cao cấp hơn bao gồm các lõi lipid hoại tử và các tế bào cơ trơn. Các tế bào cơ trơn và các tế bào nội mô tiết ra các cytokine và các yếu tố tăng trưởng, dẫn đến sự di chuyển của các tế bào cơ trơn đến mặt bên của mảng bám và tổng hợp chất nền ngoại bào và cuối cùng hình thành mảng bám dạng sợi. Sự ổn định của mảng xơ vữa chủ yếu phụ thuộc vào thành phần của nó với các mảng dễ bị tổn thương hơn bao gồm nắp xơ mỏng hơn và nhiều tế bào viêm hơn.
Các mảng xơ vữa hình thành từ từ trong nhiều thập kỷ trong thành mạch. Sự tích tụ mảng bám dẫn đến hẹp mạch máu và giãn nở mạch máu thường xuyên để tối đa hóa sự tưới máu cơ quan cuối. Một khi khả năng giãn nở của mạch được tối đa hóa, các mảng bám tiếp tục tích tụ, đôi khi làm tổn thương lòng mạch, dẫn đến hẹp động mạch nghiêm trọng. Khi tình trạng thu hẹp tiến triển và làm tắc nghẽn động mạch, các con đường tuần hoàn phụ thường phát triển để bảo tồn sự tưới máu vùng xa và khả năng sống của mô. Những con đường tuần hoàn phụ này không thể khớp hoàn toàn với nguồn máu được cung cấp bởi một mạch khỏe mạnh. Kết quả vi mạch khi lưu lượng máu từ xa đến chỗ tắc bị tổn hại đủ, dẫn đến việc cung cấp oxy cố định không thể đáp ứng nhu cầu oxy. Hình thức nghiêm trọng nhất của bệnh mạch máu ngoại vi là thiếu máu cục bộ ở chi nghiêm trọng,
Thiếu máu cục bộ cấp tính có thể xảy ra sau đó nếu xảy ra huyết khối mạch máu tại chỗ hoặc nguồn tim mạch đột ngột làm tắc mạch bị hẹp. Huyết khối động mạch là thứ phát sau bệnh xơ vữa động mạch tiến triển và huyết khối đại diện cho 40% các trường hợp thiếu máu cục bộ cấp tính ở chi (ALI). Vỡ mảng xơ vữa động mạch dẫn đến sự tiếp xúc của collagen dưới nội mô và các tế bào viêm, gây kết dính và kết tập tiểu cầu với huyết khối tại chỗ nhanh chóng của mạch. Bệnh nhân huyết khối mạch máu tại chỗ có xu hướng cải thiện kết cục so với nguyên nhân tắc mạch do sự hiện diện của tuần hoàn bàng hệ rộng. Nguyên nhân ALI do tắc mạch chiếm 30% các trường hợp ALI, với động mạch đùi là vị trí phổ biến nhất. ALI là một trường hợp khẩn cấp về mạch máu cần sự tư vấn của bác sĩ ngay lập tức để duy trì khả năng sống của các chi.
Chẩn đoán
Chẩn đoán bệnh mạch máu ngoại vi có thể khó khăn do ngày càng phổ biến các bệnh lý đi kèm có biểu hiện tương tự và số lượng lớn bệnh nhân có biểu hiện không triệu chứng hoặc không điển hình. Biểu hiện lâm sàng của bệnh mạch máu ngoại vi thường phụ thuộc vào mức độ nghiêm trọng của suy động mạch và sự hiện diện của các bệnh lý đi kèm, có thể làm thay đổi hoặc che dấu các triệu chứng của bệnh mạch máu cơ bản.
Biểu hiện không điển hình của bệnh mạch máu ngoại vi xảy ra khi bệnh nhân có các bệnh đi kèm sẵn có như bệnh mạch vành, hẹp ống sống hoặc bệnh đái tháo đường tiến triển – tất cả đều có thể làm thay đổi nhận thức về cơn đau. Đau không điển hình được đặc trưng bởi cơn đau không liên quan đến hoạt động thể chất, cơn đau xảy ra cả khi nghỉ ngơi và gắng sức, và cơn đau kéo dài hơn 10 phút sau khi ngừng vận động. Pseudo claudication đề cập đến chứng đau thần kinh được quan sát thấy ở bệnh nhân hẹp ống sống và có thể được phân biệt với bệnh mạch máu ngoại vi bằng tiền sử và khám sức khỏe kỹ lưỡng. Bệnh nhân bị chứng đau giả có xu hướng bị đau đặc trưng bởi yếu và dị cảm không phân biệt mức độ hoạt động thể chất và thường thuyên giảm bằng cách ngồi xuống hoặc thay đổi tư thế cơ thể hơn là nghỉ ngơi.
Ngón tay không liên tục là triệu chứng cổ điển nhất của bệnh mạch máu ngoại vi, đặc trưng bởi cảm giác chuột rút do gắng sức với mệt mỏi, suy nhược và hoặc áp lực. Không có gì lạ khi bệnh nhân từ chối cơn đau. Do đó, hỏi về sự khó chịu trong khi di chuyển là một câu hỏi sàng lọc hữu ích hơn. Các triệu chứng trầm trọng hơn khi nâng cao chân và thuyên giảm khi đặt chi ở một vị trí phụ thuộc. Dị cảm, yếu chi dưới, cứng và mát tứ chi cũng có thể xuất hiện.
Về mặt giải phẫu, mức độ tắc nghẽn thường được nhìn thấy một mức trên vùng khó chịu; ví dụ, bệnh nhân mắc bệnh aortoiliac sẽ có các triệu chứng ở mông và đùi. 70% đến 80% bệnh nhân có tình trạng ngắt quãng ổn định trên 10 năm; tuy nhiên, một phần bệnh nhân có thể tiến triển thông qua các cơn đau khi nghỉ ngơi do thiếu máu cục bộ suy nhược, thiếu máu cục bộ ở chi nguy kịch và cuối cùng là cắt cụt chi. Thiếu máu cục bộ ở các chi nghiêm trọng được biểu hiện bằng cảm giác đau khi nghỉ ngơi, vết thương hoặc vết loét không lành và hoại tử ở một hoặc cả hai chân.
Khám sức khỏe bắt đầu bằng việc kiểm tra tổng quát, chú ý đến dấu hiệu hắc lào ở móng tay của việc hút thuốc lá, vết sẹo từ các cuộc phẫu thuật mạch máu trước đó và sự hiện diện của các vết cắt cụt. Khám tim mạch tập trung bắt đầu bằng kiểm tra mạch để xác định tốc độ, nhịp điệu và sức mạnh. Chụp tim phổi nên được thực hiện để đánh giá các bệnh phổi như bệnh phổi tắc nghẽn mãn tính (COPD) và xơ phổi. Kiểm tra thần kinh là điều cần thiết để đánh giá xem có giả hay không. Việc kiểm tra các chi phải liên quan đến việc đánh giá xem có bất động, xanh xao, teo cơ, da mát hoặc tím tái, hoặc sờ thấy đau hay không. Loét chi dưới có thể do động mạch, tĩnh mạch, do thần kinh, hay kết hợp hai hoặc nhiều.
Việc chẩn đoán bệnh mạch máu ngoại vi có thể được thực hiện đầy đủ dựa trên các yếu tố nguy cơ của bệnh nhân, biểu hiện lâm sàng và kết quả khám sức khỏe. Đôi khi bệnh nhân có thể biểu hiện với các triệu chứng không điển hình và dữ liệu khách quan có thể thiết lập chẩn đoán. Đánh giá bắt đầu bằng việc tính toán các yếu tố nguy cơ bệnh mạch máu ngoại vi đã biết, bao gồm hút thuốc, tiểu đường, tăng huyết áp, tăng cholesterol trong máu và béo phì. Rối loạn nhịp tim ngắt quãng phải được phân biệt với các rối loạn thần kinh, cơ xương hoặc mạch máu, có thể biểu hiện tương tự như bệnh mạch máu ngoại vi. Các phát hiện khám sức khỏe ở các chi dưới có thể cho thấy da sáng bóng với cảm giác mát lạnh khi sờ, giảm hoặc không có xung, thời gian đổ đầy mao mạch bất thường, xanh xao khi nâng chân lên, cao su phụ thuộc và nghe tim mạch có vết bầm tím ở các mạch chính bao gồm động mạch đùi và da đùi.
Đo chỉ số mắt cá chân-cánh tay (ABI) là một biện pháp mục tiêu không xâm lấn hiệu quả về chi phí để chẩn đoán bệnh mạch máu ngoại vi. ABI thu được bằng cách đo tỷ số giữa áp suất mắt cá chân tâm thu với áp suất cánh tay tâm thu. Thử nghiệm được thực hiện bằng cách đặt một vòng bít huyết áp cao hơn mắt cá chân và đặt một đầu dò siêu âm Doppler lên gân sau hoặc chày sau và sau đó thổi phồng vòng bít cho đến khi hết tín hiệu từ đầu dò. Sau đó, vòng bít được xì hơi từ từ và tín hiệu đầu dò Doppler quay trở lại đánh dấu áp lực mắt cá chân tâm thu. Quy trình sau đó được lặp lại cho chân ngược lại. Sau đó, áp lực mắt cá chân của mỗi chân được chia cho áp suất tâm thu cao nhất của một trong hai động mạch cánh tay. Tỷ lệ ABI bình thường nằm trong khoảng từ 0,9 đến 1,2 và các giá trị nhỏ hơn 0,9 được chẩn đoán là bệnh mạch máu ngoại vi. Không -các mạch nén, như được thấy ở những người bị bệnh tiểu đường và những người bị bệnh thận nặng và có thể có tỷ lệ tăng sai. Những người có tỷ lệ ABI cao bất thường có tỷ lệ tử vong do mọi nguyên nhân cao hơn so với tỷ lệ ABI bình thường. Đánh giá chẩn đoán thêm cho những bệnh nhân này thường đảm bảo chỉ số ngón chân tay (TBI), là sự so sánh giữa áp lực tâm thu của ngón chân với áp lực cánh tay tâm thu cao hơn. Những bệnh nhân cụ thể này minh họa tầm quan trọng sống còn của tiền sử lâm sàng và khám sức khỏe trong đánh giá ban đầu của bệnh nhân nghi ngờ bệnh mạch máu ngoại vi.
Siêu âm hai mặt là một phương pháp an toàn và hiệu quả về chi phí để xác định vị trí bệnh mạch máu ngoại vi, mức độ hẹp và độ dài của hẹp hoặc tắc. Hình ảnh 2 chiều cùng với Doppler màu giúp đánh giá chính xác mức độ hẹp của tổn thương, mức độ huyết động và đặc điểm mảng xơ vữa. Siêu âm Doppler có thể được sử dụng trong quy trình hậu phẫu theo dõi định kỳ để giám sát tình trạng bệnh nhân. Phương thức chẩn đoán này có thể hỗ trợ việc ra quyết định khi dự kiến can thiệp sâu hơn.
Chụp mạch cộng hưởng từ (MRA) hoặc chụp mạch cắt lớp vi tính (CTA) đều cung cấp hình ảnh mạch máu chất lượng cao tuyệt vời. Ưu điểm của MRA bao gồm khả năng xác định các mạch nước chảy nhỏ mà đôi khi có thể không nhìn thấy bằng chụp mạch kỹ thuật số trừ (DSA). So với DSA, MRA có độ nhạy 90% và độ đặc hiệu 97% trong việc xác định các tổn thương có ý nghĩa huyết động. CTA có độ chính xác chẩn đoán tương tự MRA với cả hai kỹ thuật hình ảnh hữu ích để xác định ứng cử cho phẫu thuật bắc cầu so với nong mạch.
Điều trị
Những bệnh nhân được chẩn đoán mắc bệnh mạch máu ngoại vi cần một cách tiếp cận hợp lý để tính đến tuổi, các yếu tố nguy cơ, mức độ nghiêm trọng của bệnh và tình trạng chức năng. Việc quản lý được chia thành hai loại lớn nhằm mục đích giảm các biến cố tim mạch và cải thiện các triệu chứng. Những người bị bệnh mạch máu ngoại vi có nguy cơ tử vong do bệnh mạch vành cao hơn tử vong do tim mạch và tử vong do mọi nguyên nhân . Do đó, quản lý bệnh mạch máu ngoại vi bắt đầu bằng việc thay đổi lối sống để ngăn ngừa sự tiến triển của bệnh với việc bổ sung liệu pháp can thiệp và y tế cần thiết để cải thiện việc kiểm soát triệu chứng và giảm nguy cơ biến cố tim mạch.
Điều chỉnh các yếu tố nguy cơ tích cực
Điều chỉnh các yếu tố nguy cơ tích cực là điều cần thiết để giảm nguy cơ tim mạch. Ngừng hút thuốc làm giảm nguy cơ tiến triển bệnh mạch máu ngoại vi, các biến cố tim mạch bao gồm nhồi máu cơ tim và đột quỵ, và thiếu máu cục bộ ở chi nguy kịch. Giáo dục bệnh nhân, cùng với việc sử dụng liệu pháp hành vi, liệu pháp thay thế nicotin hoặc liệu pháp dược lý, có thể được sử dụng để giảm hút thuốc và cải thiện kết quả tim mạch. Điều trị bằng statin đã được chứng minh có hiệu quả trong việc giảm các biến cố tim mạch, tử vong do mọi nguyên nhân, và giảm nhu cầu tái thông mạch máu và nên được sử dụng thường quy ở bệnh nhân bệnh mạch máu ngoại vi.
Tập thể dục trị liệu
Các thử nghiệm ngẫu nhiên đã cho thấy các chương trình trị liệu tập thể dục có giám sát để cải thiện đáng kể các triệu chứng trầm cảm.
Dược liệu pháp
Liệu pháp dược lý để quản lý từng đợt (IC) có thể được áp dụng cho những bệnh nhân không được hưởng lợi từ liệu pháp tập thể dục và điều chỉnh yếu tố nguy cơ. Hai loại thuốc được phê duyệt để điều trị vi mạch bao gồm cilostazol và naftidrofuryl. Cilostazol ức chế phosphodiesterase tuýp 3 và đã chứng minh tác dụng chống kết tập tiểu cầu, đặc tính giãn mạch và ức chế tăng sinh tế bào cơ trơn. Nên dùng aspirin hàng ngày để chăm sóc tim mạch tổng thể.
Tái tuần hoàn
Những bệnh nhân có các triệu chứng suy nhược không đáp ứng với việc điều chỉnh yếu tố nguy cơ và tập thể dục cũng như liệu pháp dược lý có thể là ứng viên cho can thiệp nội mạch, phẫu thuật hoặc kết hợp nội mạch và phẫu thuật. Các chỉ định can thiệp bao gồm những người bị mất khả năng vận động can thiệp vào hoạt động hàng ngày và cứu hộ chi ở những bệnh nhân bị thiếu máu cục bộ chi nguy kịch biểu hiện bằng cơn đau do thiếu máu cục bộ khi nghỉ ngơi, loét và hoại thư. Quyết định can thiệp phẫu thuật hay can thiệp qua da phụ thuộc vào nhiều yếu tố, bao gồm tình trạng chức năng của bệnh nhân và nguy cơ phẫu thuật, kỹ năng của người thực hiện, vị trí giải phẫu và mức độ bệnh, sự hiện diện của tổn thương mạch máu đa ổ và sở thích của bệnh nhân.
Tiên lượng tổng thể của bệnh nhân mắc bệnh mạch máu ngoại vi phải tính đến các yếu tố nguy cơ của bệnh nhân, sức khỏe tim mạch và mức độ nghiêm trọng của bệnh. Về sức khỏe các chi sau 5 tuổi, gần 80% bệnh nhân sẽ có các triệu chứng đau ổn định. Chỉ 1% đến 2% bệnh nhân sẽ tiến triển thành thiếu máu cục bộ ở các chi nguy kịch trong 5 năm. .
Các biến chứng
Bệnh mạch máu ngoại vi có thể ảnh hưởng đến một số hệ thống trong cơ thể dẫn đến một số biến chứng như Hội chứng mạch vành cấp tính, đột quỵ, loét không lành, hoại thư, cắt cụt chi, huyết khối tĩnh mạch sâu, rối loạn cương dương,…
Quản lý bệnh nhân để có kết quả mong muốn dựa trên một phương pháp tiếp cận toàn diện bao gồm điều chỉnh lối sống không dùng thuốc và quản lý dược lý, chẳng hạn như: ngừng sử dụng thuốc, theo dõi huyết áp, tuân thủ liệu pháp tập thể dục và điều trị, quản lý cholesterol thông qua chế độ ăn uống và statin liệu pháp, mục tiêu HbA1c dưới 7% (hoặc hơn đối với các bệnh lý đi kèm nghiêm trọng hoặc hạ đường huyết).
“Thật không may, nhiều bệnh nhân coi các triệu chứng ban đầu của bệnh mạch máu ngoại vi là dấu hiệu lão hóa bình thường và không tìm kiếm sự chăm sóc y tế kịp thời.” – các chuyên gia cho hay.
Thi Nguyên
Tự mua “thuốc chống đột quỵ” trên mạng: Cứu người hay đẩy bệnh nhân vào cửa tử?
Một gói thuốc được quảng cáo “chống đột quỵ cấp tốc”, vài lời truyền miệng trên mạng xã hội và niềm tin rằng có thể “câu giờ” trước khi đến bệnh viện – tất cả đang tạo nên một xu hướng nguy hiểm: người nhà tự ý cho bệnh nhân dùng thuốc đột quỵ ngay tại nhà hoặc thậm chí ngay trong phòng cấp cứu. Các bác sĩ cảnh báo, hành động tưởng như cứu người này có thể khiến bệnh nhân mất cơ hội sống.
Multimedia
Theo dõi trên:Video
Chóng mặt kéo dài, coi chừng đột quỵ: Bác sĩ cảnh báo dấu hiệu dễ nhầm lẫn
Chóng mặt là triệu chứng rất phổ biến, nhưng không phải lúc nào cũng vô hại. Trong nhiều trường hợp, đây có thể là dấu hiệu cảnh báo sớm của đột quỵ, đặc biệt khi kéo dài, dữ dội hoặc kèm theo các biểu hiện bất thường. Các bác sĩ khuyến cáo người dân cần nhận biết đúng để tránh nhầm lẫn nguy hiểm và không bỏ lỡ “thời gian vàng” điều trị.
Sống sót sau đột quỵ, làm gì để không bị lần 2?
Giới trẻ và đột quỵ: Khi lối sống hiện đại trở thành sát thủ âm thầm
Giải mã mối quan hệ nguy hiểm giữa đái tháo đường và đột quỵ
Phòng Tránh Đột Quỵ – Bắt Đầu Từ 5 Bài Tập Đơn Giản
Ngăn đột quỵ ngay từ phút đầu – Những điều nên biết
7 tình huống khiến đường huyết tăng vọt có thể bạn chưa biết








 ">
">  ">
">  ">
"> 
