Cắt nội mạc động mạch cảnh giúp ngăn ngừa các nguy cơ đột quỵ
Cắt nội mạc động mạch cảnh là một thủ thuật phẫu thuật để loại bỏ sự tích tụ chất béo (mảng bám), nguyên nhân gây hẹp động mạch cảnh dẫn đến đột quỵ, nhồi máu não và cơn thiếu máu não thoáng qua (TIA).
Mục lục
1. Tại sao bệnh động mạch cảnh phát triển?
Các động mạch khỏe mạnh bình thường có tính đàn hồi và trơn nhẵn ở bên trong, cho phép máu dễ dàng lưu thông qua chúng. Khi một người già đi, mảng bám có thể tích tụ bên trong động mạch, khiến chúng trở nên hẹp hơn và cứng hơn. Quá trình này được gọi là xơ vữa động mạch. Cũng như quá trình lão hóa, có một số yếu tố khác có thể góp phần hình thành mảng bám. Bao gồm: – Một chế độ ăn nhiều chất béo – Huyết áp cao (tăng huyết áp) – Bệnh tiểu đường – Hút thuốc
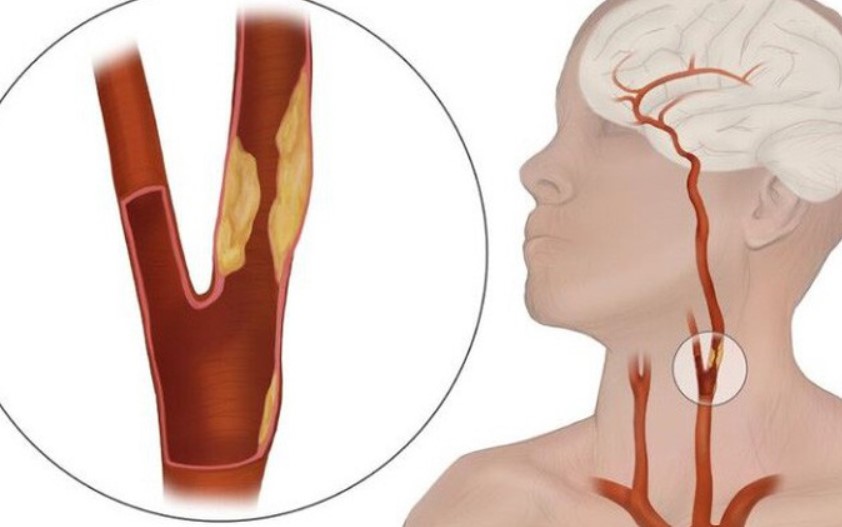 Hẹp động mạch cảnh là tình trạng thành mạch bị dày lên do mảng xơ vữa, làm hẹp dần lòng mạch.
Hẹp động mạch cảnh là tình trạng thành mạch bị dày lên do mảng xơ vữa, làm hẹp dần lòng mạch.
2. Động mạch cảnh hẹp có thể gây đột quỵ?
Các động mạch cảnh là những mạch máu chính cung cấp máu cho cổ, mặt và não. Nội mạc động mạch cảnh được thực hiện khi 1 hoặc cả hai động mạch cảnh bị thu hẹp do tích tụ chất béo (mảng bám). Đây được gọi là bệnh động mạch cảnh hoặc hẹp động mạch cảnh. Nếu động mạch cảnh bị hẹp không được điều trị, lưu lượng máu đến não có thể bị ảnh hưởng. Điều này thường là do động mạch cảnh bị tắc nghẽn hoặc cục máu đông hình thành và một mảnh vỡ ra và đi đến não. Điều này có thể dẫn đến: – Đột quỵ: một tình trạng y tế nghiêm trọng có thể gây tổn thương não hoặc tử vong. – Cơn thiếu máu cục bộ thoáng qua (TIA), đôi khi được gọi là “cơn đột quỵ nhỏ”, TIA tương tự như đột quỵ nhưng các dấu hiệu và triệu chứng là tạm thời và thường biến mất trong vòng 24 giờ. Cắt nội mạc động mạch cảnh có thể làm giảm đáng kể nguy cơ đột quỵ ở những người có động mạch cảnh bị hẹp nghiêm trọng. Ở những người đã từng bị đột quỵ hoặc TIA, phẫu thuật có thể làm giảm đáng kể nguy cơ bị đột quỵ hoặc TIA khác. Người ta cho rằng cuộc phẫu thuật nên được tiến hành càng sớm càng tốt sau khi các triệu chứng xuất hiện. Do đó, điều quan trọng là phải nhận được lời khuyên y tế ngay lập tức nếu bạn gặp các triệu chứng như: – Tê hoặc yếu ở mặt, cánh tay hoặc chân của bạn – Vấn đề về giọng nói – Vất thị lực ở 1 mắt »»» Xem thêm: Bệnh động mạch ngoại biên (PAD): Chẩn đoán, điều trị và các biến chứng
3. Phân loại các động mạch bị thu hẹp
Ở Anh, thang điểm đánh giá mức độ hẹp động mạch cảnh theo tiêu chuẩn Bắc Mỹ (NASCET) là hệ thống phân loại phổ biến nhất được sử dụng. Cụ thể: – Nhỏ: 0 đến 49% – Trung bình: 50 đến 69% – Nghiêm trọng: 70 đến 99%
4. Cách chẩn đoán bệnh động mạch cảnh
Bệnh động mạch cảnh thường được chẩn đoán nếu một người có các triệu chứng của đột quỵ hoặc TIA, chẳng hạn như mặt xệ xuống một bên, tê hoặc yếu ở tay hoặc chân, các vấn đề về khả năng nói hoặc mất thị lực ở một mắt. Đôi khi nó được chẩn đoán nếu bạn đang xét nghiệm vì một lý do khác và bác sĩ kiểm tra nhận thấy động mạch của bạn bị thu hẹp. Đây được gọi là chứng hẹp động mạch cảnh không triệu chứng. Nếu gần đây bạn bị đột quỵ hoặc TIA, bạn sẽ được làm một số xét nghiệm hình ảnh não. Điều này cho phép kiểm tra nguồn cung cấp máu đến não của bạn và chẩn đoán bất kỳ chỗ hẹp nào trong động mạch cảnh của bạn.
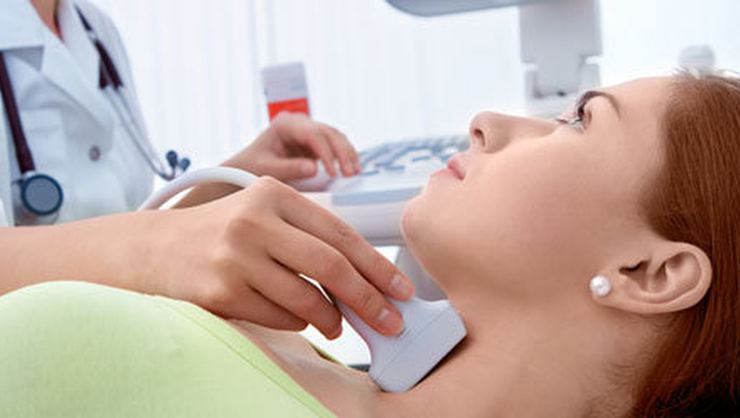 Siêu âm mạch cảnh hay còn gọi là siêu âm doppler động mạch cảnh giúp phát hiện, đánh giá hình thái, cấu trúc của mảng xơ vữa, xác định mức độ hẹp.
Siêu âm mạch cảnh hay còn gọi là siêu âm doppler động mạch cảnh giúp phát hiện, đánh giá hình thái, cấu trúc của mảng xơ vữa, xác định mức độ hẹp.
Một số xét nghiệm hình ảnh có thể được sử dụng để xem có bao nhiêu mảng bám đã tích tụ bên trong động mạch cảnh của bạn. Bao gồm: – Siêu âm hai mặt: sóng âm thanh được sử dụng để tạo ra hình ảnh của các mạch máu của bạn và đo lưu lượng máu qua chúng; nó cũng có thể cho thấy mạch máu của bạn bị thu hẹp như thế nào. – Chụp CT: một loạt tia X được chụp ở các góc hơi khác nhau và máy tính sẽ tập hợp các hình ảnh lại để tạo ra hình ảnh chi tiết bên trong cơ thể bạn. – Chụp mạch cắt lớp vi tính (CTA): một loại thuốc nhuộm đặc biệt được tiêm vào tĩnh mạch và máy CT được sử dụng để chụp X-quang nhằm tạo ra hình ảnh động mạch cổ của bạn. – Chụp mạch cộng hưởng từ (MRA): từ trường và sóng vô tuyến được sử dụng để tạo ra hình ảnh của các động mạch của bạn và lưu lượng máu bên trong chúng Trước tiên, bạn sẽ được siêu âm để kiểm tra xem có bất kỳ chỗ hẹp nào trong động mạch hay không và xác định xem liệu nó có đủ nghiêm trọng để bạn có thể hưởng lợi khi phẫu thuật hay không. Nếu động mạch của bạn bị thu hẹp, bạn có thể cần phải làm thêm các xét nghiệm để xác định chẩn đoán, chẳng hạn như CTA hoặc MRA. »»» Xem thêm: Dị dạng mạch máu não: Dấu hiệu, nguyên nhân và cách điều trị
5. Khi nào nên cắt nội mạc động mạch cảnh?
Viện Quốc gia về Y tế và Chăm sóc Xuất sắc (NICE) khuyến cáo rằng những người đã bị đột quỵ hoặc TIA và bị hẹp mức độ trung bình hoặc nặng nên cắt nội mạc động mạch cảnh. Bạn nên được đánh giá trong vòng một tuần sau khi bắt đầu xuất hiện các triệu chứng đột quỵ hoặc TIA. Lý tưởng nhất là phẫu thuật sẽ được tiến hành trong vòng 2 tuần kể từ khi các triệu chứng của bạn bắt đầu. Điều quan trọng là nhận được lời khuyên y tế càng sớm càng tốt nếu bạn phát triển các triệu chứng của đột quỵ hoặc TIA. Phẫu thuật mang lại cơ hội tốt nhất để ngăn ngừa một cơn đột quỵ tiếp theo nếu nó được thực hiện càng sớm càng tốt. Phẫu thuật đôi khi được khuyến nghị cho những người trước đây chưa bị đột quỵ hoặc TIA nhưng được phát hiện là bị hẹp nặng. Phẫu thuật không được khuyến khích trong trường hợp hẹp nhẹ (dưới 50%). Điều này là do phẫu thuật có lợi nhất cho những người bị hẹp vừa và nặng (hơn 50%). Lợi ích tối đa được thấy ở những người bị hẹp nặng (70 đến 99%). Nhưng việc cắt bỏ nội mạc động mạch cảnh không mang lại lợi ích gì cho những người bị tắc nghẽn hoàn toàn động mạch cảnh.
6. Lưu ý trước khi cắt nội mạc động mạch cảnh
6.1 Trước khi phẫu thuật
 Bác sĩ cần thăm khám và hỏi kỹ tiền sử bệnh, sử dụng thuốc của bạn trước khi phẫu thuật.
Bác sĩ cần thăm khám và hỏi kỹ tiền sử bệnh, sử dụng thuốc của bạn trước khi phẫu thuật.
Bạn sẽ được khám sức khỏe và được hỏi về bệnh sử của mình trước khi nhập viện. Bất kỳ thử nghiệm hoặc điều tra nào cần thiết cũng sẽ được thực hiện tại thời điểm này. Nếu bạn đang dùng bất kỳ loại thuốc nào (được kê đơn hoặc loại khác), bạn nên mang theo thuốc đến bệnh viện trước khi nhập viện để có thể ghi chú chi tiết. Bạn sẽ được hỏi liệu trước đây bạn đã từng gây mê (thuốc giảm đau) hay chưa và liệu bạn có gặp phải bất kỳ tác dụng phụ nào, chẳng hạn như cảm thấy buồn nôn hay không. Bạn cũng sẽ được hỏi liệu bạn có bị dị ứng với bất kỳ thứ gì hay không để tránh phản ứng với bất kỳ loại thuốc nào bạn có thể cần trong quá trình điều trị. Nhóm điều trị sẽ hỏi bạn về răng của bạn, bao gồm cả việc bạn đeo răng giả, có mũ hay đĩa. Điều này là do trong quá trình phẫu thuật, bạn có thể phải đặt một ống dẫn xuống cổ họng để thở và răng lung lay có thể gây nguy hiểm.
6.2 Chuẩn bị phẫu thuật
Trước khi tiến hành phẫu thuật cắt nội mạc động mạch cảnh, bác sĩ phẫu thuật của bạn sẽ thảo luận về việc bạn nên chuẩn bị như thế nào. Họ có thể khuyên bạn: – Ngừng hút thuốc, vì hút thuốc làm tăng nguy cơ phát triển nhiễm trùng ngực, có thể trì hoãn việc chữa lành và tăng nguy cơ phát triển tắc mạch. – Theo dõi cân nặng của bạn: nếu bạn thừa cân, bạn nên giảm cân, nhưng vì tập thể dục gắng sức có thể nguy hiểm, bạn sẽ cần thực hiện điều này bằng cách ăn kiêng. – Suy nghĩ tích cực: một thái độ tinh thần tích cực có thể giúp bạn đối phó với căng thẳng của cuộc phẫu thuật và giúp bạn phục hồi. »»» Xem thêm: Huyết khối xoang hang là gì? Nguyên nhân và cách điều trị
7. Cắt nội mạc động mạch cảnh tiến hành ra sao?
7.1 Cắt nội mạc động mạch cảnh
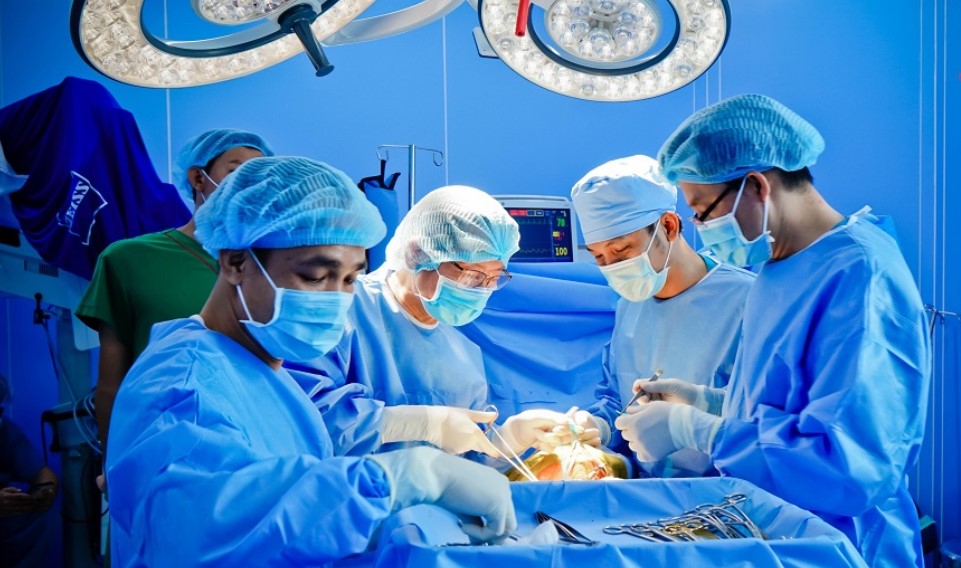 Phẫu thuật cắt nội mạc động mạch cảnh là một phẫu thuật khó và đòi hỏi bác sĩ phải có tay nghề cao.
Phẫu thuật cắt nội mạc động mạch cảnh là một phẫu thuật khó và đòi hỏi bác sĩ phải có tay nghề cao.
Cắt nội mạc động mạch cảnh sẽ được tiến hành dưới gây mê toàn thân hoặc tại chỗ. Thuốc gây mê là thuốc giảm đau cho phép phẫu thuật diễn ra mà bạn không cảm thấy đau đớn hay khó chịu. Nếu bạn được gây mê toàn thân, bạn sẽ bất tỉnh trong suốt quá trình. Bạn sẽ vẫn tỉnh táo nếu được gây tê cục bộ, nhưng vùng trên cổ của bạn sẽ được làm tê để bạn không cảm thấy đau. Các nghiên cứu so sánh kết quả nội soi động mạch cảnh không tìm thấy sự khác biệt giữa 2 loại thuốc gây mê. Sẽ tùy thuộc vào bạn, bác sĩ phẫu thuật và bác sĩ gây mê của bạn (chuyên gia về gây mê) để quyết định sử dụng loại thuốc gây mê nào. Bác sĩ phẫu thuật của bạn có thể thích sử dụng thuốc gây tê cục bộ để bạn tỉnh táo trong suốt quá trình phẫu thuật. Điều này cho phép họ theo dõi phản ứng của não bạn đối với lượng máu giảm trong suốt quá trình. Phẫu thuật cắt nội mạc động mạch cảnh thường mất 1 đến 2 giờ để thực hiện. Nếu cả hai động mạch cảnh của bạn cần được mở khóa, 2 quy trình riêng biệt sẽ được thực hiện. Một mặt sẽ được thực hiện trước và mặt thứ hai sẽ được thực hiện sau đó vài tuần. Khi bạn bất tỉnh hoặc vùng da đã được làm tê, cổ của bạn sẽ được làm sạch bằng thuốc sát trùng để ngăn vi khuẩn xâm nhập vào vết thương. Nếu cần thiết, khu vực này cũng có thể được cạo. Một vết cắt nhỏ sẽ được thực hiện để cho phép bác sĩ phẫu thuật tiếp cận động mạch cảnh của bạn. Trong quá trình phẫu thuật, bác sĩ phẫu thuật của bạn sẽ quyết định xem có nên sử dụng ống nối tạm thời để duy trì lượng máu lên não đầy đủ hay không. Shunt là một ống nhựa nhỏ giúp chuyển hướng máu xung quanh đoạn động mạch cảnh đang được phẫu thuật. Quyết định sử dụng shunt dựa trên sở thích của bác sĩ phẫu thuật và kết quả theo dõi lưu lượng máu não trong quá trình phẫu thuật. Khi bác sĩ phẫu thuật đã tiếp cận động mạch cảnh, họ sẽ kẹp nó lại để ngăn máu chảy qua nó và tạo một lỗ mở theo chiều dài của chỗ hẹp. Nếu một shunt được sử dụng, nó sẽ được chèn ngay bây giờ. Sau đó, bác sĩ phẫu thuật sẽ loại bỏ lớp niêm mạc bên trong của đoạn động mạch bị thu hẹp, cùng với bất kỳ chất béo (mảng bám) nào đã tích tụ. Khi chỗ hẹp đã được loại bỏ, lỗ mở trong động mạch sẽ được đóng lại bằng chỉ khâu hoặc miếng dán đặc biệt. Hầu hết các bác sĩ phẫu thuật ở Anh sử dụng một miếng dán, nhưng sự lựa chọn là tùy thuộc vào những gì bác sĩ phẫu thuật thích. Bác sĩ phẫu thuật của bạn sẽ kiểm tra chảy máu và đóng vết cắt ở cổ bạn sau khi hết chảy máu. Một ống nhỏ (ống dẫn lưu) có thể được để lại trong vết thương để hút hết máu có thể tích tụ sau khi phẫu thuật. Điều này thường được gỡ bỏ vào ngày hôm sau. Sau khi phẫu thuật, bạn thường được chuyển đến khu vực hồi phục của phòng mổ, nơi sức khỏe của bạn sẽ được theo dõi.
7.2 Đặt stent động mạch cảnh
Cắt nội mạc động mạch cảnh là phương pháp điều trị chính cho việc thu hẹp các động mạch cảnh vì nó rất hiệu quả. Nhưng cũng có một thủ thuật thay thế được gọi là đặt stent động mạch cảnh, hoặc đặt stent. Đặt stent động mạch cảnh ít xâm lấn hơn so với phẫu thuật cắt nội mạc động mạch cảnh vì nó không liên quan đến vết cắt ở cổ. Đặt stent được thực hiện dưới sự gây tê cục bộ và bao gồm một ống hẹp, mềm được gọi là ống thông được đưa vào động mạch ở háng của bạn. Sau đó, nó được luồn vào động mạch cảnh bằng cách sử dụng tia X để hướng dẫn nó vào đúng vị trí. Một quả bóng nhỏ ở cuối ống thông được bơm căng lên khoảng 5mm tại vị trí động mạch bị hẹp, và một trụ lưới nhỏ gọi là stent sau đó sẽ được đưa vào. Bóng được làm xẹp và được loại bỏ, để lại stent ở vị trí để giữ cho động mạch mở và cho phép máu chảy qua nó. Sau thủ thuật, bạn sẽ cần nằm thẳng và giữ yên trong khoảng một giờ để ngăn chảy máu từ động mạch. Bạn sẽ phải nằm viện qua đêm nhưng có thể trở về nhà vào ngày hôm sau. Viện Quốc gia về Sức khỏe và Chăm sóc Xuất sắc (NICE) đã xác nhận đặt stent là một thủ thuật an toàn và có kết quả tốt trong thời gian ngắn. Bằng chứng cho thấy một thủ thuật đặt stent thành công có nguy cơ đột quỵ lâu dài giống như phẫu thuật cắt nội mạc động mạch cảnh. NICE khuyên rằng, với điều kiện rủi ro của việc đặt stent được đánh giá tương tự như những rủi ro sau phẫu thuật, thì sẽ an toàn khi đưa ra giải pháp thay thế này.
8. Điều gì xảy ra sau cắt nội mạc động mạch cảnh?
Sau khi cắt bỏ nội mạc động mạch cảnh, bạn thường sẽ được chuyển đến khu vực hồi phục của phòng mổ. Những người cần theo dõi kỹ hơn sau khi phẫu thuật, thường là do họ bị huyết áp cao, có thể được chuyển đến một đơn vị phụ thuộc cao (HDU). Sau khi phẫu thuật, nhịp thở, huyết áp và nhịp tim của bạn sẽ được theo dõi để đảm bảo bạn đang hồi phục tốt. Bạn có thể cảm thấy khó chịu ở cổ xung quanh chỗ cắt. Điều này thường có thể được kiểm soát bằng thuốc giảm đau. Bạn cũng có thể bị tê xung quanh vết thương, vết này sẽ biến mất sau một thời gian. Bạn có thể có một vết sẹo chạy từ góc hàm đến đầu xương ức, thường dài khoảng 7 đến 10cm và mờ dần thành một đường mảnh sau 2 hoặc 3 tháng.
 Sau phẫu thuật bạn có thể bị sẹo nhưng nó sẽ nhanh chóng mờ dần cùng với sức khỏe phục hồi sớm.
Sau phẫu thuật bạn có thể bị sẹo nhưng nó sẽ nhanh chóng mờ dần cùng với sức khỏe phục hồi sớm.
Hầu hết mọi người có thể ăn và uống một vài giờ sau khi phẫu thuật. Thông thường, bạn sẽ có thể xuất viện và trở về nhà trong vòng 48 giờ. Nhưng nếu bạn bị đột quỵ hoặc cơn thiếu máu cục bộ thoáng qua (TIA), bạn sẽ không được phép lái xe trong một tháng sau đó. Bạn cũng có thể trở lại làm việc từ 3 đến 4 tuần sau khi phẫu thuật cắt nội mạc động mạch cảnh. Bác sĩ phẫu thuật của bạn có thể tư vấn cho bạn về mức độ tập thể dục mà bạn có thể thực hiện. Họ có thể khuyên bạn nên hạn chế hoạt động thể chất trong vài tuần sau khi phẫu thuật. Điều này bao gồm lao động chân tay và chơi thể thao. Nếu công việc của bạn liên quan đến lao động chân tay, bạn chỉ nên thực hiện những công việc nhẹ nhàng cho đến khi bình phục hoàn toàn. »»» Xem thêm các bài viết khác về bệnh lý mạch máu não tại: https://benhdotquy.netcategory/benh-ly-mach-mau-nao/
9. Biến chứng sau cắt nội mạc động mạch cảnh
Như với tất cả các loại phẫu thuật, có 2 rủi ro chính liên quan đến việc cắt nội mạc động mạch cảnh là: – Đột quỵ: nguy cơ đột quỵ là khoảng 2%, mặc dù điều này có thể cao hơn ở những người đã bị đột quỵ trước khi phẫu thuật. – Tử vong: có ít hơn 1% nguy cơ tử vong, có thể xảy ra do các biến chứng như đột quỵ hoặc đau tim. Hầu hết các cơn đột quỵ xảy ra sau khi phẫu thuật cắt nội mạc động mạch cảnh là do động mạch não bị tắc nghẽn trong giai đoạn đầu hậu phẫu hoặc do có một số chảy máu vào mô não. Điều này có thể xảy ra nếu thủ thuật làm cho cục máu đông di chuyển và làm tắc động mạch. Các biến chứng khác, bao gồm: – Đau hoặc tê tại chỗ vết thương, đây chỉ là tạm thời và có thể được điều trị bằng thuốc giảm đau – Chảy máu tại chỗ vết thương – Nhiễm trùng vết thương: vết thương nơi vết cắt được thực hiện có thể bị nhiễm trùng; điều này ảnh hưởng đến ít hơn 1% số người và dễ dàng điều trị bằng kháng sinh – Tổn thương dây thần kinh: điều này có thể gây ra giọng nói khàn và yếu hoặc tê ở một bên của khuôn mặt của bạn; nó ảnh hưởng đến khoảng 4% số người, nhưng thường là tạm thời và biến mất trong vòng một tháng. – Thu hẹp động mạch cảnh một lần nữa: điều này được gọi là tái hẹp; Cần phẫu thuật thêm ở khoảng 2 đến 4% số người. Các yếu tố làm tăng nguy cơ biến chứng sau khi cắt bỏ nội mạc động mạch cảnh bao gồm: – Tuổi của bạn, nguy cơ tăng lên khi bạn già đi – Bạn hút thuốc – Trước đó đã từng bị đột quỵ hoặc cơn thiếu máu cục bộ thoáng qua (TIA), nguy cơ phụ thuộc vào mức độ nghiêm trọng của đột quỵ hoặc TIA, mức độ bạn hồi phục và gần đây nó xảy ra như thế nào. – Bị tắc nghẽn ở động mạch cảnh khác – Tình trạng sức khỏe khác, chẳng hạn như ung thư, bệnh tim, huyết áp cao (tăng huyết áp) hoặc bệnh tiểu đường.
Diệu Nhi, benhdotquy.net
Lần đầu triển khai kỹ thuật khoan cắt mảng xơ vữa bằng laser tại Việt Nam
Lần đầu các bác sĩ tại Việt Nam triển khai kỹ thuật khoan cắt mảng xơ vữa bằng laser trong điều trị hẹp tắc động mạch chi dưới, mở ra hướng đi mới cho bệnh nhân cao tuổi mắc nhiều bệnh nền.
Multimedia
Theo dõi trên:Video
Mắc hội chứng chuyển hóa, nguy cơ đột quỵ và đột tử tăng cao
Mắc hội chứng chuyển hóa có thể khiến nguy cơ mắc các biến cố tim mạch nguy hiểm như đột quỵ hay đột tử tăng lên đáng kể. Các chuyên gia cảnh báo tình trạng này tuy tiến triển âm thầm nhưng lại là nền tảng thúc đẩy xơ vữa động mạch, làm gia tăng nguy cơ nhồi máu cơ tim và đột quỵ nếu không được phát hiện và kiểm soát sớm.
Sống sót sau đột quỵ, làm gì để không bị lần 2?
Giới trẻ và đột quỵ: Khi lối sống hiện đại trở thành sát thủ âm thầm
Giải mã mối quan hệ nguy hiểm giữa đái tháo đường và đột quỵ
Phòng Tránh Đột Quỵ – Bắt Đầu Từ 5 Bài Tập Đơn Giản
Ngăn đột quỵ ngay từ phút đầu – Những điều nên biết
7 tình huống khiến đường huyết tăng vọt có thể bạn chưa biết








 ">
">  ">
">  ">
"> 
