Hội chứng kháng phospholipid (APS) làm tăng nguy cơ đông máu
Hội chứng kháng phospholipid (APS), hay còn được gọi là hội chứng Hughes, là một rối loạn của hệ thống miễn dịch làm tăng nguy cơ đông máu, dẫn đến các triệu chứng như nhồi máu phổi, đột quỵ, nhồi máu cơ tim, tắc tĩnh mạch sâu, thiếu máu cơ tim thoáng qua,…
Mục lục
1. Hội chứng kháng phospholipid (APS) nguy hiểm ra sao?
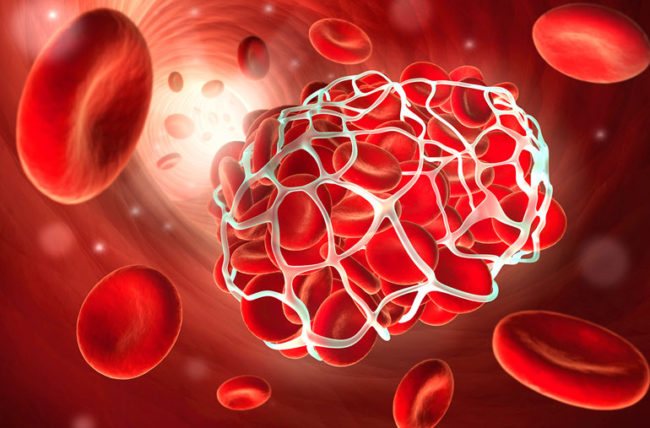 Hội chứng kháng phospholipid (Antiphospholipid syndrome) xảy ra khi hệ thống miễn dịch tạo nhầm các kháng thể khiến máu có nhiều khả năng đông máu.
Hội chứng kháng phospholipid (Antiphospholipid syndrome) xảy ra khi hệ thống miễn dịch tạo nhầm các kháng thể khiến máu có nhiều khả năng đông máu.
Những người mắc APS có nhiều nguy cơ mắc các tình trạng như: – Huyết khối tĩnh mạch sâu (DVT): cục máu đông thường phát triển ở chân. – Huyết khối động mạch (cục máu đông trong động mạch), có thể gây đột quỵ, hoặc đau tim. – Máu đông trong não, dẫn đến các vấn đề về cân bằng, khả năng vận động, thị lực, lời nói và trí nhớ. – Phụ nữ mắc APS có nguy cơ bị các biến chứng trong thai kỳ cao hơn nhiều, đặc biệt nếu nó không được điều trị. Các biến chứng có thể xảy ra bao gồm: + Sẩy thai sớm tái phát (3 hoặc nhiều hơn), thường trong 10 tuần đầu của thai kỳ. + Sẩy thai 1 hoặc nhiều lần sau đó, thường sau tuần thứ 10 của thai kỳ. + Sinh non, thường vào hoặc trước tuần 34 của thai kỳ, có thể do tiền sản giật (khi phụ nữ bị cao huyết áp trong thai kỳ). APS không phải lúc nào cũng gây ra các vấn đề đáng chú ý, nhưng một số người có các triệu chứng chung có thể tương tự như triệu chứng của bệnh đa xơ cứng (một tình trạng phổ biến ảnh hưởng đến hệ thần kinh trung ương). »»» Xem thêm: Dị dạng mạch máu não: Dấu hiệu, nguyên nhân và cách điều trị
2. Triệu chứng của Hội chứng kháng phospholipid (APS)
Những người bị APS có thể gặp bất kỳ triệu chứng nào sau đây: – Vấn đề cân bằng và di chuyển – Các vấn đề về thị lực, chẳng hạn như nhìn đôi – Vấn đề về lời nói và trí nhớ – Cảm giác ngứa ran hoặc kim châm ở cánh tay hoặc chân của bạn – Mệt mỏi – Đau đầu hoặc đau nửa đầu lặp đi lặp lại
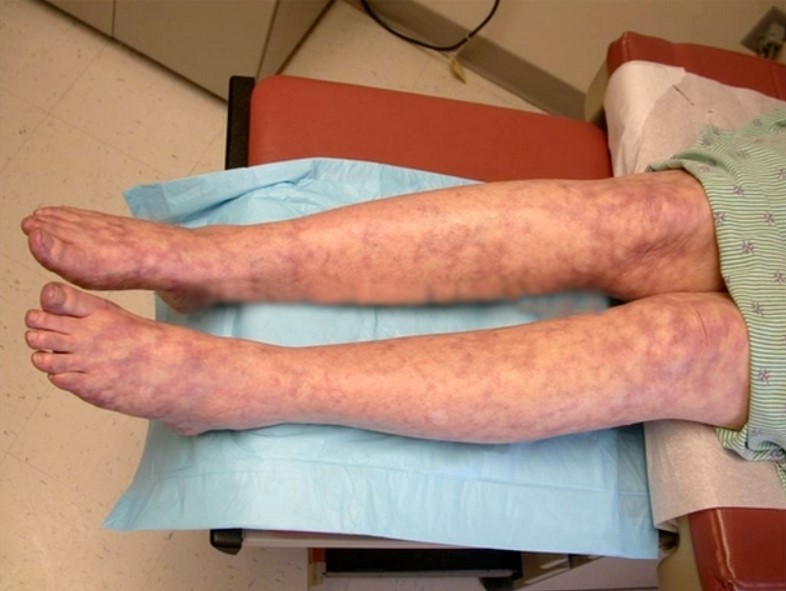 Nhiều người bệnh có mạng lưới xanh tím ở da giống như lưới các tĩnh mạch nông trên bề mặt da.
Nhiều người bệnh có mạng lưới xanh tím ở da giống như lưới các tĩnh mạch nông trên bề mặt da.
Hoặc gặp phải tình trạng Livedo reticularis: làm cho da có màu đỏ hoặc xanh lam. Một số người cũng phát triển vết loét (vết loét) và nốt (vết sưng). Các triệu chứng này thường trầm trọng hơn khi thời tiết lạnh. Viêm tắc tĩnh mạch nông (thường là ở chân): Các triệu chứng tương tự như Huyết khối tĩnh mạch sâu (DVT), nhưng thường không nghiêm trọng và hết trong vòng 2 đến 6 tuần bao gồm: – Sưng tấy – Đỏ và đau dọc theo tĩnh mạch bị ảnh hưởng – Nhiệt độ cao từ 38 độ C (100,4 độ F) trở lên (mặc dù điều này ít phổ biến hơn)
3. Nguyên nhân gây Hội chứng kháng phospholipid (APS)
Hội chứng kháng phospholipid (APS) là do hệ thống miễn dịch của cơ thể sản xuất ra các kháng thể bất thường (được gọi là kháng thể kháng phospholipid) thay vì tấn công vi khuẩn và vi rút, nó tấn công nhầm các protein được tìm thấy ở bên ngoài các tế bào trong máu và mạch máu. Người ta không biết nguyên nhân nào khiến hệ thống miễn dịch tạo ra các kháng thể bất thường. Cũng như các tình trạng tự miễn dịch khác, sự kết hợp của các yếu tố di truyền và môi trường được cho là đóng một phần.
3.1 Yếu tố di truyền
 Các kháng thể liên quan đến Hội chứng antiphospholipid làm tăng nguy cơ hình thành cục máu đông, đặc biệt nếu mang thai.
Các kháng thể liên quan đến Hội chứng antiphospholipid làm tăng nguy cơ hình thành cục máu đông, đặc biệt nếu mang thai.
APS không được truyền trực tiếp từ cha mẹ sang con cái giống như các bệnh khác, chẳng hạn như bệnh máu khó đông và bệnh thiếu máu hồng cầu hình liềm. Nhưng có một thành viên trong gia đình có kháng thể kháng phospholipid làm tăng cơ hội hệ thống miễn dịch của bạn cũng sản xuất chúng. Các nghiên cứu đã chỉ ra rằng một số người bị APS có một gen bị lỗi có vai trò trong các tình trạng tự miễn dịch khác, chẳng hạn như bệnh lupus. Điều này có thể giải thích tại sao một số người phát triển APS cùng với một tình trạng hệ thống miễn dịch khác.
3.2 Yếu tố môi trường
Các yếu tố môi trường có thể chịu trách nhiệm bao gồm: – Nhiễm virus, chẳng hạn như cytomegalovirus (CMV) hoặc parvovirus B19. – Nhiễm trùng do vi khuẩn, chẳng hạn như E. coli (một loại vi khuẩn thường liên quan đến ngộ độc thực phẩm ) hoặc bệnh leptospirosis (một bệnh nhiễm trùng thường lây lan bởi một số động vật). – Một số loại thuốc, chẳng hạn như thuốc chống động kinh hoặc thuốc viên tránh thai Một giả thuyết khác cho rằng nhiều người có kháng thể kháng phospholipid bất thường chỉ tiếp tục phát triển APS nếu họ có nguy cơ hình thành cục máu đông cao hơn. Ví dụ, nếu họ: – Ăn một chế độ ăn uống không lành mạnh, dẫn đến lượng cholesterol trong máu cao không tập thể dục đủ. – Uống thuốc tránh thai hoặc liệu pháp thay thế hormone (HRT) – Khói bụi – Béo phì »»» Xem thêm: Thừa cân làm tăng gấp đôi nguy cơ bị đột quỵ
4. Những ai dễ bị ảnh hưởng bởi Hội chứng kháng phospholipid (APS)?
APS có thể ảnh hưởng đến mọi người ở mọi lứa tuổi, bao gồm cả trẻ em và trẻ sơ sinh. Nhưng hầu hết mọi người được chẩn đoán mắc APS từ 20 đến 50 tuổi, và nó ảnh hưởng đến phụ nữ gấp 3 đến 5 lần nam giới.
5. Các biến chứng của Hội chứng kháng phospholipid (APS)
Hội chứng kháng phospholipid thảm khốc (CAPS) là một biến chứng hiếm gặp nhưng nghiêm trọng của hội chứng kháng phospholipid (APS). Nó xảy ra với ít hơn 1% những người bị APS. Ở những người phát triển CAPS, cục máu đông đột ngột hình thành khắp cơ thể, dẫn đến suy đa cơ quan. Không rõ nguyên nhân gây ra điều này, nhưng cứ 5 trường hợp thì có 1 trường hợp xảy ra sau khi bị nhiễm trùng, chấn thương hoặc phẫu thuật.
 Hội chứng antiphospholipid không được điều trị có thể dẫn đến tổn thương cơ quan vĩnh viễn hoặc tử vong.
Hội chứng antiphospholipid không được điều trị có thể dẫn đến tổn thương cơ quan vĩnh viễn hoặc tử vong.
Các triệu chứng ban đầu có thể ở phạm vi rộng, tùy thuộc vào cơ quan nào có liên quan, bao gồm: – Mất máu cung cấp cho các đầu ngón tay hoặc ngón chân của bạn, khiến chúng có màu xanh đậm hoặc đen. – Mắt cá chân, bàn chân hoặc bàn tay bị sưng. – Khó thở ngày càng tăng. – Đau bụng. – Máu trong nước tiểu của bạn. – Sự hoang mang. – Phù (co giật). – Hôn mê. Các triệu chứng thường phát triển đột ngột và nhanh chóng trở nên tồi tệ hơn. Vì vậy, nếu phát hiện hãy gọi ngay 115 và yêu cầu xe cấp cứu ngay lập tức nếu bạn hoặc ai đó bạn biết bị APS đột ngột trở nên tồi tệ hơn. Những người bị CAPS cần phải nhập viện ngay lập tức vào đơn vị chăm sóc đặc biệt (ICU) để các chức năng của cơ thể có thể được hỗ trợ. »»» Xem thêm: Huyết khối xoang hang là gì? Nguyên nhân và cách điều trị
6. Cách chẩn đoán Hội chứng kháng phospholipid (APS)
Chẩn đoán chính xác hội chứng kháng phospholipid (APS) là rất quan trọng vì cục máu đông có thể gây ra hậu quả nghiêm trọng. Việc chẩn đoán sẽ dựa trên kết quả của các xét nghiệm máu cụ thể và đánh giá y tế.
6.1 Xét nghiệm máu
Để chẩn đoán APS, cần xét nghiệm máu để tìm kháng thể kháng phospholipid bất thường làm tăng nguy cơ hình thành cục máu đông. Có 3 xét nghiệm máu chính được sử dụng để chẩn đoán APS là: – Xét nghiệm anticardiolipin – Xét nghiệm chống đông máu lupus – Xét nghiệm chống beta-2-glycoprotein I. Bác sĩ cần thực hiện 2 lần xét nghiệm máu bất thường, với khoảng cách giữa chúng ít nhất 12 tuần. Điều này là do các kháng thể kháng phospholipid vô hại đôi khi có thể phát triển trong cơ thể trong một thời gian ngắn. Thông thường, đây là kết quả của nhiễm trùng hoặc tác dụng phụ của thuốc, chẳng hạn như thuốc kháng sinh. Nếu các kháng thể kháng phospholipid được xác định trong lần xét nghiệm máu đầu tiên, sẽ cần một xét nghiệm khác vào một ngày sau đó để xác nhận xem liệu các kháng thể bất thường có còn hay không.
 Chẩn đoán hội chứng antiphospholipid chỉ được thực hiện khi các kháng thể này gây ra vấn đề sức khỏe.
Chẩn đoán hội chứng antiphospholipid chỉ được thực hiện khi các kháng thể này gây ra vấn đề sức khỏe.
6.2 Đánh giá y tế
Nếu xét nghiệm máu xác nhận bạn có APS, tiền sử bệnh của bạn sẽ được đánh giá cẩn thận để kiểm tra xem bạn có gặp phải bất kỳ triệu chứng nào trước đây có thể do APS gây ra hay không. Chẩn đoán APS thường có thể được xác nhận nếu bạn đã: – 1 hoặc nhiều cục máu đông được xác nhận. – 1 hoặc nhiều lần sẩy thai muộn không giải thích được vào hoặc sau tuần thứ 10 của thai kỳ. – 1 hoặc nhiều ca sinh non vào hoặc trước tuần 34 của thai kỳ. – Sẩy thai sớm không rõ nguyên nhân từ 3 lần trở lên trước tuần thứ 10 của thai kỳ.
7. Điều trị và phòng ngừa Hội chứng kháng phospholipid (APS) ra sao?
Mặc dù không có cách chữa khỏi APS, nhưng nguy cơ hình thành cục máu đông có thể giảm đáng kể nếu được điều trị đúng cách.
7.1 Thuốc
Trong quá trình điều trị, bạn sẽ được kê đơn thuốc chống đông máu như warfarin hoặc thuốc chống kết tập tiểu cầu như aspirin liều thấp. Chúng hoạt động bằng cách làm gián đoạn quá trình hình thành cục máu đông. Điều này có nghĩa là ít có khả năng hình thành cục máu đông khi không cần thiết. Hầu hết những người bị APS cần dùng thuốc chống đông máu hoặc thuốc chống kết tập tiểu cầu hàng ngày trong suốt phần đời còn lại của họ. Nếu xét nghiệm máu cho thấy bạn có kháng thể kháng phospholipid bất thường, nhưng bạn không có tiền sử về cục máu đông, thì thường được khuyến nghị dùng viên aspirin liều thấp. Nếu bạn không thể dùng aspirin, bạn có thể được kê một viên thuốc chống kết tập tiểu cầu thay thế có tên là clopidogrel. Thuốc viên Warfarin thường được khuyên dùng nếu bạn có APS và tiền sử có cục máu đông, chẳng hạn như trước đó đã có huyết khối tĩnh mạch sâu (DVT) hoặc đột quỵ. Nhưng điều này cần được thay đổi nếu bạn có thai hoặc đang có kế hoạch mang thai. Nói với bác sĩ của bạn nếu trường hợp này xảy ra. Nếu bạn hình thành cục máu đông hoặc các triệu chứng của bạn đột ngột trở nên nghiêm trọng, có thể cần tiêm thuốc chống đông máu gọi là heparin. Khi sử dụng thuốc, bạn có thể gặp một số tác dụng phụ nhưng thường nhẹ, chẳng hạn như khó tiêu hoặc cảm thấy buồn nôn (buồn nôn). Tuy nhiên, một số trường hợp có thể gây ra chảy máu quá nhiều (xuất huyết). Ví vậy, nếu gặp các triệu chứng sau bạn nên liên hệ ngay với bác sĩ: – Máu trong nước tiểu hoặc phân của bạn – Bầm tím nghiêm trọng – Chảy máu cam kéo dài (kéo dài hơn 10 phút) – Máu trong chất nôn của bạn – Ho ra máu »»» Xem thêm: Đau ngực, hụt hơi: Khi nào là cơn đau tim?
7.2 Điều trị ở khi mang thai
Những phụ nữ được chẩn đoán mắc APS được khuyến cáo nên lập kế hoạch cho bất kỳ lần mang thai nào trong tương lai. Vì một số loại thuốc dùng để điều trị APS cũng có thể gây hại cho thai nhi. Thông thường, điều trị APS trong thời kỳ mang thai sẽ dùng aspirin hoặc heparin liều hàng ngày, hoặc kết hợp cả hai. Điều này phụ thuộc vào việc bạn có tiền sử về cục máu đông và các biến chứng trước đó khi mang thai hay không. Warfarin không được khuyến khích trong thời kỳ mang thai vì nó có một nguy cơ nhỏ gây ra dị tật bẩm sinh. Điều trị bằng aspirin hoặc heparin, hoặc cả hai, thường được bắt đầu khi bắt đầu mang thai và có thể tiếp tục trong 1 đến 6 tuần sau khi bạn sinh con.
 Nên bỏ các thói quen xấu để phòng ngừa Hội chứng kháng thể kháng phospholipid hiệu quả.
Nên bỏ các thói quen xấu để phòng ngừa Hội chứng kháng thể kháng phospholipid hiệu quả.
7.3 Thay đổi lối sống phòng ngừa APS
Nếu bạn được chẩn đoán mắc APS, điều quan trọng là phải thực hiện tất cả các bước có thể để giảm nguy cơ hình thành cục máu đông, bao gồm: – Không hút thuốc – Ăn một chế độ ăn uống lành mạnh, cân bằng – ít chất béo và đường và có nhiều trái cây và rau quả – Tập thể dục thường xuyên – Duy trì cân nặng hợp lý và giảm cân nếu bạn béo phì (có chỉ số khối cơ thể từ 30 trở lên)
Tuấn Khang, benhdotquy.net
Tự mua “thuốc chống đột quỵ” trên mạng: Cứu người hay đẩy bệnh nhân vào cửa tử?
Một gói thuốc được quảng cáo “chống đột quỵ cấp tốc”, vài lời truyền miệng trên mạng xã hội và niềm tin rằng có thể “câu giờ” trước khi đến bệnh viện – tất cả đang tạo nên một xu hướng nguy hiểm: người nhà tự ý cho bệnh nhân dùng thuốc đột quỵ ngay tại nhà hoặc thậm chí ngay trong phòng cấp cứu. Các bác sĩ cảnh báo, hành động tưởng như cứu người này có thể khiến bệnh nhân mất cơ hội sống.
Multimedia
Theo dõi trên:Video
Chóng mặt kéo dài, coi chừng đột quỵ: Bác sĩ cảnh báo dấu hiệu dễ nhầm lẫn
Chóng mặt là triệu chứng rất phổ biến, nhưng không phải lúc nào cũng vô hại. Trong nhiều trường hợp, đây có thể là dấu hiệu cảnh báo sớm của đột quỵ, đặc biệt khi kéo dài, dữ dội hoặc kèm theo các biểu hiện bất thường. Các bác sĩ khuyến cáo người dân cần nhận biết đúng để tránh nhầm lẫn nguy hiểm và không bỏ lỡ “thời gian vàng” điều trị.
Sống sót sau đột quỵ, làm gì để không bị lần 2?
Giới trẻ và đột quỵ: Khi lối sống hiện đại trở thành sát thủ âm thầm
Giải mã mối quan hệ nguy hiểm giữa đái tháo đường và đột quỵ
Phòng Tránh Đột Quỵ – Bắt Đầu Từ 5 Bài Tập Đơn Giản
Ngăn đột quỵ ngay từ phút đầu – Những điều nên biết
7 tình huống khiến đường huyết tăng vọt có thể bạn chưa biết








 ">
">  ">
">  ">
"> 
