164,9 ca/100.000 dân tử vong do tai biến mạch máu não tại Việt Nam
Đó là chia sẻ của PGS.TS.BS Nguyễn Thị Ngọc Dung – Phó Chủ tịch Tổng Hội Y học Việt Nam, Chủ tịch Hội Y học TPHCM tại Hội nghị Tim mạch Việt Nam – Ấn Độ, chủ đề “Điều trị tối ưu bệnh lý tim mạch”, tổ chức vào sáng 15/7/2023 tại Rex Hotel, TPHCM.
 Hội nghị Hội nghị Tim mạch Việt Nam – Ấn Độ, “Điều trị tối ưu bệnh lý tim mạch”
Hội nghị Hội nghị Tim mạch Việt Nam – Ấn Độ, “Điều trị tối ưu bệnh lý tim mạch”
Hội nghị nhằm chia sẻ những kiến thức, kinh nghiệm giữa các bác sĩ Ấn Độ và Việt Nam, là hai quốc gia chịu ảnh hưởng lớn nhất về bệnh lý tim mạch. Tổng Lãnh sự quán Ấn Độ tại TPHCM, Hội Y học TPHCM cùng Liên chi hội Tim mạch TPHCM khởi xướng và đồng tổ chức.
 GS.TS.BS Đặng Vạn Phước – Phó Chủ tịch Hội Tim mạch học Việt Nam, Chủ tịch Liên Chi hội Tim mạch TPHCM phát biểu khai mạc
GS.TS.BS Đặng Vạn Phước – Phó Chủ tịch Hội Tim mạch học Việt Nam, Chủ tịch Liên Chi hội Tim mạch TPHCM phát biểu khai mạc
 Ông Madan Mohan Sethi – Tổng Lãnh sự quán Ấn Độ tại TPHCM cho biết Hội nghị này nhằm xây dựng, kết nối giữa các quốc gia. Từ đó, tổ chức nhiều chương trình CME để thế hệ bác sĩ trẻ có thể di chuyển qua lại giữa 2 nước. Văn phòng Tổng lãnh sự quán Ấn Độ tại TPHCM sẵn sàng có những học bổng cho bác sĩ Việt Nam qua học tập và làm việc tại Ấn Độ.
Ông Madan Mohan Sethi – Tổng Lãnh sự quán Ấn Độ tại TPHCM cho biết Hội nghị này nhằm xây dựng, kết nối giữa các quốc gia. Từ đó, tổ chức nhiều chương trình CME để thế hệ bác sĩ trẻ có thể di chuyển qua lại giữa 2 nước. Văn phòng Tổng lãnh sự quán Ấn Độ tại TPHCM sẵn sàng có những học bổng cho bác sĩ Việt Nam qua học tập và làm việc tại Ấn Độ.
 PGS.TS.BS Nguyễn Thị Ngọc Dung – Phó Chủ tịch Tổng Hội Y học Việt Nam, Chủ tịch Hội Y học TPHCM
PGS.TS.BS Nguyễn Thị Ngọc Dung – Phó Chủ tịch Tổng Hội Y học Việt Nam, Chủ tịch Hội Y học TPHCM
Cũng trong hội nghị lần này, PGS.TS.BS Nguyễn Thị Ngọc Dung – Phó Chủ tịch Tổng Hội Y học Việt Nam, Chủ tịch Hội Y học TPHCM cho biết:.“Hiện nay, bệnh lý tim mạch là một trong những nguyên nhân phổ biến nhất gây tử vong tại Việt Nam. Tỷ suất tử vong do tai biến mạch máu não được ghi nhận đã tăng đến 164,9 ca/100.000 dân.
Hội nghị này sẽ mang đến nhiều thông tin bổ ích về dịch tễ học các bệnh tim mạch ở 2 quốc gia, đặc điểm của bệnh nhân tim mạch châu Á và cách xử trí cấp thiết trên lâm sàng, không những bằng hình thức mới nhất mà còn các kiến thức để thay đổi lối sống”.
Mở đầu hội nghị với chủ đề “Điều trị tối ưu tăng huyết áp”, GS.BS Partha Sarathi Banerjee – Trưởng cố vấn về Tim mạch can thiệp, cựu Chủ tịch Hội Tim mạch Ấn Độ cho biết, hiện nay, tại Ấn Độ có 25% dân số thành thị và 10% dân số nông thôn bị tăng huyết áp. 70% bệnh nhân tăng huyết áp giai đoạn I và 12% bệnh nhân tăng huyết áp mắc bệnh tăng huyết áp tâm thu đơn độc.
 GS.BS Partha Sarathi Banerjee – Trưởng cố vấn về Tim mạch can thiệp, cựu Chủ tịch Hội Tim mạch Ấn Độ
GS.BS Partha Sarathi Banerjee – Trưởng cố vấn về Tim mạch can thiệp, cựu Chủ tịch Hội Tim mạch Ấn Độ
Cao huyết áp là “kẻ giết người thầm lặng”, bệnh lý này không xuất hiện triệu chứng. Những người mắc bệnh tăng huyết áp kèm với thói quen hút thuốc có nguy cơ hoại tử chi dưới, do có tình trạng động mạch ngoại biên. Nếu bệnh nhân để tình trạng tăng huyết áp kéo dài, không kiểm soát, có khả năng dẫn đến phình động mạch chủ, mù lòa, suy tim, nhồi máu cơ tim, xuất huyết não, tiền sản giật/sản giật, đột quỵ…
Vị chuyên gia cho rằng, các xét nghiệm thường quy giúp phân định sự ảnh hưởng của tăng huyết áp đến cơ quan đích. Một số xét nghiệm người bệnh cần thực hiện khi kiểm tra định kỳ bao gồm: điện tâm đồ, phân tích nước tiểu, đường huyết, kali huyết thanh, creatinine hoặc GFR ước tính tương ứng và canxi…
Ông cho rằng, điều trị không dùng thuốc cho bệnh nhân tăng huyết áp là vô cùng quan trọng. Trong đó, bệnh nhân nên áp dụng chế độ ăn DASH với nhiều chất xơ và các loại hạt; tập luyện, vận động thường xuyên; bệnh nhân cần giảm muối trong chế độ ăn để giảm nguy cơ tăng huyết áp; hạn chế chất béo và tránh các chất kích thích gây hại sức khỏe như rượu, bia, thuốc lá… Đặc biệt, nếu bệnh nhân giảm 10kg và áp dụng chế độ ăn DASH, có thể giúp giảm huyết áp tâm thu từ 8-14 mmHg.
Nguyên nhân gây tăng huyết áp kháng trị là do đo huyết áp không đúng cách, bệnh nhân có lượng natri dư thừa trong cơ thể do dung nạp quá nhiều, liệu pháp lợi tiểu không phù hợp do thuốc dùng không đủ liều lượng. GS Banerje nhấn mạnh, trong 3 loại thuốc kê đơn cho bệnh nhân, phải có một loại có tác dụng lợi tiểu.
Bên cạnh đó, bệnh nhân uống quá nhiều rượu cũng là nguyên nhân gây ra tình trạng trên. Nếu bệnh nhân mắc tình trạng hẹp động mạch thận gây huyết áp kháng trị thì chỉ có thể áp dụng phương pháp nong thận để điều trị.
Điều trị tăng huyết áp phụ thuộc vào tính nhất của bệnh nhân, kinh nghiệm của bác sĩ và bệnh đồng mắc. Có 3 nhóm thuốc chính điều trị tăng huyết áp: nhóm ức chế canxi, ức chế lợi tiểu; ức chế men chuyển, ức chế thụ thể; ức chế beta.
Vị giáo sư giải thích tầm quan trọng của trí tuệ nhân tạo (AI) đối với việc quản lý tăng huyết áp khi nó giúp tích hợp các phép đo huyết áp với nhiều cảm biến cầm tay và điện thoại thông minh, để cho phép theo dõi huyết áp một cách liên tục và thuận tiện.
Nối tiếp buổi Hội nghị, TS.BS Trương Phi Hùng – Phó Trưởng khoa Tim mạch Bệnh viện Chợ Rẫy mang đến bài báo cáo “Bệnh mạch vành: những điều lưu ý trên thực hành lâm sàng”.
Ông cho biết, bệnh mạch vành không tắc nghẽn thường gặp, với nhiều cơ chế có thể chồng lấp lên nhau, chẩn đoán vẫn là một thách thức với các thăm dò không xâm lấn cho đến xâm lấn.
Cụ thể, một trường hợp gây khó khăn trong chẩn đoán lâm sàng là bệnh thiếu máu cục bộ với bệnh mạch vành không tắc nghẽn (INOCA). Nguyên nhân do hai nhóm lớn là co thắt mạch vành và rối loạn chức năng vi mạch.
 TS.BS Trương Phi Hùng – Phó Trưởng khoa Tim mạch Bệnh viện Chợ Rẫy
TS.BS Trương Phi Hùng – Phó Trưởng khoa Tim mạch Bệnh viện Chợ Rẫy
INOCA có 2 cơ chế thường gặp là co thắt động mạch vành thượng tâm mặc và bệnh lý vi mạch, co thắt vi mạch. Theo những nghiên cứu gần nhất, có đến khoảng 90% bệnh nhân có bệnh lý vi mạch, co thắt mạch vành hoặc cả hai.
Để chẩn đoán INOCA, trước tiên cần thực hiện các xét nghiệm không xâm lấn như đo điện tâm đồ, đo nhiệt điện tâm đồ gắng sức, siêu âm tim gắng sức, xạ hình thiếu máu cơ tim và một xét nghiệm nổi lên thời gian gần đây là CT scanner động mạch vành. Sau đó, nếu có chỉ định, bệnh nhân sẽ tiếp tục thực hiện các xét nghiệm xâm lấn. Tiến hành chụp động mạch vành, thông qua đó, đánh giá chức năng xử lý mạch vành bằng việc test Adenosine. Cuối cùng là test hoạt mạch (nghiệm pháp Acetylcholine).
Nói đến vấn đề chiến lược điều trị thuốc chống thiếu máu cục bộ trong hội chứng mạch vành mạn, tiến sĩ nhấn mạnh, hiện nay không nhất thiết phải điều trị theo từng bước. Việc điều trị chống đau thắt ngực cần được cá thể hóa dựa trên đặc điểm của bệnh nhân, bệnh đồng mắc và cơ chế bệnh sinh nền tảng để áp dụng thuốc điều trị phù hợp.
Các chiến lược giảm nguy cơ xuất huyết cho bệnh nhân trước, trong và sau phẫu thuật can thiệp động mạch vành qua da (PCI).
Trước phẫu thuật, cần phân tầng nguy cơ xuất huyết, thực hiện xét nghiệm không xâm lấn nếu được, tiêu chuẩn tái thông phù hợp, tránh điều trị trước kháng tiểu cầu thường quy.
Trong phẫu thuật, nên tiếp cận động mạch quay, áp dụng kháng đông tối ưu, chọn stent thích hợp, tối ưu hóa đặt stent với hướng dẫn của hình ảnh nội học mạch.
Sau phẫu thuật, cần lựa chọn DAPT phù hợp, rút ngắn DAPT, điều chỉnh DAPT và ức chế bơm proton.
Tái thông trong hội chứng mạch vành mạn là vấn đề được đề cập tiếp theo trong bài báo cáo. Vị chuyên gia chia sẻ, theo nghiên cứu ISCHEMIA, việc điều trị tái thông mạch vành không cải thiện tiên lượng hơn so với điều trị nội khoa.
Ông nhấn mạnh, cho đến nay, chưa có thử nghiệm ngẫu nhiên có đối chứng nào cho thấy PCI tốt hơn OMP trong điều trị hội chứng mạch vành mạn.
Còn đối với bệnh nhân hội chứng mạch vành cấp, chiến lược tái thông toàn bộ nên được xem xét ở bệnh nhân có nhiều nhánh mạch vành khi có thể nhằm cải thiện kết cục của người bệnh.
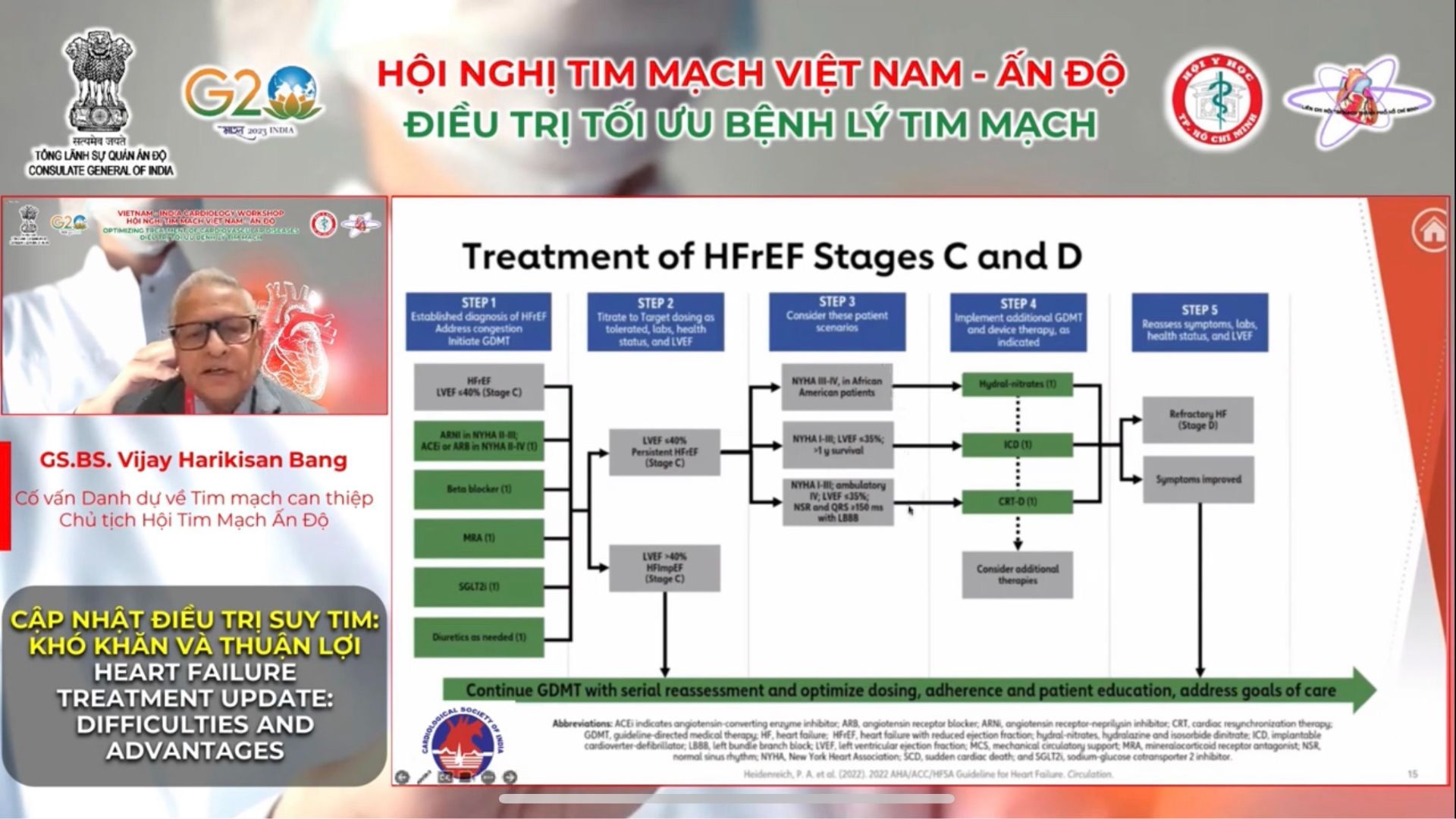
Tham luận trực tuyến tại đầu cầu Singapore, GS.BS Vijay Harikisan Bang – Cố vấn danh dự về Tim mạch can thiệp, Chủ tịch Hội Tim mạch Ấn Độ trình bày báo cáo “Cập nhật điều trị suy tim: khó khăn và thuận lợi”.
Giáo sư cho biết, suy tim có 4 giai đoạn: giai đoạn A – Có nguy cơ; giai đoạn B – Tiền suy tim; giai đoạn C – Suy tim có triệu chứng; giai đoạn D – Suy tim tiến triển.
Ông đưa ra một số lời khuyên về cách xử lý các bệnh lý kèm theo ở bệnh nhân suy tim bao gồm: quản lý thiếu máu, thiếu sắt; quản lý rối loạn giấc ngủ; quản lý tăng huyết áp và bệnh tiểu đường.
Đối với bệnh nhân có phân suất máu giảm, suy tim, thiếu sắt, có hoặc không có thiếu máu, cần truyền sắt qua đường tĩnh mạch và hợp lý để cải thiện tình trạng chức năng và chất lượng cuộc sống. Ở những bệnh nhân suy tim, thiếu máu, không nên sử dụng các chất kích thích tạo hồng cầu để cải thiện tỷ lệ mắc bệnh và tử vong.
 GS.BS Vijay Harikisan Bang – Cố vấn danh dự về Tim mạch can thiệp, Chủ tịch Hội Tim mạch Ấn Độ (Ảnh: CTCC)
GS.BS Vijay Harikisan Bang – Cố vấn danh dự về Tim mạch can thiệp, Chủ tịch Hội Tim mạch Ấn Độ (Ảnh: CTCC)
Ở những bệnh nhân suy tim với phân suất máu giảm và tăng huyết áp, nên tăng liều GDMT (chỉ hướng dẫn điều trị y tế) đến liều mục tiêu dung nạp tối đa.
Về việc quản lý rối loạn giấc ngủ ở bệnh nhân mắc suy tim và nghi ngờ bị rối loạn nhịp thở khi ngủ, đánh giá chính thức về giấc ngủ là hợp lý để xác định chẩn đoán và phân biệt giữa chứng ngưng thở khi ngủ do tắc nghẽn và trung ương.
Trong đó, với bệnh nhân suy tim và ngưng thở khi ngủ do tắc nghẽn, áp lực đường thở dương liên tục có thể hợp lý để cải thiện giấc ngủ và giảm buồn ngủ vào ban ngày. Còn ở bệnh nhân suy tim với tần suất máu giảm phân độ suy tim từ I đến IV và ngưng thở khi ngủ trung ương, thông khí phụ thích ứng gây hại. Bệnh nhân mắc suy tim và đái tháo đường type 2, việc sử dụng nhóm thuốc ức chế kênh đồng vận chuyển natri – glucose 2 (SGLT2i), được khuyến cáo để kiểm soát tình trạng tăng đường huyết, giảm tỷ lệ mắc bệnh và tử vong liên quan đến suy tim.
Kết thúc phần báo cáo là chủ đề “Ca lâm sàng suy tim, tăng huyết áp, bệnh mạch vành”, TS.BS Trần Vũ Minh Thư – Trưởng khoa Tim mạch 2 Bệnh viện tâm Anh TPHCM.
 TS.BS Trần Vũ Minh Thư – Trưởng khoa Tim mạch 2 Bệnh viện tâm Anh TPHCM
TS.BS Trần Vũ Minh Thư – Trưởng khoa Tim mạch 2 Bệnh viện tâm Anh TPHCM
 Đoàn chủ tọa tham luận cuối chương trình
Đoàn chủ tọa tham luận cuối chương trình
 Các chuyên gia Việt Nam – Ấn Độ chụp hình sau khi hội nghị kết thúc
Các chuyên gia Việt Nam – Ấn Độ chụp hình sau khi hội nghị kết thúc
| Nhằm chia sẻ thông tin và kinh nghiệm giữa các đồng nghiệp của hai quốc gia, năm 2021, Tổng Lãnh sự quán Ấn Độ tại TPHCM đã có sáng kiến tổ chức, phối hợp cùng Hội Y học TPHCM một loạt các hội thảo về bệnh thường gặp giữa 2 quốc gia. Tháng 3/2021, Hội thảo trực tuyến về xử trí đái tháo đường và chăm sóc bệnh nhân đái tháo đường đã được diễn ra với sự tham gia trực tuyến của hơn 700 bác sĩ/chuyên gia đến từ Việt Nam. Năm 2023, Tổng Lãnh sự quán Ấn Độ tại TPHCH, Hội Y học TPHCM và Liên Chi hội Tim mạch TPHCM phối hợp tổ chức Hội nghị lần thứ 2 với chủ đề “Điều trị tối ưu bệnh lý tim mạch”. Cùng sự góp mặt của các chuyên gia tim mạch đến từ Việt Nam và Ấn Độ. |
Minh Anh – benhdotquy.net
Cha mẹ già thường giấu bệnh: Những dấu hiệu con cái không nên bỏ qua
Khi tuổi cao, sức khỏe của cha mẹ ngày càng suy giảm, nhưng không phải ai cũng sẵn sàng chia sẻ những vấn đề mình đang gặp phải. Nhiều người cao tuổi có xu hướng giấu bệnh vì sợ làm phiền con cháu, lo tốn kém chi phí điều trị hoặc đơn giản cho rằng những triệu chứng mình gặp phải chỉ là biểu hiện bình thường của tuổi già. Điều này khiến không ít bệnh lý được phát hiện muộn, làm giảm hiệu quả điều trị và ảnh hưởng đến chất lượng cuộc sống.
Multimedia
Theo dõi trên:Video
Nên giữ các kết quả, phim chụp y khoa trong bao lâu khi đi khám?
Không ít người bệnh có thói quen giữ lại toàn bộ kết quả xét nghiệm, phim chụp sau mỗi lần khám, đặc biệt với các bệnh lý nguy hiểm như đột quỵ. Tuy nhiên, việc lưu giữ trong bao lâu là hợp lý và khi nào cần mang theo khi tái khám vẫn là câu hỏi nhiều người còn băn khoăn.
Sống sót sau đột quỵ, làm gì để không bị lần 2?
Giới trẻ và đột quỵ: Khi lối sống hiện đại trở thành sát thủ âm thầm
Giải mã mối quan hệ nguy hiểm giữa đái tháo đường và đột quỵ
Phòng Tránh Đột Quỵ – Bắt Đầu Từ 5 Bài Tập Đơn Giản
Ngăn đột quỵ ngay từ phút đầu – Những điều nên biết
7 tình huống khiến đường huyết tăng vọt có thể bạn chưa biết









 ">
">  ">
">  ">
"> 
