Cập nhật khuyến cáo điều trị đột quỵ 2021
Tỷ lệ bệnh nhân được điều trị rtPA trong “thời gian kim cương” (60 phút đầu đột quỵ) hơn gấp 10 lần nếu được cấp cứu ngay trên xe có trang bị Scan CT. Nếu bệnh nhân đột quỵ nhẹ hoặc thiếu máu não thoáng được điều trị sớm trong 24 giờ thì sẽ giảm được 80% biến cố đột quỵ tái phát.
Đó là một trong những thông tin đặc biệt hữu ích trong điều trị đột quỵ mà PGS.TS.BS Nguyễn Huy Thắng – Phó Chủ tịch Hội Đột quỵ Việt Nam, Chủ tịch Hội Đột quỵ TPHCM đề cập trong Hội nghị Đột quỵ TPHCM 2021.
Mục lục
Cập nhật điều trị cấp
Một ca điều trị đột quỵ thành công không chỉ dựa vào điều trị ngay tại bệnh viện mà còn phụ thuộc rất nhiều vào điều trị trước viện. Bởi quy trình điều trị tại bệnh viện hiện nay ở các nước rất ngắn, đặc biệt là các nước phát triển.
Ở Việt Nam, thời gian điều trị đột quỵ trung bình là 40 phút, trên thế giới trung bình từ 20 – 30 phút. Có thể thấy, dù có thể rút ngắn thời gian thêm nữa nhưng tối đa chúng ta chỉ rút ngắn thêm 10 phút. Vì vậy, vai trò của tiền nhập viện rất quan trọng, bởi chúng ta có thể tác động và giảm đi thời gian rất nhiều.

Điều trị bệnh nhân đột quỵ trên xe cấp cứu có trang bị máy CT Scan tại Hoa Kỳ – Ảnh chụp màn hình
Ở Mỹ, việc chẩn đoán đột quỵ rất đơn giản, chỉ cần bệnh nhân có dấu hiệu F.A.S.T thì đã có thể chắc chắn 90% họ đang đột quỵ và được đưa đến ngay bệnh viện gần nhất có khả năng điều trị bằng xe cấp cứu.
Các xe cấp cứu lưu động có trang bị máy CT Scan ở Mỹ đã hình thành từ cách đây trên 10 năm. Theo đó, bệnh nhân đột quỵ vừa được phát hiện sẽ được chụp CT Scan ngay trên xe cấp cứu lưu động và có thể được tiêm rtPA ngay lập tức khi CT Scan loại trừ trường hợp xuất huyết não. Tuy nhiên, đến năm 2021, chúng ta mới có những nghiên cứu đầu tiên cho thấy những lợi ích của việc sử dụng các xe cấp cứu với CT Scan.
Chẳng hạn, với nghiên cứu BEST-MSU, người ta so sánh giữa điều trị chuẩn với điều trị trên xe cấp cứu lưu động (MSU) và đánh giá mức độ tàn phế sau 90 ngày theo dõi.

Tỷ lệ bệnh nhân được điều trị rtPA trong “thời gian kim cương” hơn gấp 10 lần – Ảnh minh hoạ
Nghiên cứu cho thấy, so với điều trị tiêu chuẩn, tỷ lệ bệnh nhân được điều trị rtPA trong “thời gian kim cương” (60 phút đầu đột quỵ) hơn gấp 10 lần. PGS.TS.BS Nguyễn Huy Thắng chia sẻ: “Việc điều trị trong 60 phút đầu là một điều cực kỳ khó. Bản thân tôi cũng chưa từng điều trị cho bệnh nhân nào trong vòng 60 phút sau khi bệnh nhân khởi phát đột quỵ, trừ khi bệnh nhân đó được chẩn đoán ngay tại bệnh viện”. Tại Mỹ, chỉ có 3% bệnh nhân được điều trị theo “thời gian kim cương”. Tuy nhiên, với điều trị trên xe cấp cứu lưu động tỷ lệ này tăng lên đến 33%.
Nếu chúng ta có xe cấp cứu lưu động này thì tỷ lệ các bệnh nhân được điều trị sớm trong vòng 60 phút tăng hơn gấp 10 lần. Kết quả cho thấy, tỷ lệ bệnh nhân phục hồi tốt ở thời điểm 3 tháng vượt trội hơn ở bệnh nhân được điều trị trên xe cấp cứu lưu động. Cụ thể, 17% bệnh nhân được hưởng lợi bởi rtPA đường tĩnh mạch, 30% bệnh nhân được điều trị trong “thời gian kim cương”, giảm tỷ lệ tàn phế, đặc biệt có hơn 10% bệnh nhân phục hồi gần như hoàn toàn.
Cập nhật điều trị dự phòng đột quỵ thứ phát
Những bệnh nhân bị thiếu máu não thoáng qua TIA hoặc đột quỵ nhẹ sẽ có nguy cơ rất cao bị đột quỵ. Cụ thể, trong vòng 30 ngày, nguy cơ tái phát đột quỵ nhẹ có thể lên đến 12%, đặc biệt là trong 48 giờ đầu tiên. Với bệnh nhân thiếu máu thoáng qua, nguy cơ tái phát đột trong vòng 90 ngày là 10 – 20%, nhưng 50% biến cố đột quỵ xảy ra trong 48 giờ đầu. Hầu hết các bệnh nhân đột quỵ đều có tiền sử thiếu máu não thoáng qua.
Do đó, 48 giờ đầu tiên được xem là “tiêu chuẩn vàng” để phòng ngừa đột quỵ thứ phát cho bệnh nhân. Người ta thấy rằng, nếu xử lý nhanh chóng các bệnh nhân đột quỵ nhẹ và TIA trong vòng 24 giờ đầu tiên thì có thể làm giảm được 80% biến cố đột quỵ tái phát của bệnh nhân. Từ nghiên cứu này, người ta thấy rằng TIA hoặc đột quỵ nhẹ được xem là một tình huống cấp cứu.
Do đó, với những bệnh nhân TIA hoặc đột quỵ nhẹ, bắt buộc phải cấp cứu và tìm ra nguyên nhân trong 4 giờ đầu tiên và phòng ngừa càng sớm càng tốt.
Một nghiên cứu trên 5000 bệnh nhân Châu Á cho thấy, so với việc sử dụng đơn chỉ Aspirin, nếu phối hợp Aspirin với Clopidogrel sẽ giúp làm giảm được 32% các biến cố đột quỵ tái phát và không làm tăng các biến cố về xuất huyết.
Đặc biệt, nghiên cứu THALES (có sự tham gia của 1300 bệnh nhân là người Việt Nam, cũng như nhiều trung tâm đột quỵ tại Việt Nam) tiến hành so sánh giữa ticagrelor kết hợp aspirin so với aspirin đơn độc. Kết quả cho thấy các biến cố về đột quỵ tái phát (bao gồm nhồi máu và xuất huyết) ở nhóm sử dụng ticagrelor kết hợp aspirin sẽ làm giảm được 17% các biến cố đột quỵ tái phát so với aspirin. Tuy nhiên, điều đáng lo ngại trong nghiên cứu này đó là bệnh nhân sẽ tăng đáng kể các biến cố về xuất huyết nặng chiếm 0.5% nếu sử dụng ticagrelor với aspirin so với 0.1% so với sử dụng aspirin đơn độc. Ngoài ra, xuất huyết não cũng có sự khác biệt đáng kể ở nhóm sử dụng ticagrelor với aspirin.
Theo khuyến cáo của AHA/ASA (Hiệp hội Tim mạch Hoà Kỳ/Hội Đột quỵ Hoa Kỳ) năm 2021 đã cập nhật, đối với bệnh nhân đột quỵ nhẹ hoặc TIA, chúng ta nên bắt đầu điều trị càng sớm càng tốt, tối ưu nhất là trong vòng 12 – 24 giờ đầu, sử dụng thuốc aspirin kết hợp clopidogrel với mức chứng cứ class 1A.
Điều đáng lưu ý là Hội Đột quỵ TPHCM đã đưa chứng cứ aspirin kết hợp clopidogrel vào mức chứng cứ class 1A cách đây khoảng 2 – 3 năm, trong khi đó đến tận năm 2021, khuyến cáo mới nhất của Hoa Kỳ mới nâng aspirin kết hợp clopidogrel lên mức chứng cứ class 1A, cập nhật sau nghiên cứu THALES bởi kết quả cho thấy sử dụng aspirin kết hợp ticagrelor trong vòng 30 ngày được vào mức chứng cứ 2B.
Tuy nhiên, các nhà nghiên cứu cũng nhấn mạnh rằng việc sử dụng aspirin kết hợp ticagrelor sẽ làm tăng các biến cố xuất huyết, đặc biệt là xuất huyết não. Ngoài ra, những bệnh nhân hẹp động mạch nội sọ cũng được khuyến cáo sử dụng aspirin kết hợp clopidogrel. Đặc biệt những bệnh nhân hẹp động mạch nội sọ > 30% vẫn có thể sử dụng ticagrelor, đây được xem là lựa chọn thay thế với mức chứng cứ 2B, thấp hơn mức chứng cứ khi sử dụng clopidogrel.
Một điều đáng ghi nhận là lần đầu tiên Hội Đột quỵ Hoa Kỳ đã nhắc đến cilostazol. Đây một loại thuốc rất quen thuộc với các bệnh nhân Châu Á, tuy nhiên năm 2021 cilostazol mới được đưa vào trong khuyến cáo của Hội Đột quỵ Hoa Kỳ với mức chứng cứ 2B cho các bệnh nhân hẹp động mạch nội sọ.
Đặc biệt, với chứng hẹp động mạch nội sọ, người ta nhấn mạnh rằng điều gây hại cho bệnh nhân chính là đặt stent động mạch nội sọ hoặc chỉnh hình động mạch nội sọ trong những trường hợp điều trị khởi đầu, thậm chí ngay khi bệnh nhân khởi phát có tái phát ngay khi đang sử dụng aspirin hoặc bất kỳ thuốc kháng kết tập tiểu cầu nào khác. Do đó, chỉ định đặt stent hoặc tạo hình mạch vành (angioplasty) được xem là một trong những chống chỉ định bởi điều này sẽ làm tăng lên các biến cố cho bệnh nhân so với điều trị nội khoa thông thường.
Ngoài ra, với các bệnh nhân tắc động mạch nội sọ hoặc tắc động mạch cảnh, việc sử dụng bypass được xem là không có lợi cho những bệnh nhân này.
Cập nhật về thuốc bảo vệ tế bào não
Năm 2021, Việt Nam có đến 3221 bệnh nhân được điều trị bằng các biện pháp tái thông tĩnh mạch vật lý có dụng cụ. Tuy nhiên, mỗi năm nước ta có thêm 200.000 bệnh nhân mới mắc đột quỵ, nếu chỉ điều trị cấp được cho hơn 3000 bệnh nhân thì tỷ lệ điều trị cấp chỉ khoảng 1.5%.
Có thể thấy, những giải pháp điều trị cấp như tiêu sợi huyết đường tĩnh mạch dùng chất hoạt hoá plasminogen mô tái tổ hợp (rtPA), lấy huyết khối dụng cụ là rất cần thiết nhưng sẽ không thể đáp ứng đủ bởi có hơn 98% bệnh nhân không được hưởng lợi bằng các kỹ thuật này. Vì vậy, chúng ta cần những giải pháp khác, dù lợi ích có thể ít hơn nhưng sẽ áp dụng được cho nhiều bệnh nhân.
Một nghiên cứu đầu tiên tại Việt Nam được công bố, nghiên cứu sử dụng cerebrolysin trên các bệnh nhân đột quỵ cấp và so với các bệnh nhân sử dụng chung với các neuroprotection khác sau giả dược. Một trong những khiếm khuyết của nghiên cứu này đó là những bệnh nhân được nghiên cứu đều nhẹ, do đó kết quả về lợi điểm trên bệnh nhân quá nhẹ sẽ khó có thể cho thấy được sự khác biệt so với bệnh nhân đột quỵ vừa hoặc nặng. Kết quả nghiên cứu cho thấy, ở nhóm cerebrolysin sử dụng đơn độc hoặc phối hợp đều vượt trội về mặt lợi ích, cải thiện thang điểm NIHSS tại thời điểm 3 tháng.
“Trong tương lai, các neuroprotection được xem là thuốc tiềm năng bởi lợi điểm của neuroprotection là có thể sử dụng cho 100% các bệnh nhân. Tuy nhiên, để thấy được lợi ích của neuroprotection, tôi tin rằng nếu chúng ta sử dụng trong thời gian cửa sổ ngắn hơn, tập trung vào các bệnh nhân đột quỵ nặng, đặc biệt là trên các bệnh nhân có mismatch vùng tranh tối – tranh sáng thì lợi ích của neuroprotection sẽ thấy rõ hơn.” – PGS.TS Nguyễn Huy Thắng cho biết
Kết luận
Trong điều trị cấp, dù điều trị bằng bất kỳ phương pháp tái thông nào, thời gian cũng được xem là yếu tố cực kỳ quan trọng. Cho đến nay, đối với các bệnh nhân đến nhập viện trong 4,5 giờ, cho dù họ bị tắc bất kỳ mạch máu não nào thì việc điều trị kết hợp rtPA tĩnh mạch và lấy huyết khối bằng dụng cụ vẫn được xem là điều trị chuẩn mực.
Đặc biệt, những bệnh nhân bị đột quỵ nhẹ hoặc TIA cần được điều trị càng sớm càng tốt, thời gian lý tưởng nhất là trong 12 – 24 giờ và khuyến cáo nên sử dụng aspirin phối hợp với clopidogrel.
Ticagrelor là kháng kết tập tiểu cầu mới, có thể sử dụng thay thế clopidogrel với các trường hợp có bằng chứng mang gen khiếm khuyết chức năng enzym CYP19C2. Cerebrolysin theo khuyến cáo mới được xem là điều trị hỗ trợ, và có thể mang lại lợi ích trên các bệnh nhân đột quỵ mức độ vừa và nặng.
Anh Thi
- Từ khóa:
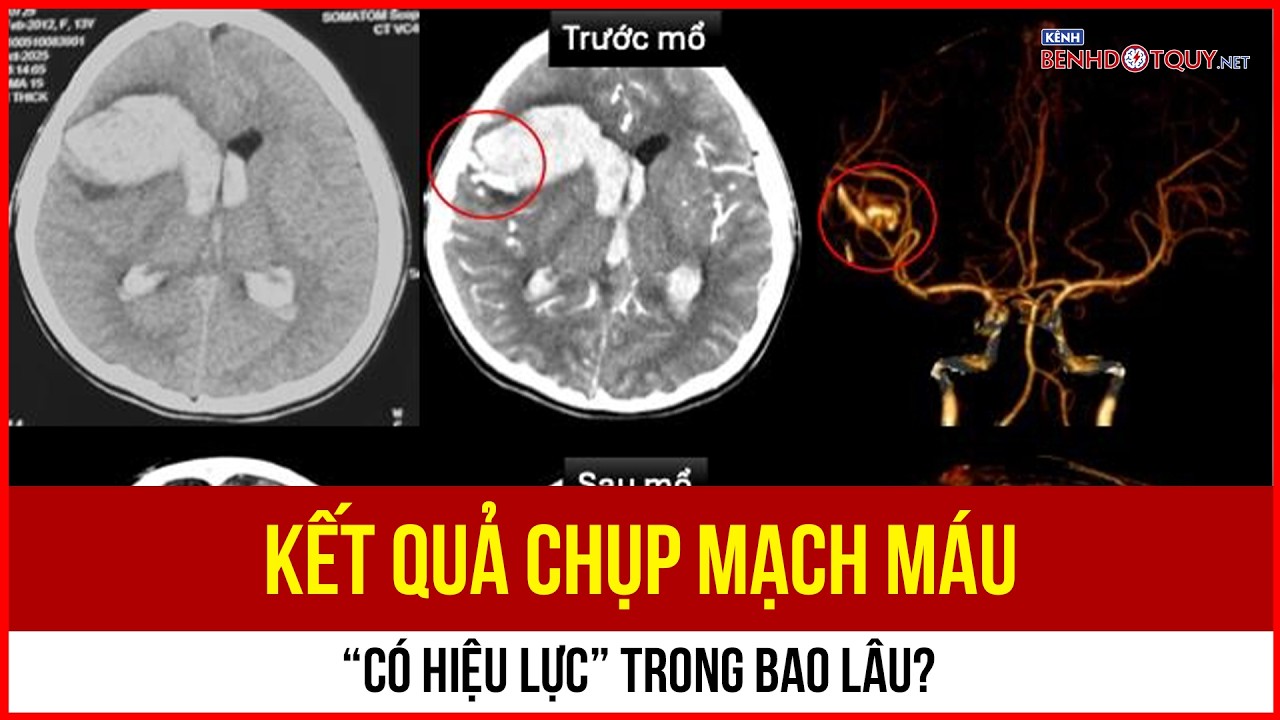
Kết quả chụp mạch máu “có hiệu lực” trong bao lâu?
Kết quả chụp mạch máu là căn cứ quan trọng giúp bác sĩ chẩn đoán và theo dõi bệnh lý tim mạch, đột quỵ. Tuy nhiên, nhiều người vẫn băn khoăn liệu những hình ảnh này có thể sử dụng trong bao lâu trước khi cần chụp lại. Thực tế, “giá trị” của kết quả không phải lúc nào cũng cố định, mà phụ thuộc vào diễn tiến bệnh và tình trạng sức khỏe của từng người.
Multimedia
Theo dõi trên:Video
Kết quả chụp mạch máu “có hiệu lực” trong bao lâu?
Kết quả chụp mạch máu là căn cứ quan trọng giúp bác sĩ chẩn đoán và theo dõi bệnh lý tim mạch, đột quỵ. Tuy nhiên, nhiều người vẫn băn khoăn liệu những hình ảnh này có thể sử dụng trong bao lâu trước khi cần chụp lại. Thực tế, “giá trị” của kết quả không phải lúc nào cũng cố định, mà phụ thuộc vào diễn tiến bệnh và tình trạng sức khỏe của từng người.
Sống sót sau đột quỵ, làm gì để không bị lần 2?
Giới trẻ và đột quỵ: Khi lối sống hiện đại trở thành sát thủ âm thầm
Giải mã mối quan hệ nguy hiểm giữa đái tháo đường và đột quỵ
Phòng Tránh Đột Quỵ – Bắt Đầu Từ 5 Bài Tập Đơn Giản
Ngăn đột quỵ ngay từ phút đầu – Những điều nên biết
7 tình huống khiến đường huyết tăng vọt có thể bạn chưa biết









 ">
">  ">
">  ">
"> 
